Гастрит у современного человека – состояние обыкновенное. Постоянные перекусы, неправильное питание, вредная пища, отравление – всё это может спровоцировать гастрит. Такой образ жизни ведёт большое количество людей. Поэтому у многих есть проблем с желудком. Так что же делать?
Неужели постоянно пить лекарства?! Медицинская фармацевтика хорошо развита, но в проблемах с желудком большую роль играет правильная диета. Основной принцип такого питания – не раздражать слизистую, чтобы не вызвать обострения, но при этом дать организму нужное количество питательных веществ. Правда, заранее нужно обследоваться на наличие хеликобактера.
Основные правила диеты при гастрите желудка
Вот несколько правил питания для людей, страдающих этим недугом:
- Из-за стола надо выходить чуть голодным. И помните, что чувство насыщения приходит через 15-20 мин. А переполненный желудок, даже здорового человека, гораздо хуже справляется с пищеварением. Чего уж говорить о желудках при гастрите!
- Обязательно соблюдать режим питания. Есть нужно в одно и то же время, маленькими порциями, 4-5 раз в день. При этом нужно избегать перекусов. Во время еды не рекомендуется читать, смотреть телевизор.
- Нужно отдыхать после еды. Спать не обязательно! Достаточно минут 20 просто отдохнуть, почитать книгу, посмотреть телевизор, просто полежать.
- Нужно очень хорошо пережевывать пищу. Чем лучше вы пережуете каждый кусочек, тем проще будет переварить пищу вашему желудку.
Диета при гастрите желудка, если кислотность повышена
При таком заболевании выделяется много кислоты в желудке. В этом случае рекомендуют диету №1. Главное, уберечь свой желудок от негативных воздействий, термических, химических и механических, которые будут стимулировать выработку соляной кислоты. Данная диета способствует затягиванию язв. Основные правила:
- Нужно избегать горячих и холодных блюд. Горячее будет раздражать и без того поврежденную слизистую, а на холодное придется слишком много потратить энергии организму, чтобы переварить.
- Нужно забыть про фастфуд и прочие вредности. Никакой жирной, острой и копченой пищи. А так же исключаются газированные напитки.
- Уменьшить количество потребляемой соли, не больше 10 гр в сутки.
- Перейти на готовку без жира. Блюда приготовленные на пару, запечённая пища или готовка на сухой сковороде.
- Строго соблюдайте режим питания. Маленькие порции 5-6 раз в день. Перед сном последний прием пищи за 3 часа до сна.
Разрешенные продукты:
- Нежирное мясо, приготовленное без масла или корочки. Масло можно добавлять в готовую пищу.
- Яйца, не более 2 в день.
- Чай, можно с молоком, какао.
- Мучные продукты, выбирать нужно подсушенные изделия, сухари, сушки. Выпечка должна быть вчерашней, свежую нельзя.
- Молоко и кисломолочные продукты.
- Супы с протертой крупой. Овощные пюре.
- Картофель, свёкла, морковь, кабачки, молодая тыква.
- Каши на молоке или воде. При этом крупу нужно протирать.
- Зрелые фрукты и ягоды. Отлично подойдут компоты и кисели.
- Сахар.
Запрещенные продукты:
- Жирное мясо и рыба. Наваристые супы.
- Хлеб ржаной, сдоба.
- Мороженое и шоколад.
- Острые блюда, специи.
- Газировки.
- Копчёности.
- Цитрусы, фрукты, которые ещё не созрели.
- Бобы.
- Алкоголь, сигареты.
Диета при гастрите в период обострения
В стадии обострения к питанию стоит подходить максимально строго, поблажек делать себе нельзя. Основной рацион составляют отварное мясо и рыба, нежирный творог. Из напитков кисель или чай с добавлением молока.
Диета при гастрите желудка, если кислотность понижена
Если соляной кислоты вырабатывается недостаточно, то это плохо сказывается на функции пищеварения. Пищеварение будет страдать, потому что начнется несварение и брожение продуктов в желудке, а следствием всего этого станут отрыжка, тошнота, тяжесть и прочие неприятные симптомы.
Грамотное лечение гипоацидного гастрита не обойдется без правильно подобранной диеты. Необходимы продукты, которые смогут увеличить кислотность и не будут раздражать слизистую. Для такого случая подходит стол №2.
Разрешенные продукты и способ их приготовления:
- Перед употреблением необходимо измельчать пищу и подвергать обработке. Можно варить, готовить на пару и даже обжаривать. Но нельзя использовать панировку, так как образуется грубая корочка, которая может травмировать слизистую. Продукты с большим содержанием клетчатки стоит употреблять в виде пюре.
- Употребление ржаного хлеба следует ограничить, так как он раздражает слизистую. А вот пшеничный можно кушать. Про свежий хлеб, только что приготовленный, стоит забыть, лучше употреблять вчерашний. Можно кушать выпечку, но только из пресного теста.
- Употребляйте макароны и легкоусвояемые крупы, такие как манка, гречка, рис, овсянка. Их нужно хорошо разваривать. Лучше их готовить на воде, но можно использовать нежирное молоко, если нет непереносимости.
- Супы очень полезны при таком недуге. Но нужно готовить либо суп-пюре, либо хорошо разваривать продукты и мелко резать. Лучше делать овощные супы. Либо сливать первый бульон. Нежирное мясо или рыбу можно положить в суп, но очень хорошо измельчив.
- Смело кушайте нежирное мясо и птицу, а также рыбу нежирных сортов. Эти продукты помогают организму вырабатывать ферменты и увеличивают количество соляной кислоты. Поэтому их употребление необходимо. Мясо можно варить, парить, жарить, но без кожи.
- Можно употреблять омлеты и яйца всмятку. Но злоупотреблять нельзя, только 1 в сутки.
- Овощи полезны всем, в них много витаминов и микроэлементов, поэтому больным с гастритом тоже они нужны. Главное правильно приготовить. Хорошо усваиваются овощи в виде пюре. Свежие овощи нужно употреблять без грубой кожуры и в протертом виде. Можно сделать свежевыжатый сок. Например, капустный или томатный, это повысит кислотность. А картофельные и тыквенные соки, наоборот, кислоту нейтрализуют. Такие овощи как кабачки, морковь, огурцы, помидоры, свекла, цветная капуста способствуют повышению кислотности.
- Диета при гастрите желудка с пониженной кислотностью предполагает не злоупотреблять молоко, так как оно вызывает брожение. Да и у многих больных на фоне данного заболевания развивается непереносимость. А вот употреблять кисломолочные продукты, твердый и не острый сыр и нежирный творог просто необходимо. Ведь в этих продуктах большое содержание кальция. А кефир и ряженка являются естественными пробиотиками.
- Можно употреблять фрукты. Они отлично повышают кислотность. Но кожуру необходимо удалять.
- В пищу можно добавлять сливочное и растительное масло.
- Изредка себя можно побаловать небольшим кусочком докторской колбаски или отварить молочные сосиски.
- Употребления соли для больных с гастритом ограничивается. Пища подходит свежеприготовленной. Кушать нужно маленькими порциями и часто, от 5 до 7 раз в сутки. Пищу лучше долго пережевывать, чтобы хорошо измельчить.
- Из напитков можно пить чай, чай с лимоном, кофе и какао. Хорошо подойдут кислые кисели и различные компот из сухофруктов. Не стоит отказываться от свежевыжатых соков. Причем и овощных и фруктовых. Но их лучше разбавлять водой в соотношении 1:1.
Какие продукты нужно исключить во время диеты при гастрите желудка с пониженной кислотностью:
- Острые специи и соусы.
- Свежая выпечка.
- Консервы из мяса и рыбы.
- Копчёности.
- Солености.
- Жирную пищу, сало.
- Ягоды с зернышками, например, клубника, смородина, малина.
- Свежие овощи не измельченные. А так же редька, редиска, лук, чеснок. Бобы и грибы.
- Яйца сваренные вкрутую.
- Квас, газировки и алкоголь.
Меню на неделю при гастрите желудка
При данном заболевании очень важно соблюдать диету. Чтобы избежать срывов, стоит планировать свое меню заранее и закупать продукты. Это поможет не употреблять на запрещенный продукт, когда вы хотите кушать.
Понедельник:
- Завтрак — 7:00-8.00. Каша из манной крупы. Можно варить на воде или на нежирном молоке. Чай с несдобным сухариком.
- Перекус — 10:00. Яйцо сваренное всмятку.
- Обед — 13:00. Хорошо проваренный суп-лапша. Протертая гречневая каша с запечённой куриной грудкой. Кисель.
- Перекус — 16:00. Пюре из спелого сладкого яблока.
- Ужин — 18:30-19:00. Куриные котлетки на пару. Картофельное пюре. Чай или компот.
- Поздний ужин — 21:00. Ряженка.
Вторник:
- Завтрак — 7:00-8.00. Омлет, приготовленный из яичных белков на сухой сковороде. Можно добавить немного тертого сыра. Чай.
- Перекус — 10:00. Немного творога с невысоким содержанием жира.
- Обед — 13:00. Суп-пюре овощной. Кабачки запеченные в духовке. Отварная рыба. Компот из яблок.
- Перекус— 16:00. Несдобные печенья. Чай с молоком.
- Ужин — 18:30-19:00. Куриные тефтели на пару, гречневая крупа, сваренная и протертая. Шарлотка. Чай.
- Поздний ужин – 21.00. Кефир.
Среда:
- Завтрак — 7:00-8.00. Сырники из диетического творога приготовленные в духовке. Кофе с молоком.
- Перекус — 10:00. Запечённое яблоко.
- Обед — 13:00. Хорошо проваренный суп-лапша. Котлетки из индейки, приготовленные на пару. Овощи тушеные. Морковный сок,
- разбавленный водой.
- Перекус — 16:00. Протертое пюре из спелого сладкого яблока. Какао.
- Ужин — 18:30-19:00. Рис хорошо проваренный. Отварная говядина. Кисель.
- Поздний ужин — 21:00. Кефир.
Четверг:
- Завтрак — 7:00-8.00. Омлет, приготовленный из яичных белков на сухой сковороде. Какао.
- Перекус — 10:00. Яблоко запечённое.
- Обед — 13:00. Суп-пюре из цветной капусты с сыром. Гречка, хорошо разваренная. Суфле из трески. Компот их чернослива.
- Перекус — 16:00. Шарлотка. Чай.
- Ужин — 18:30-19:00. Картофель печеный. Куриная грудка с ложкой сметаны. Чай.
- Поздний ужин — 21:00. Ряженка.
Пятница:
- Завтрак — 7:00-8.00. Манная каша, приготовленная на воде или на нежирном молоке. Чай с несдобным сухариком.
- Перекус — 10:00. Яйцо, сваренное всмятку.
- Обед — 13:00. Хорошо проваренный суп-лапша. Протертая гречневая каша с тушеным минтаем. Компот.
- Перекус — 16:00. Сухари несдобные. Какао.
- Ужин — 18:30-19:00. Тушеная морковь. Грудка индейки запечённая в сливках. Чай.
- Поздний ужин — 21:00. Стакан ряженки.
Суббота:
- Завтрак — 7:00-8.00. Протертая овсяная каша с вареньем из яблок. Твердый сыр. Какао.
- Перекус — 10:00. Сырник.
- Обед — 13:00. Овощной суп. Отварной картофель. Говядина тушеная. Кисель.
- Перекус— 16:00. Сладкие сухари. Чай.
- Ужин — 18:30-19:00. Рыба, запеченная в духовке. Пюре из картофеля. Чай.
- Поздний ужин — 21:00. Кефир.
Воскресенье:
- Завтрак — 7:00-8.00. Сырники из диетического творога приготовленные в духовке. Яблочное повидло. Какао.
- Перекус — 10:00. Суфле творожное.
- Обед — 13:00. Суп на овощном бульоне с добавление куриной грудки. Гречка. Фрикадельки. Чай.
- Перекус — 16:00. Шарлотка. Сок.
- Ужин — 18:30-19:00. Отварная цветная капуста. Котлета паровая. Сок томатный.
- Поздний ужин — 21:00. Ряженка.
©
Избавиться от гастрита без изменения образа жизни практически невозможно, больным обязательно прописывают диету, причем соблюдать её придется длительное время. Состояние больного после завершения курса лечения будет зависеть, в том числе и от того, как он будет питаться.
Придется отказаться от многих привычных блюд, например, от жареной рыбы, жареных котлет, наваристого борща и окрошки. Но диета больного достаточно разнообразна, поэтому нужно будет освоить полезные рецепты при гастрите, чтобы готовить блюда, которые будут способствовать скорейшему выздоровлению.
Особенности диеты при гастрите
У больного при гастрите должен быть полноценный рацион. Питание при гастрите должно быть разнообразным, но при этом, щадящим. Употребляемая еда не должна оказывать вредного действия на области воспаления.
Кроме того, она должна легко перевариваться, чтобы органам не пришлось работать с повышенной нагрузкой. Основные принципы диеты при болезни желудка:
- Механическое щажение. В острой фазе следует употреблять протертые блюда полужидкой консистенции. Идеально подойдут такие разновидности еды, как суп-пюре, жидкая протертая каша, мясное или овощное пюре. А вот жесткие продукты, типа орехов, а также еду, в составе которой грубая клетчатка, нужно исключить. В питании больного не должно быть выпечки, приготовленной с использованием отрубей, некоторых видов овощей (брюква, редька), жилистого мяса. Категорически исключаются блюда с поджаренной или запеченной корочкой.
- Термическое щажение. В идеале пища, подаваемая на стол больного, должна быть температуры тела. Поэтому горячие блюда нужно есть слегка остывшими, оптимальная температура 38-40. Придется отказаться от привычки пить горячий чай, нужно давать напитку остыть. Но и холодные блюда взывают раздражение слизистого слоя, поэтому от мороженого лучше воздержаться.
- Химическое щажение. Из рациона убирается все острое и кислое. Категорически исключаются спиртосодержащие напитки.
Разрешенные продукты
Список продуктов, разрешенных для больных гастритом, довольно обширный. Самые строгие ограничения требуются только в периоды острого воспаления. В период ремиссии ограничения минимальны. Разберемся, что можно есть при заболевании:
- Хлеб и выпечка. Хлеб рекомендуется употреблять только белый и вчерашней выпечки. Изредка можно употреблять несдобные пироги, сухое печенье, бисквит.
- Молочные продукты. Разрешено нежирное молоко, в небольших количествах сливки, сливочное масло (для заправки блюд). Разрешается свежий творог, но преимущественно в приготовленном виде, из творога можно сделать пудинги, ленивые вареники, сырники (но жарить ничего не нужно, готовить нужно на пару или в духовке). Кисломолочные продукты очень полезны при неизмененном или сниженном уровне секреции.
- Крупы. Разрешены овсянка, гречка, манная крупа. Из круп готовят каши, крупу нужно хорошо разваривать.
- Овощи. Допускается употребление овощей, не содержащих грубую клетчатку. Это кабачки, картофель, цветная капуста, свекла, морковь. Помидоры можно есть при хорошей переносимости. Овощи употребляют, в основном, в отваренном виде.
- Яйца. Разрешается есть перепелиные и куриные яйца. Рекомендуется готовить омлеты или отваривать всмятку.
- Мясо и рыба. В меню больных должны быть не жилистые и нежирные продукты. Предпочтение следует отдавать рубленым блюдам. Можно также хорошо разваривать мясо или тушить его.
- Фрукты. Допускается употребление некислых фруктов в сыром виде. Кроме того, можно готовить печеное яблоко, варить компоты, желе, кисели, муссы.
- Сладости. Сладкие продукты можно есть при ремиссии. Допускается варенье, зефир, пастила, мед.
- Напитки. Можно пить домашние кисели, компоты, не слишком крепко заваренный чай. Полезен ромашковый чай либо чай, заваренный из травяных сборов.
Запрещенные продукты
Диетическое питание при гастрите предусматривает отказ от ряда продуктов питания из рациона. Прежде всего, следует исключить алкоголь в любом виде, спирт, содержащийся в напитках, сильно раздражает больной желудок. Кроме того, в разряд запрещенных попадают:
- Свежая выпечка, в том числе и хлеб. Хлеб из отрубной и ржаной муки, сдоба, выпечка из слоеного теста.
- Жирное мясо и птица, исключается свинина, баранина, гусь, утка. Нельзя есть копчености из мяса, колбасу, сосиски.
- Рыба с большим содержанием жира. Хотя рыбный жир очень полезен, больным гастритом придется отказаться от такой рыбы, как семга, скумбрия и пр.
- Кондитерские изделия – торты, пирожные, шоколад в любом виде (в том числе и какао).
- Острые приправы и специи, уксус.
- Кислые фрукты и ягоды.
- Консервы, в том числе и домашние заготовки.
Исключается все жареное, при запекании посуду с блюдом нужно прикрывать фольгой, чтобы сверху не образовывалась жесткая корочка.
Рецепты блюд на каждый день
Какие блюда при гастрите можно готовить? Во-первых, для приготовления нужно использовать только разрешенные продукты. Во-вторых, нельзя использовать такой прием приготовления, как жарка, обжаривание в панировке, приготовление на открытом огне. В процессе приготовления на продуктах не должна образовываться жесткая корочка.
Рекомендуется использовать такие прием приготовления, как варка, в том числе и отваривание на пару, тушение (без предварительного обжаривания), запекание в фольге или специальных пакетах.
Совет! Для приготовления блюд для больного гастритом очень удобно использовать современную кухонную технику – пароварку и мультиварку.
При выборе рецептов блюд при гастрите важно обращать внимание на состав используемых специй. При больном желудке не стоит использовать острые приправы. Меню при гастрите обязательно должно быть разнообразным и полноценным, не стоит каждый день готовить одни и те же блюда. Калорийность рациона определяется индивидуальными показателями – возрастом, весом, уровнем физической активностью.
Совет! Для больного гастритом рекомендуется ежедневно готовить свежую еду, хранить готовые блюда нежелательно.
Завтрак
Употребление диетических блюд при гастрите обязательное условие выздоровления. Приготовление еды по утрам не должно занимать много времени, поэтому следует выбирать рецепты, требующие минимум усилий. Для завтрака хорошо подходят следующие блюда:
- Каши. Рекомендуется варить каши на воде, а уже в готовое блюдо можно добавить молоко. Полезно употреблять каши из гречневой крупы, манки, овсянки. Каши можно подавать с добавлением свежих фруктов (банана, яблока, груши), но этот вариант блюда подойдет только для периода ремиссии.
- Блюда из яиц. Можно приготовить паровой омлет (или запечь омлет в духовке) или сварить яйцо всмятку.
- Блюда из творога. Из свежего творога готовят запеканки, сырники, пудинги, приготовленные на пару или в духовке.
В качестве напитка можно подать чай с молоком, ромашковый чай, напиток из цикория с молоком.
При гастрите рецепты первых блюд достаточно разнообразны. Рекомендуется готовить овощные, крупяные, вермишелевые супы. При приготовлении исключается предварительное обжаривание (пассировка) овощей. Готовят суп на воде либо на некрепком и нежирном бульоне. Можно готовить молочные и фруктовые супы. Очень полезны супы-пюре.
Вторые блюда готовят из мяса, рыбы или овощей. Это могут быть паровые котлеты, кнели тефтели. Можно делать запеканки или рагу. Овощи подают отварными, лучше в виде пюре.
Совет! При приготовлении пюре из овощей в него можно добавляют сливки в небольшом количестве либо небольшой кусочек сливочного масла.
Ужин обязательно должен быть легким. Это может быть рыба, приготовленная на пару. Также можно готовить курицу или блюда из творога. Рекомендуются также блюда из овощей.
Не стоит считать, что диетическое питание обязательно невкусное и неаппетитное. Можно найти множество вкусных рецептов, по которым можно готовить блюда для больных гастритом.
Рецепты блюд на неделю
Примеры диетических рецептов при гастрите помогут составить полезное меню на неделю для больного. Разберемся, какие блюда можно приготовить, чтобы не создавать нагрузку на больной желудок. Приведем пример меню с рекомендациями по приготовлению блюд. Питание рекомендуется пятиразовое, но порции не должны быть больше 300 мл.
Понедельник
- омлет из двух яиц и молока, готовить это блюдо рекомендуется в формочке на пару;
- печеное яблоко с творогом;
- в обед рекомендуется подавать первые блюда, так как супы хорошо насыщают и легко усваиваются. В понедельник приготовим суп-пюре из цветной капусты на воде с добавлением ложечки сливок. На второе – отварная курица (без кожи) и салатом из отварной моркови, заправленным маленькой ложкой растительного масла;
- творожная запеканка с тыквой;
- тефтели из судака, на гарнир – тушеные кабачки. При приготовлении блюд из кабачков при гастрите исключается обжаривание, кабачки нарезают кубиками и доводят до мягкости с добавлением небольшого количества воды. Заправляют ложкой нежирной сметаны.
Вторник
- молочная овсяная каша с бананом, эта еда очень полезна при гастрите желудка, так как овсянка имеет обволакивающие свойства;
- кисель с кусочком бисквита;
- рисовый суп, паровые биточки из телятины;
- сырники, их ни в коем случае не жарим, а запекаем в формочках;
- запеканка из размятого вареного картофеля с куриным фаршем, блюда можно готовить в форме, накрытой фольгой, чтобы исключить образование корки.
Среда
- гречневая каша, при гастрите используются рецепты протертой каши. Готовое блюдо перетираем через сито, но проще измельчить сваренную группу блендером. Заправить кашу можно молоком;
- молочный кисель;
- тыквенный суп-пюре, заправленный ложечкой сливок, овощное пюре с запеченной треской;
- несдобные пирожки в духовке с творогом. Не едим свежеиспеченные пирожки, выпечку рекомендуется готовить накануне;
Четверг
- рисовая каша с ложкой джема. Кашу можно сварить в мультиварке с функцией отложенного старта, это очень удобно, так как продукты можно заложить с вечера, а утром не тратить времени на приготовление еды;
- фруктовое желе;
- гречневый суп, филе хека, его нужно отварить в подсоленной воде или приготовить на пару, на гарнир к рыбе – отварная цветная капуста;
- салат отварной свеклы, заправленный йогуртом. Не забываем, что на диете при гастрите сырые овощи и фрукты можно есть только в период ремиссии;
- запеченное куриное филе с овощами.
Пятница
- два яйца всмятку, адыгейский сыр;
- молочно-банановый коктейль;
- овощной суп с куриной грудкой, котлеты из фарша из говядины, сваренные в пароварке, вермишель с молочным соусом;
- салат с морковью и яблоками, заправленный небольшим количеством сметаны;
- запеканка из цуккини с морковью, куриная котлетка, сваренная на пару.
- запеканка из гречневой каши с творогом (запекаем в форме под фольгой, чтобы не образовывалась корочка;
- фруктовый кисель, сухое печенье;
- суп с куриным фаршем и овсяными хлопьями, запеканка из отварного картофеля и овощей в омлете;
- банан;
- рыбные кнели, сваренные на пару, с овощным гарниром.
Воскресенье
- свежий творог с фруктами и ложкой сметаны (этот вариант завтрака можно есть при сниженном уровне секреции) либо ленивые вареники с фруктовым соусом (если рекомендована диета 1 при гастрите с повышенным уровнем секреции). Блюда готовим из нежирного творога.
- бисквит, стакан молока;
- картофельный суп-пюре, запеканка из кролика и брокколи;
- молочное желе;
- куриные тефтели с рисом.
Итак, питание больных с разными формами гастрита должно быть щадящим и диетическим, но обязательно полноценным и разнообразным.
Существует множество рецептов блюд, которые будут полезны больным.
Однако есть и ограничения, в частности, нельзя есть жареные блюда, еду приготовленную с использованием острых специй, слишком жирные продукты. Свое меню больному гастритом рекомендуется обсудить с диетологом или гастроэнтерологом.
Диета при гастрите желудка: меню на неделю и рецепты полезных блюд
Лечебное питание – это, пожалуй, самый важный элемент терапии заболеваний пищеварительной системы. При гастроэнтерологических патологиях больной должен придерживаться строгих ограничений в выборе потребляемых продуктов и соблюдать режим питания.
Диета при гастрите желудка, меню на неделю которой грамотно составлено позволит постепенно снизить болезненность симптомов, нормализовать пищеварительные процессы и настроить метаболизм человека на выздоровление. При несоблюдении специализированной системы питания, лечение этой коварной болезни не будет иметь положительного результата.
Важно диетическое меню при гастрите и его главная концепция заключается в рациональном соотношении продуктов, способствующих восстановлению слизистой оболочки желудка и сведении к минимуму употребление пищи, раздражающей органы и ткани желудочно-кишечного тракта.
Диетическая система питания
Какой должна быть еда при гастрите желудка? Как разрабатывается диета при гастрите на каждый день? Лечебный курс питания для страдающих гастритом направлен, главным образом, на нейтрализацию желудочной кислоты, которая поражает слизистые оболочки органов пищеварения своим агрессивным воздействием. Диетические блюда при гастрите должны быть приготовлены с учетом показателей кислотности желудочного сока, степени повреждения слизистого покрова и наличия у больного прочих патологий ЖКТ.
Гастрит может протекать, как с повышенным уровнем кислотности, так и с пониженным, а значит, меню больного будет отличаться в каждом из случаев. Рассмотрим фундаментальные правила пищевого поведения при гастрите.
На обеденном столе больного должна присутствовать лишь легкоусвояемая пища. В этом случае, желудку не придется работать на пределе возможностей и затрачивать много энергии, чтобы переварить тяжелые продукты.
Выбирая мясо или рыбу, предпочтение необходимо отдавать исключительно постным сортам. Жирное мясо, впрочем, как и жирные бульоны на его основе, не должны входить в меню для гастритников на неделю. Также, больному придется полностью исключить из рациона любые копченые, острые, маринованные, соленые и жареные кушанья.
Питание в течение всего дня должно быть разделено на 6 небольших приёмов пищи. При этом, заболевший не будет испытывать чувство голода, а значит, и соляная кислота не будет вырабатываться в избыточном количестве.
Разбирая меню при гастрите желудка на неделю, важен размеренный и неторопливый темп приёма пищи. Спешка и обед «на ходу» способствуют плохой усвояемости и дополнительной нагрузке на ослабленный болезнью желудок. К тому же, у пораженного желудка, не всегда хватает сил, чтобы переварить плохо пережеванную пищу.
Когда подбирается диета для гастрита, меню должно обязательно содержать каши и супы. Приоритетное значение имеют легкие овощные супы из протертых овощей, на морковном или картофельном отваре. Каши желательно варить на воде.
Особое значение имеет соблюдение температурного режима потребляемой пищи. Нельзя принимать внутрь слишком горячую пищу, «с пылу, с жару», а также слишком холодные блюда. Старайтесь употреблять еду нейтральной температуры.
Меню для больных гастритом допускает наличие хлебобулочных изделий, в небольшом количестве. Лучше, если это будут сухари или слегка подсушенный хлеб. Черствый хлеб намного полезней свежеиспеченного.
Овощные плоды перед употреблением необходимо отварить. А удовлетворить потребность во фруктах, лучше всего, путем приготовления компотов, киселей, желе и муссов. Ягоды нужно протирать до состояния пюре. Необходимо удалять мелкие косточки, кожицы и шкурки с фруктовых и овощных плодов.
Что приготовить при гастрите: рецепты полезных блюд
Составляемая диета от гастрита, меню которой разнообразно, включает супы, салаты, мясные и прочие блюда. Рассмотрим некоторые из них.
Рецепт 1: Суп-пюре из цветной капусты.
Особая заслуга супов-пюре при гастроэнтерологических недугах заключается в их способности обволакивать воспаленные стенки желудка, не давая им взаимодействовать с пищеварительным соком, который раздражает слизистый покров.
Соцветия цветной капусты (400 г) нужно разделить на небольшие части и отварить в чуть подсоленной воде, затем овощные побеги нужно перетереть через сито в полученный отвар. Добавьте немного сахара и соли.
Обезжиренное молоко (250 мл) вскипятите и соедините с имеющейся капустной заготовкой.
В отдельной ёмкости смешайте 1 чайную ложку муки и немного воды, затем, хорошенько перемешав мучную смесь, влейте её в капустный суп.
Ещё раз старательно перемешайте все ингредиенты в кастрюле и доведите суп-пюре до кипения. Пока содержимое кастрюли закипает, соедините в отдельной миске обезжиренную сметану (2 ст. л.) и яйцо (1 шт.), затем, хорошенько взбейте эти продукты вилкой.
Соедините сметанно-яичный соус с капустным супом и томите на медленном огне ещё 5 минут. Суп готов!
- Можете смело включать цветную капусту в меню при гастрите, ведь этот овощ богат ценными аминокислотами, обладает противовоспалительными свойствами, а небольшое содержание клетчатки способствует легкому усвоению и перевариванию продукта.
- Рецепт 2: Тыквенный суп-пюре.
- Благодаря уникальному составу тыквы, наличию в ней редких витаминов и пектина, улучшающего деятельность ЖКТ, этот овощ должен стать неотъемлемой частью трапезы больного гастритом.
Для приготовления тыквенного супа понадобятся следующие компоненты: тыква (400 г), морковка (1 шт.), средняя луковица (1 шт.), свежая зелень (листья салата, укроп), щепотка соли и вода (1,5 л).
В начале кулинарного процесса нужно измельчить овощи: нашинковать луковицу, максимально измельчить морковь, разделать тыкву на кубики и перемолоть их в блендере. Вскипятите воду и опустите в неё измельчённые овощи, кроме тыквенной массы.
Овощной бульон нужно проварить 15 минут, затем определите в кастрюлю тыквенную кашицу и щепотку соли.
Придержите суп на умеренном огне ещё на 10 минут, далее, выключите огонь и нашинкуйте в кастрюлю свежей зелени, прикройте крышкой и дайте настояться в течение 15 минут.
Рецепт 3: Рисовый суп с мясом.
Составляя примерное меню при гастрите на неделю с использованием мяса, важно помнить, что оно должно быть постным, без сухожилий и кожи. В диетических целях лучше всего подойдёт мясо индейки, кролика, кур, а также, говядина.
Необходимые составляющие супа: мясо постных сортов (150 г), овощной отвар (350 г), рис (300 г), обезжиренное молоко (100 мл), сливочное масло (200 г), яичный желток (1 шт.).
В первую очередь отварите мясо, а после, измельчите его при помощи мясорубки, на 2-3 раза. Сварите рис и перетрите его через ситечко.
Доведите овощной отвар до кипения и сразу же поместите в него мясную массу, молоко, перетёртый рис и щепотку соли. Содержимое кастрюли нужно держать на среднем огне, постоянно помешивая, пока суп не приобретёт пюреобразную консистенцию.
На финальной стадии приготовления добавляем в почти готовый суп отваренный и измельчённый желток, а также сливочное масло.
Такой рисовый суп с мясом, входящий в состав меню диеты от гастрита, обеспечит чувство сытости больному и обеспечит его энергией. К тому же, в рисе содержатся определённые компоненты, снимающие раздражение с поражённой слизистой желудка.
Рецепт 4: Питательный картофельный суп.
Щадящее меню на неделю при гастрите может включать блюда, приготовленные из картофеля. Несмотря на высокую калорийность продукта, полужидкое картофельное пюре благотворно влияет на пищеварительную деятельность, не раздражает слизистый покров желудка и является сытным, вкусным блюдом.
Перечень нужных ингредиентов достаточно прост: 5 картофельных клубней средних размеров, морковь (1 шт.), 2 яйца, свежая зелень, хлебные сухарики, оливковое масло.
Картофель и морковь нужно порезать на небольшие кусочки, опустить в кастрюлю с водой и довести до закипания. После того, как овощи окончательно сварятся, их нужно вынуть и протереть через сито обратно в кастрюлю.
Ставим заготовку на медленный огонь и вливаем в неё 3 столовых ложки оливкового масла. Через 10 минут томления на слабом огне, взбиваем яйца в отдельной миске и вливаем их в наш суп, не забывая тщательно помешивать.
Финальным аккордом является нашинкованная зелень, высыпанная в готовый картофельный суп. По ходу приготовления блюда, подсушите сухари в духовке и подавайте их на отдельном блюдце.
Мясные блюда
Когда имеется гастрит меню включает белковые блюда.
Рецепт 1: Нежнейшее суфле из говядины.
Таким может быть завтрак при гастрите. Основной ингредиент данного блюда – постная говяжья вырезка, которой понадобится 200 г. Порежьте мясо на средние кусочки и отварите до полной готовности, после чего, измельчите их в блендере или используйте мясорубку.
Далее, в мясную массу добавьте 20 г сливочного масла и влейте 1 яичный желток. Тщательно перемешайте полученную заготовку. Используя отдельную ёмкость, взбейте яичный белок с нежирным молоком (80 г).
Готовую мясную массу определите в форму и готовьте на пару, в течение 20 минут.
Сбалансированная диета при гастрите на неделю должна обязательно включать белковую пищу, которая оказывает непосредственное влияние на восстановительные процессы слизистого покрова желудка.
Рецепт 2: Сочные диетические фрикадельки.
Мясные шарики лучше готовить из крольчатины или куриного филе, в количестве 250г. Также, для блюда понадобится куриное яйцо (1 шт.) и сухарики панировочные. Мясо нужно измельчить при помощи мясорубки, в отдельной таре взбить яйцо и добавить щепотку соли.
Яичную смесь влейте в мясную массу, хорошенько всё перемешайте. Из заготовленного фарша сформируйте небольшие шарики и обваляйте их в панировке. Идеальным способом приготовления таких фрикаделек считается пароварка. В случае её отсутствия, можете приготовить шарики в кипящей воде.
Рецепт 3: Индейка в фольге.
Мясо индейки — это гипоаллергенный продукт, содержащий в своём составе изобилие полезных аминокислот. Это прекрасно подходящий вариант, когда подбирается диета при гастрите меню на каждый день.
Для заготовки диетического яства нам потребуется филе индейки (450 г), помидоры (3 шт.), морковь (1 шт.), свежий укроп, щепотка соли.
Нарежьте томаты дольками, натрите морковь на средней терке, мелко нашинкуйте укроп. Расположите на фольге порционные куски индейки и присыпьте их нарезанными овощами.
Слегка посолите заготовку, затем герметично заверните все ингредиенты в фольгу и отправьте блюдо запекаться в разогретую до 180 градусов духовку.
Ароматный запах тушеного мяса вы почувствуете примерно через 30-40 минут, а значит наше блюдо готово!
Индейка, приготовленная таким образом, получается очень сочной и аппетитной, а главное, идеально дополняет меню для больных гастритом на неделю.
Меню на каждый день с рецептами при гастрите желудка
Стресс, несбалансированное питание и прочие факторы приводят к проблемам с ЖКТ, в частности к гастриту.
Гастрит — это воспалительный процесс слизистой оболочки желудка, сопровождающийся следующими симптомами: тошнота и рвота, отрыжка, вздутие, острая либо ноющая боль, отсутствие аппетита и потеря массы тела.
Помимо медикаментозного лечения гастроэнтеролог, как правило, назначает соответствующую диету, которая способствует скорому выздоровлению.
Разрешенная продукция
При гастрите необходимо следовать специальной схеме питания, которая напрямую зависит от кислотности желудочного сока. Если обследование выявит повышенную кислотность, необходимо следовать трем принципам:
- Химический. Из рациона исключают: газированные и алкогольные напитки, кофе, жирные бульоны, хлеб черный, цитрусовые и капусту белокочанную. Данная продукция стимулирует желудочную секрецию.
- Механический. Запрещено употреблять жареную еду, а также грубую клетчатку – редис, мюсли, репу, брюкву, хлеб отрубной, жилистое мясо.
- Термический. Не рекомендуется употреблять очень холодную и горячую еду, так как она пагубно воздействует на пищевод, долго переваривается желудком. Идеальная температура пищи колеблется в пределах 15-60 градусов.
Диета при гастрите и панкреатите должна соблюдаться очень строго, так как от нее зависит успех лечения. Питание больного при повышенной кислотности должно состоять из таких продуктов, как:
- каши;
- мясо нежирное;
- молоко;
- омлет;
- рыба речная;
- тыква, кабачки и шпинат;
- зелень;
- помидоры без кожицы;
- картофель;
- морковь и спаржа;
- пастила, зефир, мед, какао и чай – в небольших количествах;
- фрукты – протертые, отварные.
Диетический стол при гастрите с низкой кислотностью подразумевает употребление пищи, способной активизировать производство кислотности. Трапеза должна проходить в спокойной обстановке. Каждый кусочек пищи следует пережевывать на протяжении 20-30 секунд.
Стимулировать желудочный сок можно минеральной водой, которую желательно пить до еды. Употреблять фрукты необходимо с основной пищей, а не в качестве перекусов. Можно употреблять яблоки и груши, запеченные в духовке без кожуры.
Что касается овощей, оптимальным вариантом будут брокколи, капуста цветная, морковь.
При остром гастрите можно употреблять следующие продукты и блюда:
- разваренные каши, приготовленные на воде;
- йогурт, кефир, творог низкой жирности;
- отварные фрикадельки, тефтели мясные;
- овощные супы;
- бананы, печеные яблоки;
- мармелад, пастила;
- постное мясо.
Из рациона исключают:
- уксус, горчицу, хрен;
- сухофрукты;
- копченую, острую, жареную, соленую пищу;
- специи, приправы;
- консервы, маринады, грибы;
- борщ, жирные супы, рагу;
- сдобу, кондитерские изделия, шоколад и конфеты, мороженое, ржаной хлеб;
- крупы – гороховую, ячменную, перловую и пшенную;
- алкоголь, газировку, кофе и крепкий чай, цитрусовые соки.
Следуя предложенным ограничениям, можно избежать серьезных последствий и за короткий срок устранить симптомы заболевания.
Диетические столы
В случае обострения гастрита важно перестроить свой рацион и употреблять только полезную пищу.
Для начала необходимо рассмотреть менее строгий стол 1. Запрещается жирная, жареная продукция. Что касается постного мяса, овощей, их нужно резать мелкими кусочками, чтобы было удобнее жевать. Вся пища должна быть свежей, поэтому лучше готовить на один раз. Предпочтение отдается молочным и овощным супам, запеченной еде. Запрещены: огурцы, шпинат, грибы, консервы, тесто слоеное.
Первый стол предлагает простое полезное меню на день:
- Завтрак: творог, отварное яйцо, чай некрепкий.
- Ланч: один банан.
- Обед: кисель протертый, суп овощной, рыбные паровые котлеты и кабачковое пюре, сухари.
- Полдник: желе.
- Ужин: мясо колика отварное, вермишель, чай с добавлением молока.
Спустя 1-2 недели стол 1 можно заменить на другой, более расширенный.
Стол 2 подходит для тех, кто выздоравливает. Питаться нужно разнообразно, полноценно. В рационе должны присутствовать продукты, способные стимулировать желудочный секрет, улучшать аппетит. В это время разрешены супы на основе рыбы, мяса. Под запретом остаются блюда, которые долго перевариваются, вызывают брожение.
Стол 5 подразумевает особый рацион, запрещающий растительные жиры, масла эфирные (спред, маргарин и смалец), красители и консерванты. Приготовление пищи осуществляется на пару. Можно употреблять запеченную пищу, но очень редко. Обязательное и важное условие – убрать из рациона продукты, которые содержат пурин, кислоту щавелевую.
Пятый стол предлагает следующее меню на один день:
- Завтрак первый: блинчики, приготовленные на воде газированной, чай не очень крепкий.
- Второй завтрак: нежирное молоко, запеканка из филе курицы.
- Обед: котлеты говяжьи на пару, суп с гречкой, творог и кисель клубничный.
- Полдник: булочка несдобная, компот на основе сухофруктов.
- Ужин: омлет, запеченная рыбка с овощами.
Меню на день в период обострения и сильных болей:
- Завтрак: несдобная булочка и йогурт.
- Обед: ячневый суп, кисель, половина булки.
- Полдник: крекеры, какао.
- Ужин: творог обезжиренный, жидкая ячневая каша, пудинг.
Столы, предназначенные для лечебного питания, помогут быстро восстановить силы, поправить здоровье. Полезные статьи по теме — что можно кушать при гастрите а что нельзя.
Оптимальное меню
Диета при гастрите подразумевает 5-6 приемов пищи в день. Оптимальной будет следующая программа питания на неделю:
Понедельник
- завтрак – пюре, котлеты на пару и чай с молоком;
- ланч – манная каша жидкой консистенции (1 стакан);
- обед – компот из яблок, рыба с овощами печеная, суп с фрикадельками и рисом;
- полдник – печенье галетное, отвар из шиповника;
- ужин – кисель из фруктов, суфле творожное;
- перед сном – 200 мл какао или молока.
Вторник
- завтрак – творог, манка;
- ланч – 250 мл теплого молока, тыква печеная;
- обед – молочный суп, 2 котлеты паровые, морковный салат;
- полдник – чай мятный, сушка;
- ужин – каша рисовая, кисель молочный, отварное яйцо;
- перед сном – 250 мл молока.
Среда
- завтрак – творожный бутерброд, чай с молоком, овсянка на молоке;
- ланч – галетное печенье со стаканом молока;
- обед – пастила яблочная, суп из овощей и запеченное мясо с кабачком;
- полдник – кисель, яблоко;
- ужин – салат из капусты пекинской, рыба вареная, гречка;
- перед отходом ко сну – чай с добавлением молока.
Четверг
- завтрак – чай с шалфеем, молочный суп с рисом;
- ланч – кисель, кекс творожный;
- обед – отварная свекла, пюре из картофеля, котлеты;
- полдник – печеные фрукты (яблоко и банан), кисель молочный;
- ужин – молоко, тыквенный салат, лапша с творогом;
- перед отходом ко сну – чай с мелиссой.
Пятница
- завтрак – чай с молоком, пюре из моркови и язык отварной;
- ланч – творожная запеканка, кисель с сухофруктами;
- обед – молочный суп с овсянкой, желе, куриные биточки паровые;
- полдник – подсушенный хлеб и компот клубничный;
- ужин – кисель, перловка и тефтели из курицы;
- перед отходом ко сну – молоко.
Суббота
- завтрак – чай с молоком, котлеты из рыбы, пюре картофельное;
- ланч – чай, творог и яблоки;
- обед – суп с лапшой, кисель малиновый, фрикадельки с рисом;
- полдник – сухари с чаем из малиновых листьев;
- ужин – печеная рыба и овсянка;
- перед отходом ко сну – какао.
Воскресенье
- завтрак – биточки из мяса, соус бешамель, рис отварной и чай;
- ланч – пудинг, кисель;
- обед – суп картофельный, гречка и фрикадельки рыбные;
- полдник – сушки, чай из трав;
- ужин – кисель из фруктов, листья салата и мясной рулет с кабачками;
- на ночь – подогретое молоко.
Отличным дополнением к мясным блюдам, салатам, запеканкам при гастрите станет соус Бешамель. Рецепт соуса Бешамель: растопить 50 грамм сливочного масла, медленно всыпать 50 грамм муки, размешивать до получения однородной массы. Влить пол-литра свежего молока, размешать. Продолжать варить в течение пяти минут, добавить соль.
Вкусный и полезный соус готов! По желанию можно приправить кинзой, травами прованскими и укропом.
Рецепты для диетического стола
Картофельная запеканка
Необходимые продукты: молоко – 200 мл, фарш мясной – 0,5 кг, картофель – 600 грамм, соль — по вкусу. Приготовление: почистить и отварить картошку, размять с молоком. Подсолить фарш, слегка потушить в небольшом количестве воды. Форму для запекания смазать маслом, разложить слоями картошку, затем фарш и снова картошку. Запекать в духовке на протяжении тридцати минут.
Биточки паровые
Потребуются следующие ингредиенты: булка – 15 гр, масло – 15 гр, говядина – 250 гр. Процесс приготовления: булку замочить в воде, перекрутить на мясорубке с мясом. Посолить, влить небольшое количество воды и размять. Сделать биточки, приготовить на пару.
Пудинг с грушей
Ингредиенты: молоко – 650 мл, груши сладкие – 4 шт., манная крупа – 220 грамм, масло сливочное и ваниль. Приготовление: сварить манку на молоке, постоянно помешивая.
Добавить ваниль, сливочное масло, варить до густой консистенции. Перетереть два куриных желтка с 50 г. сахара, добавить кусочки груш, переложить в манку.
Смазать форму маслом, переложить полученную массу, готовить на пару в течение 30 минут.
Как можно заметить, диета при гастрите должна восприниматься в качестве серьезного дополнения к курсу лечебной терапии. Относясь серьезно к своему рациону, можно значительно облегчить работу ЖКТ и ускорить выздоровление.
Рецепты блюд при гастрите с повышенной кислотностью
Заболевания желудочно-кишечного тракта не так редки в обществе, как может показаться на первый взгляд. Особенно от нашего образа жизни страдает желудок, ведь именно в него первоначально поступает пища для дальнейшей обработки прямиком из ротовой полости.
Поэтому так важно использовать правильные рецепты блюд при гастрите. Неправильное питание, злоупотребление алкоголем, курение, стрессы и другие причины оказывают разрушительное воздействие на слизистую оболочку, вызывая воспаление, которое называется гастрит.
На самом деле, от гастрита не застрахован никто. Каждый человек хотя бы раз в жизни испытывал на себе его проявления: боль в верхнем отделе живота, тошноту, изжогу, рвоту, нарушение стула и повышенное газообразование.
Немаловажную роль в заболевании играет наследственность: некоторым людям достаточно съесть что-нибудь слишком жирное единожды, чтобы спровоцировать приступ, а кто-то ест вредные продукты постоянно и испытывает дискомфорт лишь изредка.
Понятное дело, что отказываться от привычного распорядка дня очень сложно. Сложно отказываться от копченостей, жирных и острых продуктов, кондитерских изделий, однако своевременное их ограничение может послужить хорошей профилактикой не только гастритов, а всех заболеваний ЖКТ в целом. Так, вы не только будете чувствовать «вкус жизни», но и сохраните ваше здоровье.
А вот если обострение началось, то говорить о профилактике поздно. Необходимо начинать лечение.
Диагностируем и лечим
Человек с такими жалобами обращается либо к терапевту, либо к гастроэнтерологу. И в том, и в другом случае назначается общий анализ крови и мочи.
Больной опрашивается, врач выясняет связь боли с приемом пищи, вредные привычки, наследственность и многое другое, что поможет дифференцировать заболевания ЖКТ между собой. В обязательном порядке проводится фиброгастродуоденоскопия (ФГДС), при подозрении на злокачественность процесса берут биопсию.
Выясняют, какая форма гастрита – с повышенной или пониженной кислотностью, ведь от этого будет зависеть дальнейшее лечение. Повышенная кислотность больше чем в половине случаев сигнализирует об инфицировании H.
Pylori, условно-патогенной бактерии, которая активируется под длительным воздействием раздражающего фактора на слизистую оболочку желудка. Выявляют ее с помощью уреазного теста, повышенную кислотность подтверждает наличие жалоб на изжогу и PH-метрия желудочного сока.
Терапия проводится под врачебным контролем, самолечение недопустимо. Назначаются антацидные препараты, ингибиторы протонной помпы, гастропротекторы.
Они снижают кислотность желудочного сока и улучшают качество жизни человека. При сильном болевом синдроме применяются спазмолитики, а для улучшения перистальтики всего ЖКТ – прокинетики.
При подтверждённой H.Pylori проводится эрадикационная антибиотикотерапия.
Медикаментозное лечение должно подкрепляться соответствующей диетотерапией.
Разрешенные продукты
Нюанс рациона при гастрите состоит в том, что продукты ограничивают и меняют способ их готовки:
- Нежирные сорта мяса и рыбы, бульоны на их основе;
- Супы, супы-пюре;
- Растительное масло как альтернатива сливочному;
- Овощи и фрукты на пару, отварные или в запечённом виде;
- Каши, макаронные изделия;
- Молочная продукция низкой жирности и кислотности (только свежая);
- Салаты (разрешается добавление колбасы и сыра в ограниченном количестве);
- Подсушенный хлеб.
Запрещенные продукты
В период обострения заболевания от данных продуктов лучше отказаться, чтобы медикаментозная терапия оказала положительное действие:
- Острые,жареные и жирные блюда;
- Копчености;
- Печень;
- Некоторые каши (перловая, гороховая, пшённая, кукурузная);
- Жирные сорта мяса и рыбы;
- Кондитерские изделия, особенно с кремом и другими начинками;
- Свежая хлебобулочная продукция;
- Крепкий чай, кофе, какао, шоколад;
- Свежие овощи и кислые фрукты.
Повышенная кислотность: диетотерапия
На своем личном опыте знаете, как трудно отказаться от привычного режима питания, однако придется переступать через себя, особенно в период обострения заболевания. Лечащий врач выдаст вам список разрешенных продуктов и поможет составить правильный распорядок дня.
В первую очередь, необходимо включать в рацион продукты, обладающие обволакивающими свойствами. Это супы, супы-пюре, молочные продукты, кисели. Они благоприятно влияют на слизистую оболочку желудка, легко всасываются и защищают стенку от агрессивного влияния желудочного сока.
Жирную и копченую пищу из рациона исключают полностью, по крайней мере, до улучшения самочувствия. Предпочтение отдается нежирным сортам мяса (курица, крольчатина, индюшатина), особенно хорошо усваивается мясо вместе с отварными овощами и легким гарниром (рис, вермишель, гречневая каша, кус-кус и т.д.).
От сладостей удержаться трудно, но, к радости читателей, зефир, пастилу, варенье и мед кушать можно. В ограниченном количестве, но их употребление разрешается.
Атрофический гастрит: нюансы диеты
Атрофический гастрит является следствием гастрита с повышенной кислотностью, на поздних стадиях диета будет немного отличаться. В целом, примерное меню на день будет выглядеть так:
- Овсяная каша с ягодами, чай;
- Оладьи на пару со сметаной;
- Суп из вермишели и курицы, хлеб;
- Концентрированный сок из фруктов, печенье;
- Картофельное пюре, филе отварной рыбы, чай.
Вторые блюда при гастрите не отличаются ничем, однако при атрофии со временем происходит понижение кислотности, которую необходимо повышать включением в рацион кислых овощей и фруктов. В этом и есть основное отличие между этими двумя похожими заболеваниями желудка.
Многих людей интересует вопрос, можно ли кушать новогодние блюда, ведь, зачастую, болезнь настигает нас неожиданно. Ответ – можно, НО с ограничениями.
Категорически нельзя кушать такое в первые дни заболевания, на 5-7 день употребление блюд возможно, однако стоит учитывать, что приправка салатов должна быть без специй и майонеза. Лучше кушать салаты с нежирной сметаной, а еще лучше с растительным маслом.
Мясо на пару или запеченные блюда также разрешены в разумных пропорциях. А вот от алкоголя в праздники стоит отказаться!
Распорядок дня и режим питания
Разумеется, каждое заболевание – это сигнал о том, что человек ведет неправильный образ жизни. К сожалению, суматоха, постоянное хаотичное броуновское движение и перпендикулярный им малоподвижный образ жизни влияют на здоровье не самым лучшим образом. Должна быть своя золотая середина, которая позволит вам наслаждаться жизнью вне зависимости от ее состояния.
- Скажем неподвижности – нет. Сидячий образ жизни, вынужденный ли он или свободно выбранный – наш враг. Он «тормозит» наш организм, из-за чего нарушается не только психоэмоциональное состояние, и прибавляется большое количество ментальных болячек, но и оказывается негативное влияние на моторику желудочно-кишечного тракта;
- Лихорадочные бега между офисными посиделками тоже так себе идея. Еда на ходу или всухомятку только нагружает организм и не насыщает его витаминами и минералами;
- Утро лучше начинать со стакана прохладной воды, а затем заняться 10-минутной зарядкой;
- Идеальным вариантом будет контрастный душ, который взбодрит ваш организм и заставит проснуться. Особенно это важно когда человек страдает от постоянной тяжести после еды и при нарушениях стула в виде запоров;
- Ни в коем случае не кушайте на ночь, лучше выпейте еще один стакан кефира или йогурта, можно с небольшим количеством галетного печенья или бубликов;
- Пейте больше чистой воды. Употребление 2 литров воды в день улучшает моторику желудочно-кишечного тракта. Замечали ли вы за собой тяжесть после еды, когда прошло уже 3 или даже 4 часа? Попробуйте выпить два стакана прохладной воды, через некоторое время тяжесть спадет на нет.
Меню на каждый день
Понедельник:
- Рисовый пудинг с ягодами, чай;
- Стакан кефира;
- Гречневый суп, два куска хлеба;
- Творожная запеканка, чай;
- Картофельное пюре с отварной рыбой.
- Молочная каша, чай;
- Йогурт;
- Суп с вермишелью, куриная котлета, кусочек хлеба;
- Кисель;
- Рис, овощной салат, чай.
- Мюсли с медом;
- Сладкое яблоко;
- Суп с фрикадельками из курицы, кусок хлеба;
- Смузи из банана;
- Гречневая каша на молоке, чай.
- Творожная запеканка;
- Кефир;
- Суп-пюре с нежирным мясом, кусок хлеба;
- Хлебцы, компот;
- Рис с овощами на пару..
- Гречневая каша с ягодами, чай;
- Йогурт;
- Суп-пюре из брокколи, куриная котлета, кусок хлеба;
- Компот из сухофруктов, галетное печенье;
- Кус-кус, овощной салат, чай.
- Овсяная каша, чай;
- Сырники на пару;
- Гречневый суп, тост;
- Смузи из сладких ягод;
- Вермишель с куриной котлетой на пару.
Воскресенье:
- Рисовый пудинг с ягодами;
- Компот из сухофруктов;
- Молочный суп, два куска хлеба, чай;
- Галетное печенье, кисель;
- Пюре из цветной капусты, куриная котлета, чай.
За час до сна следует выпивать стакан нежирного молока, йогурта или кефира.
Готовим вкусно и полезно!
Рецепты блюд при гастрите с повышенной кислотностью подразумевают под собой:
- Отсутствие специй, приправ;
- Мелкую нарезку ингредиентов;
- Отварные или запечённые овощи;
- Замену сливочного масла на растительное или оливковое;
- Подача к столу готовых блюд комнатной температуры, забудьте про горячую и холодную пищу!
Молочно-рисовый суп-пюре
В этом блюде сразу два плюса. Во-первых, оно просто в приготовлении, а, во-вторых, суп получается настолько нежный, что выступает в качестве гастропротектора. Он обволакивает слизистую желудка и защищает ее от воздействия соляной кислоты.
Вам понадобится:
- Овощной бульон на основе ваших предпочтений (из цветной капусты, брокколи, картошки и т.д.) – 1,5 стакана;
- Отварной рис – 0,5 стакана;
- Молоко низкой жирности – 0,5 стакана;
- Желток яйца – 1 штука.
Предварительно сваренный рис протираем через сито в кастрюльку, добавляем к рису бульон и молоко, ставим на медленный огонь и доводим до кипения, параллельно снимая образующуюся пенку. После кипения, а этот процесс занимает не так много времени, примерно 10 минут, закрываем кастрюлю крышкой и даем супу настояться четверть часа. Вкусный обед готов, приятного аппетита!
Творожная запеканка
Вкусный обед был подан, а про завтрак-то мы и забыли. Рецепт этой запеканки не оставит равнодушным даже заядлого сладкоежку, потому что вкупе со сладкими ягодами или медом ваша трапеза превратится в настоящий праздник.
Вам понадобится:
- Нежирный кефир – 200 мл;
- Творог – 200 г;
- Манная крупа — 70 г;
- Яйцо – 1 штука;
- Разрыхлитель – щепотка;
- Соль, сахар – по вкусу.
Перетертый через сито творог смешиваем с кефиром, манной крупой, яйцом и разрыхлителем. Полученную однородную массу помещаем в емкость и оставляем в духовке на 25-30 минут при 180 градусах. Подавать можно с ягодами, медом или сметаной. Приятного аппетита!
Кисель
И какой же полдник без киселя!
Вам понадобится:
- Сладкие ягоды – 500 г;
- Крахмал – 100 г;
- Вода – 3 л;
- Сахар – 300 г.
В кастрюле доводим воду до кипения, добавляем сахар и ягоды. В другой емкости тщательно размешиваем крахмал в прохладной воде и смешиваем с ягодами. Для хорошего эффекта кисель стоит варить 10 минут. Подавать в теплом или прохладном виде. Приятного аппетита!
Прогноз и профилактика
Больше половины населения земного шара страдают от гастрита в той или иной степени, однако это не мешает людям жить и радоваться каждому дню. Главное – это принимать лекарства и соблюдать диету.
Со временем вы сможете включать в рацион сладости, иногда баловать себя жирненькими или острыми блюдами, употребление их в меру не повредит слизистой и потешит внутреннее эго.
Самое интересное, что жирные сорта мяса, на самом деле, снижают кислотность желудка, но ухудшают перистальтику, именно поэтому их убирают из рациона во время обострения гастрита.
Намного проще заболевание предотвратить, чем две недели пить антибиотики и другие лекарства, а затем соблюдать диету не меньше месяца. Поэтому:
Когда воспалена слизистая оболочка желудка, требуется комплексное лечение. Помимо медикаментозной терапии, при гастрите желательно придерживаться диеты, дабы улучшить состояние слизистой и помочь ей бороться с проблемой.
Основные принципы диеты
Диета при гастрите желудка должна быть продумана до мелочей: больному следует знать, какие продуты можно есть, а от каких следует воздержаться. Питание должно быть полноценным и сбалансированным. Если в организм будут поступать необходимые ему витамины и питательные вещества, то больному органу удастся побороть воспаление и нормализовать свое функционирование. Что актуально особенно при рефлюкс гастрите, когда происходит нарушение процесса пищеварения. Игнорируя проявление серьезного заболевания, питаться так как и раньше, не обращать внимание на оповещения организма, в итоге можно получить хроническую форму гастрита или язву. Диета при гастрите желудка бывает обычной (базовой) и низкокалорийной.
При обострении заболевания больному рекомендована пища с минимальным количеством употребляемых калорий в день, чтобы желудку было проще бороться с обострением проявления гастрита.
Выделяют два основных вида гастрита: с повышенной кислотностью (гиперацидный) и с пониженным содержанием соляной кислоты (гипоацидный). Питания для больных двух типов гастритов имеют некоторые отличия. Однако рекомендации относительно питания при установленном диагнозе абсолютно схожи:
- питайтесь часто, но небольшими порциями (любое блюдо должно быть с размером в кулак);
- желудок должен привыкнуть к употреблению пищи в одинаковое время, чтобы работать как часы и быстро восстанавливаться;
- полный отказ от пряностей, жареной, копченой, консервированной пищи;
- употребляемая пища должна быть не слишком холодной или горячей;
- все продукты необходимо готовить на пару или варить;
- не запевайте употребляемую пищу водой, лучше это делать за 30 минут до еды или через 15 минут после;
- после употребления пищи лучше немного прогуляться на улице или посидеть в кресле, но не принимать горизонтальное положение;
- старайтесь тщательно пережевывать пищу, чтобы она лучше усваивалась желудком.
Соблюдая общие принципы диеты при гастрите, вы через неделю почувствуете прилив сил и энергии, повысите защитные функции организма. Но если на протяжении нескольких месяцев соблюдать эти правила, то в скором будущем вы позабудете о болезни.
Что можно, а что нельзя при гастрите
Все заболевания, связанные с воспалением пищевода, желудка, толстой и 12-перстной кишки (эзофагит, бульбит, дуоденит, атрофический и эрозивный гастрит, колит, язва), требуют соблюдения особой лечебной диеты, дабы снизить проявления болезни. Правильное питание будет способствовать нормализации пищеварительного процесса.
Существует определенный список продуктов, которые разрешено употреблять при воспалениях слизистой, а которые категорически нельзя:
| Продукты | Можно употреблять | Запрещено |
| Крупы | Рисовая, гречневая, манная, овсяная | Пшено, кукурузная, ячменная, пшеничная |
| Выпечка | Сухари, вчерашний батон или хлеб | Свежая выпечка, сдобные булочки, черный и ржаной хлеб |
| Первые блюда | Овощные супы с нежирным бульоном | Окрошка, кислые щи, борщ |
| Яйца | Омлеты на пару, всмятку, сырые перепелиные | Вкрутую |
| Мясо и рыба | Нежирные сорта мяса: говядина, кролик, индейка, карп, судак | Запеченные с корочкой, сало, бекон, консервы, креветки, кальмары, мидии |
| Овощи и фрукты | Картофель, морковь, цветная капуста, тыква, груша, дыня, персик | Белокочанная капуста, редис, томаты, цитрусовые, лук, чеснок |
| Молочные продукты | Молоко с наименьшей жирностью, некислый кефир, простокваша | Сметана, сливки, крупнозернистый творог |
| Кондитерские изделия | Суфле, пудинг, желе, зефир, пастила | Шоколад, мороженое, конфеты и печенье с начинками |
| Напитки | Травяные чаи, зеленый чай (с молоком и без), кисель | Квас, соки |
Все зависит от поставленного диагноза и кислотности эпигастрия. Меню и разрешенные продукты при гастрите с повышенной и пониженной кислотностью в целом схожи. Однако существуют некоторые отличия. При гастрите с повышенной кислотностью необходимо исключить продукты, стимулирующие выработку соляной кислоты, они плохо перевариваются и заметно повреждают слизистую. А при повышенным уровнем кислотности, наоборот, нужно стремиться стимулировать секрецию желудочного сока.
Питание в период обострения и при хроническом течении гастрита
В период обострения заболевания больному, как правило, рекомендуется немного поголодать, пить только несладкие чаи или отвары из шиповника. Через несколько дней назначается питание стола номер 1 по Певзнеру:
- слизистые супы из риса, овсянки, приготовленные на молоке, овощные супы-пюре;
- молоко, некислый кефир, ацидофилин;
- паровые котлеты;
- пудинги, суфле;
- фруктовое желе, кисели.
[media=https://youtu.be/X2D02B-mPcY]
Если заболевание переходит в хроническую стадию, то такую диету следует соблюдать всю жизнь. Однако при хроническом гастрите, в отличие от острого, ограничения не такие строгие. Поэтому иногда допускается нарушения правил, но не увлекаться этим.
Когда заболевание в стадии затишья, тогда балуйте себя запрещенными продуктами, но в очень маленьком количестве и без фанатизма.
Соблюдая диету, полезно пить зеленый некрепкий чай. Он выводит из организма токсические вещества и шлаки. Однако во время употребления пищи не следует нагружать желудок жидкостью, она разбавляет желудочный сок и тормозит процесс пищеварения.
Проявление заболевания у ребенка и диетотерапия
Дети не меньше взрослых подвержены гастритам. Причем в группе риска находятся школьники. Они испытывают подобные симптомы, которые часто напоминают проявление холецистита:
- изжога;
- боль в области живота;
- отрыжка с неприятным запахом;
- рвота и тошнота;
- нарушение пищеварения.
Проявление гастрита у ребенка связано с его активной жизнью: эмоциональные переживания, нарушение процесса и регулярности употребления пищи, умственные и физические перегрузки. Современные школьники очень сильно загружены обязанностями в школе и за ее пределами (посещение кружков, секций).
Дети, которые не имеют свободного времени, становятся очень чувствительными к агрессивным проявлениям окружающей среды.
Ко всему прочему у них нарушается выработка желудочного сока, понижается аппетит, а следовательно возникают воспалительные процессы в желудке. При гастрите детям, также как и взрослым, рекомендуется кушать только разрешенные продукты в умеренных количествах, придерживаясь стола №1 или №2 по Певзнеру.
Примерный дневной рацион больного
Меню при гастрите на каждый день следует продумывать до мелочей исходя из списка разрешенной продукции. Придется отказаться от некоторых предпочтений. Обязательно нужна консультация гастроэнтеролога по поводу составления рациона, количества и общего объема употребляемой пищи в сутки.
Учитывая ограничения в еде можно приготовить вкусные, полезные диетические блюда, которые помогут вам избавиться от каких-либо проявлений болезни. Тем более их несложно готовить.
Рассмотрим примеры суточной диетотерапии:
Пример №1
Завтрак: отварите яйцо всмятку, овсяную кашу на воде или нежирном молоке, разбавьте с водой фруктовый сок (1:1).
Ланч: можно запечь яблоки или сделать из них суфле.
Обед: суп-пюре из тыквы (овощи выбирайте по желанию из списка разрешенных продуктов), паровые котлеты из телятины с макаронами, хлеб, компот из сухофруктов.
Полдник: приготовьте молочный кисель, он обволакивает воспаленные стенки желудка и нормализует уровень кислотности.
Ужин: посолите рыбу (соль на кончике ножа), заверните в фольгу, чтобы быстрее приготовилась и отправьте на противне в духовку, сварите рисовую кашу на воде, приготовьте чай с молоком. Перед сном выпейте стакан молока.
Пример №2
Завтрак: приготовьте суфле из творога, гречневую кашу с молоком и чай.
Ланч: чай (зеленый, черный, травяной) с зефиром без красителей и наполнителей.
Обед: отварите овощи и сделайте суп-пюре (рецепт см. ниже), можно приготовить еще картофельное пюре и паровые тефтели.
Полдник: ленивые вареники (рецепт см. ниже), компот из фруктов.
Ужин: запеканка из макарон.
Второй ужин: разогрейте молоко и возьмите подсушенную булочку.
Гастрит и диета это повод пересмотреть свои жизненные принципы и привычки, отказаться от курения и спиртных напитков, следить за своим эмоциональным фоном. Сбалансированное и полноценное питание при гастрите поможет забыть о неприятных ощущениях в желудке, а также избежать проявления болезни. Следуйте правилам питания при гастрите, прислушивайтесь к советам лечащего врача и будьте здоровы!
Воспаление слизистой желудка: диета при гиперацидном гастрите
Длительно протекающее воспаление желудка, сопровождающееся повышением желудочной секреции, называется гиперацидным гастритом. Данное заболевание широко распространено среди населения, сопровождается такими симптомами, как боль в эпигастральной области, приступы тошноты и рвоты, не приносящей облегчения, изжога и прочее. Одним из наиболее важных моментов в лечении этой болезни является соблюдение специального режима питания. Ниже мы поговорим о том, какие продукты можно есть при воспалении слизистой оболочки желудка, рассмотрим диету при гиперацидном гастрите.
Как мы уже сказали, гиперацидный гастрит — это хронически протекающая патология. Хронический гастрит является наиболее частым хроническим воспалительным заболеванием, поражающим желудок, что было доказано учеными из Медицинской академии им. С.И. Георгиевского в работе, опубликованной в 2020 году.
Особенности питания при гастрите с повышенной кислотностью
Гиперацидный гастрит является показанием к назначению лечебного стола №1, который также применяется при язвенном поражении органов желудочно-кишечного тракта.
Смысл данной диеты заключается в том, чтобы максимально оградить желудок от различных раздражающих воздействий, снизить выработку соляной кислоты, исключить трудноперевариваемую пищу.
Основную часть продуктов следует употреблять в перетертом, мелко нарезанном, кашицеобразном виде, исключение составляют мясо и рыба (подаются целым куском).
Из способов термической обработки предпочтение отдается отвариванию или приготовлению на пару. Иногда можно позволить себе запеченную без корочки еду. Жареная пища строго запрещена.
Из рациона полностью исключаются любые острые, жирные, чрезмерно соленые, кислые, копченые и консервированные блюда. Употребление соли следует ограничить до 10 грамм в сутки. Также рекомендуется отказаться от продуктов, содержащих слишком большое количество клетчатки.
Лечебный стол №1 подразумевает под собой соблюдение температурного режима. Употребляемая пища должна быть теплой — не слишком горячей и не слишком холодной.
Нельзя не сказать о таком важном моменте, как дробное питание. Оптимальным режимом считается 5 или 6 приемов пищи за сутки маленькими порциями.
Перечень разрешенных и запрещенных продуктов

Для начала больному человеку необходимо отказаться от свежих и сделанных из ржаной муки хлебобулочных изделий, продуктов из слоеного или сдобного теста. Не стоит кушать жирные и слишком кислые молочные продукты. Из рыбных продуктов запрещены жирные сорта рыбы, консервированная и соленая рыба. Те же самые ограничения относятся к мясу.
Из круп следует исключить перловку, пшено, ячневую и кукурузную крупы. Фасоль и горох, любые соленые, маринованные овощи, белокочанная капуста и грибы, лук и чеснок — все это находится под запретом. Кроме этого, не стоит включать в свой рацион кислые и неспелые фрукты и ягоды.
Что можно есть при диете №1? К употреблению допускаются:
- несвежие хлебобулочные изделия из пшеничной муки;
- молочные продукты (некислые и с низким процентом жирности);
- овощные супы с добавлением хорошо разваренных круп;
- постные сорта мяса и рыбы;
- гречка, овсянка, риск, манка;
- морковь, свекла, картофель;
- спелые и сладкие фрукты и ягоды.
Читайте далее
Питание ребенка 4-5 лет: основные правила
Сколько раз в день нужно есть ребенку 4-5 лет? Размеры порций, базовые особенности рациона младшего дошкольника.
Опубликовано 25.09.2022 20:08
Использованные источники
Морфологическая диагностика болезней желудка и кишечника / Аруин Л.И. – 1998
Острый и хронический гастрит: этиология, патогенез, диагностика и лечение / Ряпова Э.И. // Международный журнал гуманитарных и естественных наук – 2020 – №11-1
Читайте также
Гастрит и диабет — отдыху не помеха
Лето – время пикников с выездами на природу. Но что делать, если у вас диагноз, требующий лечебной диеты? Как не отказываться от отдыха и не испортить здоровье?
- Правила питания при гастрите
- Какой режим питания при гастрите правильный?
- Диета при остром гастрите
- Питание при хроническом гастрите
- Желудочная секреция при гастрите
- Гастрит с пониженной кислотностью (гипоацидный)
- Гастрит с повышенной кислотностью (гиперацидный)
- Заключение

Гастрит – это воспаление слизистой желудка. Возникает из-за различных нарушений и патологических процессов в организме: инфекций, неправильного питания, злоупотребления алкоголем, длительного приема лекарственных препаратов, сопутствующих заболеваний органов желудочно-кишечного тракта.
В зависимости от того, как протекает заболевание, выделяют острый и хронический гастрит. Острый возникает внезапно из-за отравления, злоупотребления спиртным и выражается сильной болью в области желудка, тошнотой и изжогой. Зачастую острый период длится несколько дней и хорошо поддается лечению.
Хронический гастрит развивается постепенно и имеет слабовыраженные симптомы, что делает его опасным для здоровья. Помимо грамотно подобранного медикаментозного лечения, в которое может входить препарат Омепразол, в терапии гастрита важную роль играет диета.
Правила питания при гастрите
Диета – ключевой фактор в успешном лечении гастрита. Режим и принципы питания во время острого и хронического течения заболевания подбирает врач, опираясь на состояние пациента, его возраст, индивидуальную непереносимость продуктов и запущенность заболевания.
Обратите внимание на важные правила, которых необходимо придерживаться независимо от рациона:
- Пищу необходимо пережёвывать очень тщательно. Процесс переваривания начинается с попадания еды в рот, где нужно ее максимально измельчить, чтобы непережёванные куски не раздражали слизистую желудка;
- Нельзя есть «на бегу» и всухомятку. Еда должна быть свежей, теплой и мягкой, так как сухая и грубая пища раздражает слизистую и вызывает обострение заболевания.
Какой режим питания при гастрите правильный?
При гастрите нельзя допускать чувства голода. При пустом желудке кислота начнет разъедать слизистую стенок, что приведет к осложнению заболевания. Поэтому количество приемов пищи должно быть не менее пяти: три основных и два перекуса. Важно при этом не переедать, пища должна быть низкокалорийной и легко усваиваемой.
Режим питания лучше выстроить таким образом, чтобы завтрак, обед и ужин проходили в одно и то же время. Это позволит нормализовать выделение желудочного сока и подготовить организм к приему пищи. Гастроэнтерологи также советуют сохранять баланс белков, жиров и углеводов, это позволит организму легче справиться с перевариванием пищи.
Диета при остром гастрите
Диета при остром и хроническом гастрите отличается. В первом случае пациент может не хотеть есть из-за болевых ощущений, тошноты. Врачи рекомендуют не заставлять насильно есть в первый день заболевания. Однако нужно много пить: воду комнатной температуры, теплый чай, несладкий компот из яблок и изюма. Это позволит восстановить водный баланс организма и избежать обезвоживания.
Начиная со второго дня нужно принимать пищу небольшими порциями. Больному рекомендована диета №1А. Она предусматривает протертые или молочные супы, картофельное или мясное пюре. Можно есть яйца, сваренные всмятку, приготовленную на пару рыбу, некислый творог. Разрешается кисель, желе. Обязательное условие – пища должна отвариваться или готовиться на пару, иметь мягкую консистенцию и нейтральный вкус, чтобы не раздражать слизистую желудка.
Каши можно есть любые, кроме пшенной, так как эта крупа содержит много клетчатки и повышает уровень кислотности желудка. Во время обострения лучше ее исключить, отдав предпочтение овсянке, манке и перловке. При обострении гастрита нельзя есть кислое или острое, сырые овощи или фрукты, наваристые мясные бульоны, хлеб, сыр, конфеты. Стоит также воздержаться от кофе. Еда не должна быть соленой, так как соль провоцирует выделение желудочного сока, как и специи, от которых тоже лучше пока отказаться.
Диету №1А рекомендовано выдержать пока продолжается острая форма гастрита. После стабилизации состояния диету не отменяют, но врач может ее расширить, посоветовав дополнительные продукты, которые будут полезны пациенту.
Питание при хроническом гастрите
При хроническом гастрите рацион зависит от вида и стадии заболевания, а также кислотности желудка. Большинству пациентов с гастритом следует отказаться от:
- жареного;
- жирного;
- копченого;
- соленого и острого;
- специй;
- калорийных сладостей (шоколад, мороженое с высокой жирностью, торты и пирожные с масляным кремом);
- грибов;
- газированных напитков, алкоголя, крепкого кофе и чая;
- свежих овощей и фруктов.
В зависимости от состояния пациента врач может рекомендовать ужесточение или послабление диеты.
Желудочная секреция при гастрите
Воспаление слизистой желудка влияет на кислотообразующую функцию. Кислотность желудочного сока при гастрите бывает нормальная, пониженная и повышенная.
Для каждого типа заболевания разработана своя диета. Наряду с приемом препаратов она позволяет нормализовать кислотность и обеспечить организм необходимым количеством питательных веществ.
Гастрит с пониженной кислотностью (гипоацидный)
При такой форме заболевания выработка соляной кислоты снижается. Это приводит к атрофии слизистой оболочки и дисплазии эпителия, что становится причиной серьезных нарушений пищеварения. У пациентов с гипоацидным гастритом сильно ухудшается аппетит. В ряде случаев желание есть полностью пропадает. При нарушении диеты иногда появляются тупые ноющие боли. Пациентов также беспокоит тошнота, отрыжка с тухлым запахом, слабость, ощущение тяжести в эпигастральной области.
Из-за атрофии слизистой оболочки нарушается всасывание питательных веществ, что приводит к дефициту железа, витаминов группы В и других жизненно важных компонентов. На фоне гипоацидного гастрита у пациентов может развиться стойкий гиповитаминоз, анемия, дисбактериоз кишечника, воспаление желчного пузыря и поджелудочной железы, пищевая аллергия.
Снизить риск неблагоприятных последствий заболевания поможет лечебное питание. Его задача — стимулировать выработку соляной кислоты. Для этого в рационе пациента должны присутствовать следующие продукты:
- отварное или запеченное нежирное мясо, рыба;
- хлебобулочные и макаронные изделия;
- молочные продукты с умеренной жирностью;
- яйца;
- цитрусовые;
- блюда из тушеной и вареной капусты, огурцов, моркови, томатов, тыквы, репы;
- каши;
- компоты и морсы из черной смородины, клюквы, крыжовника, малины, клубники.
Особенно полезными для пациента с недостаточной выработкой соляной кислоты являются кисломолочные продукты: кефир, творог. Молоко в чистом виде лучше не употреблять, так как оно снижает кислотность. Добавляйте молоко в каши или чай. Из фруктов наибольшую пользу принесут апельсины, мандарины и другие виды цитрусовых.
Под запретом находятся маринады и копчености, мясные продукты с большим содержанием жира, ферментированные сыры, газировка, крепкий кофе, сдоба, кондитерские изделия с большим количеством масла и жирного крема. Из овощей стоит исключить лук, чеснок и редис, которые раздражают слизистую желудка. Следует ограничить употребление свежей капусты, винограда, бобовых и других продуктов, вызывающих брожение, поскольку они усиливают проявление метеоризма.
Пациентам при гастрите с пониженной кислотностью желудочного сока важно избегать переедания и больших пропусков между приемами пищи. При этом следует следить за калорийностью рациона, которая для взрослого человека составляет 2500-3000 ккал. При гастрите с пониженной кислотностью недостаток калорий крайне опасен, так как еда переваривается хуже и организму не хватает полезных веществ.
Гастрит с повышенной кислотностью (гиперацидный)
Такая форма заболевания встречается очень часто. При ней pH желудочного сока повышается в связи с увеличением выработки соляной кислоты. Пациент испытывает боли и жжение в эпигастрии после употребления пищи и на голодный желудок. Человек жалуется на изжогу и тошноту, метеоризм, нарушения стула. Может наблюдаться рвота с содержанием желчи.
Аппетит при гастрите с повышенной кислотностью желудочного сока снижен. Соляная кислота, которая вырабатывается в избытке, негативно влияет на слизистую. При отсутствии лечения у пациента с гиперацидным гастритом может развиться язва желудка.
Уменьшить риски негативных последствий помогает лечебное питание. Как и при других формах гастрита, следует отказаться от острой и пряной пищи, избытка жиров, газированных напитков, крепкого кофе.
Чтобы организм получал необходимые ему питательные вещества, в меню должны присутствовать все группы продуктов. При этом важно придерживаться рекомендаций по их приготовлению:
- Овощи предпочтительно есть отварными, тушеными или запеченными, готовить из них супы-пюре. При употреблении сырых овощей признаки раздражения слизистой могут усиливаться. Это вызвано высоким содержанием клетчатки. Из рациона следует исключить кислые щи и рассольники.
- Следует избегать кислых яблок, цитрусовых, киви. Они повышают кислотность желудочного сока. Можно есть виноград без кожицы, сладкие фрукты. Если плоды имеют твердую структуру, из них можно приготовить пюре.
- Пациентам с гиперацидным гастритом следует употреблять молочную продукцию за исключением кефира и других кисломолочных напитков. Полезным является свежее молоко, молочные супы с лапшой или крупами.
- Каши, хлебобулочные изделия из пшеничной муки и макароны могут присутствовать в меню постоянно. От черного хлеба, сдобы и кондитерской продукции с большим содержанием жира следует по возможности отказаться.
- Мясо и рыбу следует отваривать или запекать. Крепкие мясные бульоны и жирные супы усиливают проявление гастрита. Полезными для пациента станут мясные и рыбные котлеты, тефтели, которые готовят на пару, вареное филе.
Калорийность рациона при гастрите с повышенной кислотностью для взрослого человека составляет 2200-2500 ккал. Стоит проконсультироваться с врачом по поводу приема витаминных комплексов, которые восполнят нехватку необходимых организму компонентов.

Заключение
На первый взгляд создается впечатление, что пациентам с гастритом приходится сильно себя ограничивать в выборе блюд. На самом деле диетический рацион может быть достаточно обширным и разнообразным. Для этого необходимо взвешенно подходить к способу кулинарной обработки продуктов. Оптимальные варианты – запекание в духовке, тушение, приготовление на пару. Используя такие методы, из привычных продуктов можно приготовить вкусные и полезные блюда, которые подходят не только для пациентов с гастритом, но и людей без патологии ЖКТ.
Расстройство пищеварения является довольно распространенной проблемой в современном мире
Частые приступы изжоги, боль в животе, чувство тошноты, рвота, постоянное газообразование могут быть симптомами гастрита, а значит, необходима коррекция питания.
Что такое гастрит? Это воспалительное заболевание, поражающее внутреннюю поверхность желудка и пищеварительный тракт. Эрозия слизистой желудка может вызывать изжогу и боль в брюшной полости, а также мешать усвоению питательных веществ. Многие из симптомов гастрита схожи с симптомами язвы желудка. Гастрит, как правило, поражает только желудок, в отличие от язвы, которая может возникнуть в любой части кишечника или пищевода. Хронический гастрит может быть более опасен, чем язва, и привести к развитию таких осложнений, как анемия или даже рак желудка.
Но есть и хорошая новость: гастрит поддается лечению. Иногда достаточно просто изменить образ жизни и скорректировать питание. Давайте узнаем, как именно еда влияет на развитие гастрита, и как диета может вылечить это заболевание.
Как питание влияет на гастрит
Изменение питания является важным шагом в лечении слизистой желудка и предотвращении развития воспаления. Поэтому так важно при гастрите придерживаться соответствующей диеты. Симптомы острого гастрита и язвы желудка обычно проходят в течение нескольких недель, если отказаться от провоцирующих продуктов, вызывающих воспаление и эрозию. Исследования предполагают, для того, чтобы справиться с язвой и гастритом, необходимо ограничить или исключить вовсе прием нестероидных противовоспалительных препаратов (НПВП), бросить курить, снизить потребление алкоголя, уменьшить влияние стресса и укрепить иммунитет.
Некоторые продукты усугубляют симптомы гастрита. Чтобы избавиться от заболевания, их следует избегать. К ним относятся продукты с высокой кислотностью, острая пища, алкоголь, кофеин и обработанные продукты и полуфабрикаты. С другой стороны, продукты с высоким содержанием клетчатки, антиоксидантов (например, витамина С), электролитов (например, магния и кальция), витамина B12, пробиотиков и омега-3 жирных кислот помогают уменьшить воспаление и восстановить здоровье кишечника.
Диета при гастрите включает в себя преимущественно овощи, фрукты, белок высокого качество и полезные жиры. Они помогут справиться с болезненными симптомами, поддерживать оптимальный вес и предотвратить дефицит важных витаминов, минералов и антиоксидантов, который может привести к появлению осложнений.
Факты о гастрите:
- Многие отмечают ухудшение симптомов гастрита и язвы желудка после потребления острой, слишком горячей пищи или продуктов, содержащих много кислоты (например, помидоры или апельсины). Они тяжело усваиваются, провоцируют воспаление и производство большого количества желудочного сока.
- К факторам риска гастрита относятся плохое питание, дефицит питательных веществ, курение, избыточный вес, злоупотребление алкоголем, аутоиммунные нарушения и вирусы.
- Часто для лечения симптомов гастрита и язвы люди используют антациды или антибиотики. Однако в долгосрочной перспективе они способны спровоцировать осложнения (изменение уровня электролитов, запор или диарею), не влияя на причину заболевания.
Диета и естественное лечение гастрита
Каждый человек с гастритом или пептической язвой реагирует на продукты по-разному. Поэтому лучше всего начать лечение этих заболеваний с исключающей диеты, которая позволит понять, какие именно продукты вызывают у Вас дискомфорт, а какие, наоборот, приносят облегчение. Прежде всего, откажитесь от наиболее распространенных раздражителей на продолжительный период времени, например, на несколько недель, а затем включайте их в свой рацион по одному, чтобы понять, как Ваш организм на них реагирует.
Так Вы найдете именно те продукты, которые вызывают ухудшение состояния.
Чтобы диета при гастрите принесла Вам максимальную пользу, следуйте следующим советам, которые помогут контролировать симптомы:
- Ешьте небольшими порциями. Старайтесь питаться чаще, но понемногу. Пусть это будут 5-6 приемов пищи через каждые 2-3 часа. Небольшие порции увеличат приток крови к желудку, что будет способствовать его восстановлению и нормализуют выработку желудочного сока.
- Не ешьте перед сном. Чтобы еда полностью переварилась, последний прием пищи должен быть за 3-4 часа до сна.
- Пейте достаточное количество воды. Вода (не кофе, чай, алкоголь или сладкие напитки) помогает держать симптомы гастрита под контролем. Старайтесь выпивать 6-8 стаканов чистой воды каждый день. Пейте воду с приемом пищи и каждый раз, когда почувствуете дискомфорт. В отличие от молока, алкоголя и кофеина, вода не вызывает производство желудочного сока и не приводит к появлению изжоги.
- Уменьшите влияние стресса. Эмоциональный стресс не является причиной развития эрозии желудка, гастрита или язвы, но он точно может усугубить ситуацию. Стресс стимулирует выработку желудочного сока и провоцирует появление других проблем с пищеварением. Практикуйте различные методы борьбы со стрессом в сочетании с диетой.
- Откажитесь от курения и снизьте воздействие токсинов. Курение и нездоровый образ жизни являются главными факторами риска поражения желудка и гастрита. Курение препятствует восстановлению слизистой желудка, увеличивает вероятность появления язв и развития инфекций.
- Принимайте полезные добавки. БАДы, такие как омега-3 жирные кислоты, пробиотики, витамин С, растения-адаптогены, витамин В12 и даже простой комплекс витаминов помогут справиться с гастритом.
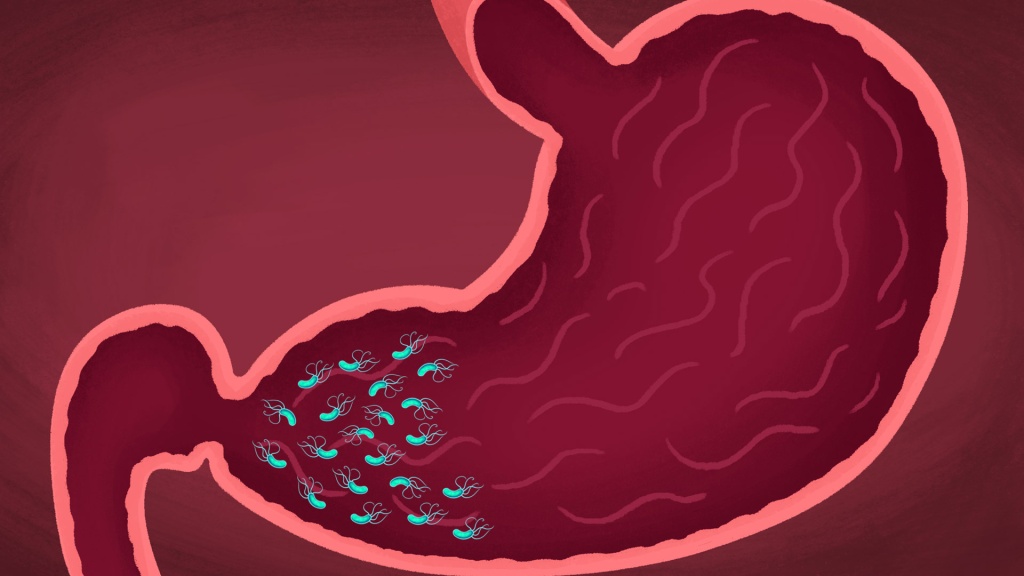
Чтобы унять боль и снизить риск повторения приступа, специалисты советуют исключить из своего рациона определенные продукты
Продукты, провоцирующие гастрит
- Цитрусовые фрукты и соки. Апельсины, лимоны, лаймы и грейпфруты содержат много кислоты, которая может вызывать болезненные ощущения у тех,
кто страдает язвой или гастритом. Исследования предполагают, что цитрусовые провоцируют выброс нейромедиатора, вызывающего боль, у людей с воспаленным желудком. - Помидоры. Помидоры, как и цитрусовые, содержат кислоты и могут раздражать чувствительный желудок. Иногда небольшое количество томатов не приносит вреда, но в большинстве случаев их следует вовсе избегать.
- Молоко и молочные продукты. Годами врачи советовали своим пациентам, страдающим гастритом или язвой, пить молоко, которое покрывает желудок и нейтрализует действие кислоты. Однако этот совет оказался неэффективным. Сейчас специалисты полагают, что кальций и аминокислоты (белки) в составе молока на самом деле стимулируют производство кислоты, усугубляя симптомы гастрита. Обратите внимание на то, как Вы реагируете на молочные продукты, в том числе на йогурт, кефир, сыр и молоко. Если они не вызывают каких-либо неблагоприятных симптомов, то лучше оставить их в своем рационе, так как в целом эти продукты полезны для здоровья. Ферментированный йогурт с пробиотиками, например, способен успокоить раздраженных желудок и справиться с расстройством кишечника, так как является богатым источником полезных пробиотиков.
- Алкоголь. В больших количествах алкоголь способен разъедать слизистую желудка и провоцировать развитие воспаления. У некоторых людей умеренное потребление алкоголя (один напиток в день или меньше) не связано с появлением симптомов гастрита, в то время как другим необходимо полностью исключить его, чтобы не провоцировать обострения. На самом деле исследования показывают, что небольшое количество алкоголя может даже защитить от развития гастрита.
- Кофе. В большинстве случаев кофе не вызывает проблем с желудком, однако иногда он может ухудшать симптомы гастрита. Даже кофе без кофеина может приводить к появлению болезненных ощущений. Кофе содержит кислоту и способен вызвать изжогу и расстройство кишечника. Однако некоторые исследования показали, что регулярное потребление зеленого чая связано со снижением риска гастрита на 40%. Зеленый чай обладает противовоспалительными свойствами и содержит намного меньше кофеина, помогая избежать передозировки и восстановить кишечник.
- Острая пища. Острые и горячие блюда не вызывают появление гастрита или язв, но они точно могут усугубить уже имеющиеся симптомы. Чили, кайенский, красный или черный перец, карри и различные острые соусы провоцируют обострение и развитие заболевания.
- Распространенные аллергены и провоспалительные продукты. Избегайте рафинированных и обработанных продуктов, таких как белый хлеб, макароны, продукты с добавленным сахаром, мясо с крупных ферм, трансжиры, рафинированные растительные масла, жареные блюда и пастеризованные молочные продукты. Все они могут вызвать появление пищевой аллергии или воспаления, замедлить восстановление организма и сделать Вас более склонным к инфекциям.
Продукты, которые помогут справиться с гастритом
- Продукты, богатые антиоксидантами. Исследования указывают на то, что продукты с высоким содержанием антиоксидантов (те, что богаты витаминами С, А и флавоноидами) помогают уменьшить воспаление в желудке и снизить риск нарушения работы кишечника и связанных с ним осложнений. Лучшими источниками полезных антиоксидантов являются свежие фрукты и овощи ярких цветов. По данным Медицинского центра Университета Мэриленда, США, к свежим фруктам, травам/специям и овощам, особенно полезным при гастрите, относятся лук, чеснок, тыква, болгарский перец, листовая зелень, артишоки, спаржа, сельдерей, фенхель, морские водоросли, имбирь, куркума, крестоцветые овощи, ягоды и яблоки.
- Продукты с пробиотиками. Обзор исследований предполагает, что потребление пробиотиков помогает контролировать количество бактерий H. pylori и лечить инфекции желудочно-кишечного тракта, провоцирующие развитие язв и гастрита. Продукты с пробиотиками включают в себя маринованные овощи, чайный гриб, йогурт и кефир. Они оказывают положительное влияние на многие аспекты здоровья. Они помогают уменьшить воспаление, нормализовать стул, контролировать реакции на различные продукты и не только. Продукты и пищевые добавки с пробиотиками, содержащие такие полезные бактерии, как Lactobacillus bulgaricus, могут быть полезны в регуляции количества желудочного сока и снижении воспаления путем ингибирования экспрессии цитокинов и хемокинов.
- Чеснок. Чеснок, как в сыром, так и в обработанном виде, уже не одну тысячу лет известен как натуральное средство от проблем с кишечником. Чеснок является натуральным противовоспалительным агентом и даже обладает некоторыми антибиотическими свойствами. Некоторые специалисты полагают, что сырой чеснок может даже уменьшить количество бактерий H. pylori и замедлить рост других болезнетворных бактерий в микробиоме. Одно исследование, проведенное исследовательским институтом Национального онкологического центра в Токио, Япония, в котором животные получали экстракт чеснока в дозировках 1%, 2% и 4%, выявило, что его эффективность напрямую зависит от принимаемого количества. Выраженность гастрита, вызванного H. pylori, у животных значительно снизилась в течение 6-недельного курса пропорционально дозировке. Другие исследования предполагают, что 2 зубчика чеснока в день способны защитить от воспаления желудка. Однако эффективность концентрированного экстракта чеснока, все же, выше.
- Солодка, фенхель или анис. Солодка — популярное средство в народной медицине для лечения множество пищеварительных проблем, в том числе язв и кислотного рефлюкса. Корень солодки содержит глицирризиновую кислоту, которая оказывает успокаивающее действие на желудок и укрепляет желудочно-кишечный тракт. На самом деле, это очень полезное соединение, которое, как показывают исследования, обладает «антидиабетическими, антиоксидантными, противоопухолевыми, противомикробными и противовирусными свойствами». Наиболее эффективным считается экстракт солодки, однако фенхель и анис также могут помочь справиться с воспалением. Рекомендуемая дозировка экстракта солодки индивидуальна, но, как правило, облегчение наступает при приеме 3 граммов препарата в сутки в течение 4-6 недель. В любом случае возможность его употребления следует обсудить с врачом, так как экстракт может взаимодействовать с другими лекарственными средствами, например, препаратами для лечения гипертонии.
- Продукты, богатые клетчаткой (пророщенные орехи, семена, злаки и бобы). Рацион питания с высоким содержанием пищевых волокон показан при гастрите и другие нарушениях пищеварения. Исследование, проведенное Гарвардской школой общественного здравоохранения, США, показало, что диета, богатая клетчаткой, связана с более низким риском (на 60%) возникновения язвы желудка. Лучшими источниками пищевых волокон являются орехи, например, миндаль, семена, например, семена чиа и льна, вымоченные бобы/фасоль и пророщенные цельные злаки (желательно те, которые не содержат глютен), например, овес, киноа, дикий рис, гречка и амарант.
- Полезные жиры и белок. Постный белок помогает восстановить стенки кишечника и справиться с нарушениями пищеварения, такими как синдром «дырявого» кишечника, вызывающий воспаление. Хорошими источниками чистого протеина являются органические яйца, дикая рыба, мясо животных и домашних птиц свободного выгула. Рыба, например, лосось и сардина, особенно полезна, так как она содержит омега-3 жирные кислоты, которые оказывают противовоспалительное действие и помогают справиться с гастритом. Среди других источников полезных жиров, которые легко усваиваются, кокосовое или оливковое масло, авокадо, органическое сливочное и топленое масло.
Причины и симптомы гастрита
К наиболее распространенным симптомам гастрита относятся:
- приступы изжоги в области желудка или выше, в особенности до или после приема пищи
- боль в желудке
- тошнота и рвота
- вздутие живота
- потеря аппетита, быстрое насыщение и изменение веса
- икота и отрыжка
- изменения в работе кишечника и внешнем виде стула (кал может приобрести более темный или красноватый цвет)
Каковы причины появления гастрита?
Гастрит является результатом воспаления желудка и эрозии его защитной поверхности. Процесс переваривания пищи начинается еще в ротовой полости, затем частично обработанная пища перемещается в желудок, где уже попадает под влияние кислот и ферментов. Каждый раз, когда Вы что-то едите, желудок производит кислоты, которые способны повредить внутреннюю поверхность желудочно-кишечного тракта. У здорового человека их действие нейтрализует вырабатываемая слизь.
Слизь покрывает поверхность желудка, защищая от воздействия кислот, поэтому когда по какой-то причине этой слизи вырабатывается недостаточно, появляются изжога и язва желудка. На развитие воспаления в желудке и количество вырабатываемой слизи может влиять множество причин.
Факторы риска развития гастрита:
- возраст, в особенности старше 60 лет
- низкий иммунитет
- инфекции, вызванные бактерией Helicobacter pylori (H. pylori)
- прием НПВП и болеутоляющих средств, в том числе передозировка ибупрофеном и злоупотребление аспирином
- плохое питание и дефицит питательных веществ (в частности недостаток витамина В12, магния, кальция, цинка и селена)
- злоупотребление алкоголем и курение
- высокий уровень стресса
- на работу пищеварительной системы влияют также аллергии, нарушения работы щитовидной железы, аутоиммунные заболевания, желчный рефлюкс, болезнь Крона, язвенный колит, вирусы, например, ВИЧ или герпес.
- анемия может оказывать отрицательное влияние на состояние слизистой желудка и препятствовать усвоению витамина В12.
- ожирение или избыточный вес способствуют ухудшению симптомов
Заключительные выводы
- Гастрит — воспалительное заболевание, поражающее внутреннюю поверхность желудка и пищеварительный тракт. Эрозия слизистой желудка может вызывать изжогу и боль в брюшной полости, а также мешать усвоению питательных веществ.
- Некоторые продукты усугубляют симптомы гастрита, к ним относятся продукты с высокой кислотностью, острая пища, алкоголь, кофеин и обработанные продукты и полуфабрикаты. От них следует отказаться вовсе. С другой стороны, продукты с высоким содержанием клетчатки, антиоксидантов (например, витамина С), электролитов (например, магния и кальция), витамина B12, пробиотиков и омега-3 жирных кислот помогают уменьшить воспаление и восстановить здоровье кишечника, что делает их основными продуктами диеты при гастрите.
- Диета при гастрите включает в себя преимущественно овощи, фрукты, белок высокого качество и полезные жиры. Они помогут справиться с болезненными симптомами, поддерживать оптимальный вес и предотвратить дефицит важных витаминов, минералов и антиоксидантов, который может привести к появлению осложнений.
- Каждый человек, страдающий гастритом или пептической язвой, реагирует на продукты по-разному. Поэтому лучше всего начать лечение этих заболеваний с исключающей диеты, которая позволит понять, какие именно продукты вызывают у Вас дискомфорт, а какие, наоборот, приносят облегчение. Прежде всего, откажитесь от наиболее распространенных раздражителей на продолжительный период времени, например, на несколько недель, а затем включайте их в свой рацион по одному, чтобы понять, как Ваш организм на них реагирует.
- Чтобы справиться с симптомами гастрита, необходимо есть небольшими порциями, не есть перед сном, пить достаточное количество воды, уменьшить влияние стресса, отказаться от курения, снизить воздействие токсинов и начать принимать подходящие пищевые добавки.
Позаботьтесь о себе и близких,
покупайте только полезные продукты!

Лечение гастрита и язвы крайне важно, т. к. длительно не леченный гастрит переходит в язву, которая, также, при отсутствии должного лечения может переродиться в опухоль. Советский гастроэнтеролог – профессор Мануил Певзнер, сформировал целую систему необходимых диет лечебного питания. Первую в этом цикле рассмотрим прямо сейчас.
Содержание:
- В чем заключается
- Продукты для лечебной диеты
- Рецепты для диеты №1
- Меню диеты №1
- Стол 1а
- Стол 1б
- В заключение
В чем заключается
Пациентам при язве и гастритах с повышенной кислотностью, как в период обострения, так и затихания симптомов болезни назначается диета №1. Никакой самодеятельности! Диету должен назначить только гастроэнтеролог. Эта лечебная гастрономическая программа делится на несколько вариантов: 1, 1а, 1б. Каждый из них назначается в зависимости от состояния болезни и называется «столом».
Как правило, одна лечебная программа плавно переходит в другую. Если пациент прошел операцию, диете номер один предшествует хирургическая нулевая система питания. Стол №1 назначают при воспалительных процессах желудка и двенадцатиперстной кишки.
Первая диета длится от 6 месяцев до года после обострения болезни. Цель диеты – нормализация кислотности, устранение и уменьшение воспалений, заживление язв, эррозий, стабилизация секреторной функции желудка. Выздоровление происходит за счет диетотерапии, направленной на максимальное щажение деятельности желудочно-кишечного тракта.
Виды щажения
Химическое – исключает блюда и продукты, которые повышают секрецию, тяжело и долго перевариваются, требуют больших затрат со стороны внутренних органов. Под запретом оказывается: острое, сильно соленое и кислое, консервированное, жирное, копченое, жареное, пряное. То есть все, что слишком яркое на вкус. Это не значит, что ближайшие полгода придется питаться пресной и невкусной едой. Диета сбалансированная, кроме исключений содержит массу разрешенных продуктов.
Суточная калорийность должна составлять не менее 2800 ккал, но набирать больше 3000 ккал не рекомендуется. Никакого голодания не предусматривается, еды должно быть достаточно. Лечебные трапезы будут вареными, приготовленными на пару, печеными. Также нужно соблюдать питьевой режим, на ночь советуют выпивать стакан молока.

- белков – до 100 г, включая животные;
- углеводов – 400-420 г;
- жиров – 100 г, включая животные и растительные.
Механическое щажение исключает крупнокусковую пищу. У больного такая еда усиливает моторику пищеварительного тракта, что провоцирует тошноту, рвоту, изжоги и подобные неприятные симптомы. Диета номер один предусматривает мягкую пищу: протертую, пюре, мелко нарезанную. Если блюдо запеченное, оно должно быть без корочки. Вареное постное мясо и рыбу можно есть не измельченными, подавая целым куском. Пищу нужно принимать часто и умеренно. Кроме этого, ограничиваются продукты с большим содержанием клетчатки: редис, репа, грибы, капуста (кроме цветной), бобовые и др. Полный перечень запрещенных и разрешенных продуктов для стола №1 рассмотрим ниже.
Термическое – подразумевает употребление пищи в оптимальной температуре. Оптимальная температура пищи при назначении диеты №1 должна быть не ниже 15 градусов и не выше 60 градусов. Если еда раздражает слизистую оболочку рта, она не подходит: ее нужно разогреть или остудить. Все должно быть теплым: закуски и салаты, супы и основное. Такая лечебная программа, с некоторой коррекцией, иногда прописывается пациентам с панкреатитом, сахарным диабетом с сопутствующими проблемами со стороны желудочно-кишечного тракта.
Итак, на диете №1 по Певзнеру нужно есть досыта, размеренно, использовать для диетических блюд только прописанные продукты. Для наглядности рассмотрим продукты для стола №1 и примерное меню на неделю.
Продукты для лечебной диеты
Основными критериями для выбора блюд будут: низкое содержание клетчатки и животного жира, минимум соли и раздражающих слизистую оболочку желудка веществ. Рассмотрим таблицу, чтобы лучше ориентироваться в нужных продуктах.
| Нельзя | Можно |
|---|---|
| Ржаное, мучное | Хлеб из цельнозерновых злаков |
| Пшеничные макаронные изделия | Вермишель |
| Любое жирное мясо | Нежирное мясо: молодая баранина, говядина, телятина, кролик |
| Жирная рыба, соленая и консервированная | Нежирное филе рыбы без кожи |
| Копчености, колбасные изделия с жировой прослойкой | Колбаса молочная, докторская, вареная, натуральные сардельки |
| Молочные продукты с высокой жирностью, кислые | Обезжиренные кисломолочные продукты |
| Острые и соленые сыры, домашнюю брынзу | Твердый сыр с нейтральным вкусом |
| Жареные яйца | Отварные яйца, омлеты (только после разрешения врача) |
| Ячку, перловку, кукурузу | Рис, манную крупу, гречиху |
| Капусту, редьку и другие овощи, провоцирующие брожение | Картофель, морковь, тыкву, пасленовые (в небольшом количестве) |
| Щавель, шпинат | Петрушка и укроп (немного) |
| Свежую малину, бананы, сухофрукты | Вареные и печеные фрукты и ягоды, персики, виноград |
| Мороженое, шоколад | Мед, зефир, пастила, некислое варенье |
| Любые газированные напитки, кофе | Некрепкий чай, кофе с молоком, отвар шиповника |
| Острые специи, вкусовые добавки | Компоты, домашний кисель |
| Минимум соли | Сахар, корицу и ванилин |

В первое время сложней всего приучить себя к новому рациону. Блюда без привычных вкусовых добавок и приправ кажутся пресными. Вместо специй можно добавлять немного мелко рубленого укропа или петрушки, лавровый лист. С десертами проблем вообще не будет. Однако, сладости тоже должны быть полезными, т.е. натуральными, с минимальным содержанием маргарина. В качестве десерта, который, к слову, должен употребляться после основного приема пищи, прекрасно подойдут желе, варенье (не кислое), сухая выпечка, зефир, запеченые фрукты.
Чтобы избежать искушений, лучше всего не покупать вообще запрещенных продуктов. Конечно не всегда можно договориться с домочадцами о семейной лечебной диете. В этом случае можно покупать только разрешенные продукты: если колбаса – то вареная, если хлеб – то первого помола, если мясо – то нежирное и т. д.
Рецепты для диеты №1
Рецепты для стола №1 при язве и гастрите в первое время легко можно найти в интернете. Лучше всего поискать их на тематических форумах или группах, блогах. Там люди с подобной проблемой делятся рецептами, отзывами и рекомендациями.
Диетический паштет
Такой паштет подходит при заболеваниях язвой, гастритом, при панкреатите.
Для приготовления нужно сварить:
- 100 г говядины;
- 2 шт. картофеля;
- 1 среднюю морковь.
Все ингредиенты следует пропустить через мясорубку. В готовый фарш, помешивая влить полстакана молока и поставить на медленный огонь тушиться (3 мин). Готовое блюдо можно немного подсолить.
Диетические запеченные котлеты

- 2 столовые ложки творога (жирностью до 9%);
- 1 яйцо;
- 150 г говядины;
- масло сливочное.
Мясо нужно отварить и остудить (оно должно быть без сухожилий и фасций). Говядину и творог следует пропустить через мясорубку дважды. Яйцо взбить, малую часть оставить для смазывания, остальное влить в фарш. Добавить масло туда же и хорошо перемешать. Сформированные котлеты разложить на противне и смазать их яйцом, печь их в духовке до готовности. Если приготовить котлеты на пару, они подойдут для стола 1а.
Меренги
Универсальный десерт подойдет для всех членов семьи. Его легко готовить, он красиво выглядит и, что немаловажно, он очень вкусный.
Чтобы приготовить меренги, понадобится:
- 3 белка;
- половину стакана сахара или сахарной пудры.
Белки нужно аккуратно отделить от желтков. Важно, чтобы посуда была полностью сухой (без капли жира). Белковую массу поместить в миску, затем эту посуду поместить в миску большего размера с теплой водой. Из прогретых белков масса получится более плотная и наполненная воздухом. Взбивать миксером нужно на небольших оборотах. Когда белки помутнеют, можно понемногу добавлять сахар или пудру (по половинке чайной ложки) и увеличивать обороты миксера. Когда масса будет полностью плотной можно приступать к высушиванию.
Если нет кондитерского мешка, можно использовать ложку или простой пакетик, отрезав от него краешек. Противень смазать или покрыть бумагой для выпечки. Меренги поместить в духовку, выставить температуру от 60 до 100 градусов и оставить сушиться на 60 минут. После этого выключить духовку и не доставать десерт до полного остывания. Меренги можно использовать, как прослойку для торта, в качестве украшения или самостоятельного десерта.
Меню диеты №1
Рассмотрим примерное меню на неделю, чтобы в последующем было проще ориентироваться в своей пищевой программе. Недельный рацион лучше составить заранее. Так можно будет впрок купить продуктов и распланировать день с учетом приготовления лечебных блюд. В ориентировочный список легко можно вносить свои коррективы, главное не выходить за рамки правил диеты.

- мясной паштет с цельнозерновым багетом, печеное яблоко, чай;
- бутерброд с сыром, манная каша жидкая, чай;
- паровой омлет, хлебцы, чай с молоком;
- овсяная каша на молоке с грушами, зеленый чай.
Ланчи:
- запеченные фрукты с медом или сахарной пудрой;
- зефир с чаем;
- пудинг, суфле;
- компот с сухим печеньем или сушками.
Обеды:
- овощной суп, отварная гречиха с куриным филе, салат из моркови;
- суп-пюре из брокколи, курицы и картофеля, банан с творогом;
- суп без мяса, вермишель с тефтелями на пару, хлеб;
- овощные первые блюда, пюре с отварным мясом.
Полдники:
- бутерброд с вареной колбасой и твердым сыром, чай;
- творог с грушей или персиком;
- меренги с чаем и молоком;
- запеченные яблоки.
Ужины:
- разрешенные злаки с паровыми котлетами, молоко;
- картофельное пюре с куриным мясом, хлеб;
- печеный лапшевник, молоко;
- овощи на пару, отварное мясо;
- рис и котлеты на пару.
Перед сном рекомендуется выпивать стакан натурального йогурта без добавок или теплого молока.
Стол 1а

Еда должна быть только теплой. Суточная калорийность при диете 1а должна составлять в среднем 2000 ккал. Также нужно соблюдать питьевой режим. Для скорого выздоровления важно не отступать от правил диеты и есть небольшими порциями, по 5-6 раз в день.
Примерное меню для стола 1а
Завтрак: яйца пашот (с жидким желтком), чай с молоком.
Ланч: желе из моркови, стакан теплого молока.
Обед: легкий перловый отвар без мяса, паровые котлеты с гарниром из гречневой каши.
Полдник: пудинг из фруктов, стакан молока.
Ужин: протертая каша из риса, тефтели из постной рыбы или мяса.
Перед сном: теплое молоко.
Составляя меню стоит отказаться от: мучных изделий полностью, фруктов (в сыром виде), сметаны и сыра, овощей в любом виде, творога в обычном виде, специй и соусов, плюс все, что запрещено в №1. В целом, список продуктов такой же, как стол 1, но более ограниченный.
Разрешается есть мягкую, кашеобразную пищу без вкусовых добавок. В качестве термической обработки можно использовать только варку или приготовление на пару. На протяжении всей программы больной соблюдает постельный режим.
Когда самочувствие и состояние больного улучшается, доктор назначает другую диету: №1 или №1б.
Стол 1б
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Правила диеты характерны для предыдущих вариантов: дробное питание, теплая пища, протертые и мягкие блюда, минимум соли. Диета 1б прописывается после обострений, в период затухания осложнений при гастрите и язве желудка и двенадцатиперстной кишки. Больному в период соблюдения стола 1б показан полупостельный режим.
Перечень продуктов, которые нельзя употреблять такой же, как и в №1 с дополнительными ограничениями. Кисломолочные напитки полностью исключаются. Можно есть сухой хлеб, но немного (до 100 гр). Любое вареное мясо нужно хорошо измельчить или протереть, рекомендуется 2 раза перемолоть его. Запрещены в натуральном виде фрукты и овощи. Их можно варить, делать желе, суфле муссы, компоты. Также исключают кофе, газировку и какао.
На завтраки можно готовить кашу из манной крупы или овсянку на воде, паровые омлеты, в них можно добавить овощи. Для полдников и ланча подходят печеные фрукты (разрешенные), суфле, теплое молоко, чай с молоком. На обед обязательно должна быть жидкая пища: протертые рисовые или перловые супы, легкие овощные отвары. Для ужинов подходят протертые крупы, паровое мясо и овощи, пюре. За несколько часов до сна следует выпить 250-300 мл теплого молока. Термическое щажение (15-65 градусов) и частоту приемов пищи также нужно соблюдать. После улучшения самочувствия пациента переводят на диету №1.
В заключение
Заболевания желудочно-кишечного тракта лучше предупредить, чем потом лечить их тяжело и долго. Чтобы максимально сократить вероятность появления этих болезней, нужно дробно питаться, обязательно есть жидкую пищу, минимизировать потребление фастфуда, жаренного и полуфабрикатов. Тем, у кого плотный рабочий график вместо уличной закусочной лучше забежать в обычный супермаркет. Там найдется больше полезного: йогурты, кефир, фрукты, выпечка собственного производства. Также важно меньше употреблять (лучше вообще отказаться) от табака и алкоголя. Нужно не объедаться и не есть слишком маленькими порциями. По утверждению врачей оптимальная трапеза должна помещаться в двух ладонях.
Если появились боли в желудке, изжога, отрыжка, тошнота, постоянное чувство голода или отсутствие аппетита, необходимо незамедлительно пройти обследование у врача-гастроэнтеролога.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фатеева Анастасия Александровна
Специальность: диетолог, психотерапевт, эндокринолог.
Общий стаж: 10 лет.
Место работы: частная практика, онлайн консультирование.
Образование: эндокринология-диетология, психотерапия.
Настоящая Политика конфиденциальности персональных данных (далее — Политика конфиденциальности) действует в отношении всей информации, которую данный сайт, на котором размещен текст этой Политики конфиденциальности, может получить о Пользователе, а также любых программ и продуктов, размещенных на нем.
1. Определение терминов
1.1 В настоящей Политике конфиденциальности используются следующие термины:
1.1.1. «Администрация сайта» – уполномоченные сотрудники на управления сайтом, действующие от его имени, которые организуют и (или) осуществляет обработку персональных данных, а также определяет цели обработки персональных данных, состав персональных данных, подлежащих обработке, действия (операции), совершаемые с персональными данными.
1.1.2. «Персональные данные» — любая информация, относящаяся к прямо или косвенно определенному или определяемому физическому лицу (субъекту персональных данных).
1.1.3. «Обработка персональных данных» — любое действие (операция) или совокупность действий (операций), совершаемых с использованием средств автоматизации или без использования таких средств с персональными данными, включая сбор, запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение, использование, передачу (распространение, предоставление, доступ), обезличивание, блокирование, удаление, уничтожение персональных данных.
1.1.4. «Конфиденциальность персональных данных» — обязательное для соблюдения Администрацией сайта требование не допускать их умышленного распространения без согласия субъекта персональных данных или наличия иного законного основания.
1.1.5. «Пользователь сайта (далее Пользователь)» – лицо, имеющее доступ к сайту, посредством сети Интернет и использующее данный сайт для своих целей.
1.1.6. «Cookies» — небольшой фрагмент данных, отправленный веб-сервером и хранимый на компьютере пользователя, который веб-клиент или веб-браузер каждый раз пересылает веб-серверу в HTTP-запросе при попытке открыть страницу соответствующего сайта.
1.1.7. «IP-адрес» — уникальный сетевой адрес узла в компьютерной сети, построенной по протоколу IP.
2. Общие положения
2.1. Использование Пользователем сайта означает согласие с настоящей Политикой конфиденциальности и условиями обработки персональных данных Пользователя.
2.2. В случае несогласия с условиями Политики конфиденциальности Пользователь должен прекратить использование сайта.
2.3.Настоящая Политика конфиденциальности применяется только к данному сайту. Администрация сайта не контролирует и не несет ответственность за сайты третьих лиц, на которые Пользователь может перейти по ссылкам, доступным на данном сайте.
2.4. Администрация сайта не проверяет достоверность персональных данных, предоставляемых Пользователем сайта.
3. Предмет политики конфиденциальности
3.1. Настоящая Политика конфиденциальности устанавливает обязательства Администрации сайта по умышленному неразглашению персональных данных, которые Пользователь предоставляет по разнообразным запросам Администрации сайта (например, при регистрации на сайте, оформлении заказа, подписки на уведомления и т.п).
3.2. Персональные данные, разрешённые к обработке в рамках настоящей Политики конфиденциальности, предоставляются Пользователем путём заполнения специальных форм на Сайте и обычно включают в себя следующую информацию:
3.2.1. Имя Пользователя;
3.2.2. Контактный телефон Пользователя;
3.2.3. Адрес электронной почты (e-mail);
3.3. Администрация сайта также принимает усилия по защите Персональных данных, которые автоматически передаются в процессе посещения страниц сайта: IP адрес; информация из cookies; информация о браузере (или иной программе, которая осуществляет доступ к сайту); время доступа; посещенные адреса страниц; реферер (адрес предыдущей страницы) и т.п.
3.3.1. Отключение cookies может повлечь невозможность доступа к сайту.
3.3.2. Сайт осуществляет сбор статистики об IP-адресах своих посетителей. Данная информация используется с целью выявления и решения технических проблем, для контроля корректности проводимых операций.
3.4. Любая иная персональная информация не оговоренная выше (история покупок, используемые браузеры и операционные системы и т.д.) не подлежит умышленному разглашению, за исключением случаев, предусмотренных в п.п. 5.2. и 5.3. настоящей Политики конфиденциальности.
4. Цели сбора персональной информации пользователя
4.1. Персональные данные Пользователя Администрация сайта может использовать в целях:
4.1.1. Установления с Пользователем обратной связи, включая направление уведомлений, запросов, касающихся использования сайта, оказания услуг, обработка запросов и заявок от Пользователя.
4.1.2. Подтверждения достоверности и полноты персональных данных, предоставленных Пользователем.
4.1.3. Уведомления Пользователя сайта о состоянии Заказа.
4.1.4. Предоставления Пользователю эффективной клиентской и технической поддержки при возникновении проблем связанных с использованием сайта.
5. Способы и сроки обработки персональной информации
5.1. Обработка персональных данных Пользователя осуществляется без ограничения срока, любым законным способом, в том числе в информационных системах персональных данных с использованием средств автоматизации или без использования таких средств.
5.2. Пользователь соглашается с тем, что Администрация сайта вправе передавать персональные данные третьим лицам, в частности, курьерским службам, организациями почтовой связи, операторам электросвязи, исключительно в целях выполнения заявок Пользователя.
5.3. Персональные данные Пользователя могут быть переданы уполномоченным органам государственной власти только по основаниям и в порядке, установленным действующим законодательством.
6. Обязательства сторон
6.1. Пользователь обязуется:
6.1.1. Предоставить корректную и правдивую информацию о персональных данных, необходимую для пользования сайтом.
6.1.2. Обновить или дополнить предоставленную информацию о персональных данных в случае изменения данной информации.
6.1.3. Принимать меры для защиты доступа к своим конфиденциальным данным, хранящимся на сайте.
6.2. Администрация сайта обязуется:
6.2.1. Использовать полученную информацию исключительно для целей, указанных в п. 4 настоящей Политики конфиденциальности.
6.2.2. Не разглашать персональных данных Пользователя, за исключением п.п. 5.2. и 5.3. настоящей Политики Конфиденциальности.
6.2.3. Осуществить блокирование персональных данных, относящихся к соответствующему Пользователю, с момента обращения или запроса Пользователя или его законного представителя либо уполномоченного органа по защите прав субъектов персональных данных на период проверки, в случае выявления неправомерных действий.
7. Ответственность сторон
7.1. Администрация сайта несёт ответственность за умышленное разглашение Персональных данных Пользователя в соответствии с действующим законодательством, за исключением случаев, предусмотренных п.п. 5.2., 5.3. и 7.2. настоящей Политики Конфиденциальности.
7.2. В случае утраты или разглашения Персональных данных Администрация сайта не несёт ответственность, если данная конфиденциальная информация:
7.2.1. Стала публичным достоянием до её утраты или разглашения.
7.2.2. Была получена от третьей стороны до момента её получения Администрацией сайта.
7.2.3. Была получена третьими лицами путем несанкционированного доступа к файлам сайта.
7.2.4. Была разглашена с согласия Пользователя.
7.3. Пользователь несет ответственность за правомерность, корректность и правдивость предоставленной Персональных данных в соответствии с действующим законодательством.
8. Разрешение споров
8.1. До обращения в суд с иском по спорам, возникающим из отношений между Пользователем сайта и Администрацией сайта, обязательным является предъявление претензии (письменного предложения о добровольном урегулировании спора).
8.2 .Получатель претензии в течение 30 календарных дней со дня получения претензии, письменно уведомляет заявителя претензии о результатах рассмотрения претензии.
8.3. При недостижении соглашения спор будет передан на рассмотрение в судебный орган в соответствии с действующим законодательством.
8.4. К настоящей Политике конфиденциальности и отношениям между Пользователем и Администрацией сайта применяется действующее законодательство.
9. Дополнительные условия
9.1. Администрация сайта вправе вносить изменения в настоящую Политику конфиденциальности без согласия Пользователя.
9.2. Новая Политика конфиденциальности вступает в силу с момента ее размещения на Сайте, если иное не предусмотрено новой редакцией Политики конфиденциальности.
Гастрит — это заболевание желудка, при котором повреждается слизистая оболочка и орган перестает полноценно переваривать поступающую пищу. Одна из причин, приводящих к развитию гастрита – это неправильное питание. Поэтому, одной из составляющих лечения гастрита является лечебное питание.
Общие правила. Длительность диеты.
Диета при хроническом гастрите должна соблюдаться даже в случае длительной ремиссии. В питании при гастрите необходимо придерживаться определенных правил:
- Приемы пищи должны быть в одно и тоже время.
- Питание должно быть дробным 5-6 раз в день
- Блюда должны быть теплыми
- Нельзя переедать
- Необходимо исключить пищу, раздражающую слизистую оболочку
- Во время еды необходимо тщательно пережевывать пищу
- Нельзя есть на бегу
- Последний прием пищи за 2-3 часа до сна
- Разделять по времени приемы пищи и питье воды. Пить можно через 30 минут после еды.
Питание при гастрите в период обострения:
При обострении гастрита необходимо начинать соблюдать диету при появлении первых симптомов болезни. Для избавления от болевых ощущений и других неприятных симптомов болезни необходимо строго придерживаться правил питания. Диета обязательно должна быть сбалансированная по питательным веществам.
В первый день обострения гастрита необходимо воздержаться от приема любой пищи. Обязательно надо пить негазированную воду или травяные негорячие чаи. Продукты вводятся постепенно, по мере стихания симптомов гастрита. Соблюдать диету необходимо на протяжении нескольких недель, даже если симптомы болезни давно исчезли.
Заметьте! При обострении заболевания противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Питание при хроническом гастрите:
Питание при гастрите желудка в хронической форме должно быть разнообразным и здоровым. На столе не должно быть продуктов питания, которые раздражают слизистую оболочку желудка.
При хроническом гастрите с повышенной кислотностью необходимо соблюдать диету очень строго. Очень важно исключить из рациона продукты, которые провоцируют выделение избытка желудочного сока. Это жареная, острая, соленая пища, трудноперевариваемые продукты, обилие специй.
При хроническом гастрите с пониженной кислотностью с помощью пищи нужно наоборот стимулировать выработку желудочного сока. Предпочтение нужно отдавать полужидким и пюреобразным блюдам. В небольшом количестве допускается употребление кислых продуктов (кисломолочные, кислые ягоды и фрукты).
Типы диет:
Существуют разновидности диет при гастрите
Диета зависит от типа заболевания (повышенная / пониженная кислотность) и от течения гастрита (острая форма или хроническая форма.
При гастрите с пониженной кислотностью рекомендуется придерживаться стола № 2, которая включается в себя сокогонные продукты.
При гастрите с повышенной кислотностью рекомендована диета № 1 и его разновидности. При обострении назначают стол 1А на 7-10 дней с постепенным переходом на стол 1 Б.
Список разрешенных продуктов:
|
Крупы и каши |
Рис, овсяная крупа, гречневая крупа, манка |
|
овощи |
Кабачок, цветная капуста, тыква, картофель, морковь свекла |
|
Молочные продукты |
Сливки, молоко, творог, сливочное масло |
|
Мясо |
Говядина, телятина, кролик, курица, индейка, |
|
Безалкогольные напитки |
Абрикосовый сок, морковный сок, тыквенный сок, отвар шиповника, компот из сухофруктов, минеральная вода |
Список полностью или частично ограниченных продуктов:
|
Овощи |
Огурцы, огурцы соленые, капуста, капуста квашеная, лук, бобовые, шпинат, щавель, хрен |
|
Каши и крупы |
Кукурузная, перловая, ячневая, пшенная крупы |
|
Десерты |
Мороженое, конфеты, торты, сдобная выпечка |
|
Молочные продукты |
Кефир, сметана, простокваша |
|
Мясные продукты |
Свинина, ветчина, колбаса, сосиски, сардельки, вяленое мясо, копченое мясо |
|
Безалкогольные напитки |
Чай, квас, газированные напитки, морсы |
|
Ягоды |
Любые ягоды в сыром виде |
Меню питания при гастрите. Режим питания.
Диета при гастрите желудка позволяет добиться длительной ремиссии. Соблюдать лечебное питание при гастрите желудка необходимо не менее 3-х месяцев. Необходимо полностью исключить из рациона любые бульоны, жареную пищи, маринованные и консервированные продукты питания. Рекомендовано полностью отказаться от употребления в пищу грибов, лука, бобовых как трудно усваиваемых продуктов питания. Также запрещены майонез, кетчуп, уксус, пряности и соусы.
Рецепты диетических блюд при гастрите:
Питание при гастрите должно быть разнообразным и питательным. Правильно сформированное меню позволяет обеспечить организм всеми необходимыми питательными веществами.
Примерное меню на день:
Завтрак:
Молочная гречневая каша со сливочным маслом. Отвар шиповника.
Второй завтрак:
Паровой омлет. Запеченное сладкое яблоко.
Обед:
Овощной суп с рисом. Паровое куриное суфле с картофельным пюре. Компот.
Полдник:
Ленивые вареники. Кисель
Ужин:
Филе трески с кабачковым пюре. Сок
Перед сном:
Теплое молоко не более 200 мл.
Комментарии диетологов:
Соблюдение диеты при гастрите позволяет добиться более быстрого выздоровления и избежать возможных рецидивов и осложнений.

«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Список литературы:
- Окороков, А. Н. Хронический гастрит / А.Н. Окороков, Н.П. Базеко. — М.: Медицинская литература, 2004
- Гастрит и язва. Эффективные схемы лечения и профилактики. — М.: Вектор, 2013
- Пиманов, С. И. Эзофагит, гастрит и язвенная болезнь / С.И. Пиманов. — М.: Медицинская книга, Издательство Нижегородской государственной медицинской академии, 2000.





































