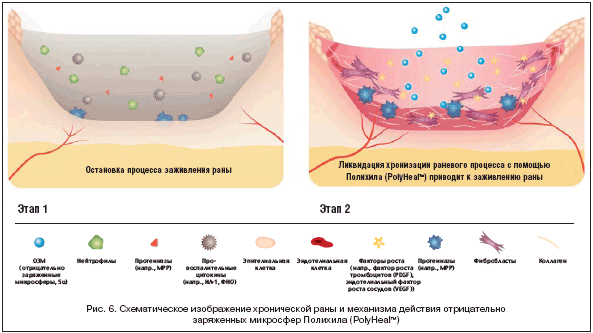
Кожа представляет собой сложную многослойную структуру, объединяющую различные по своему происхождению и функциям клетки. В силу тесного контакта с окружающей средой коже постоянно приходится испытывать воздействие различных механических, физических, химических и биологических факторов, нередко приводящее к повреждению и образованию раны. Заживление ран является одним из самых сложных процессов в организме человека. Оно включает в себя пространственную и временную синхронизацию различных типов клеток, задействованных в процессах гемостаза, воспаления, роста, реэпителизации и ремоделирования.
Способность кожи к регенерации активно используется в косметологии: контролируемое повреждение, являющееся мощным сигналом для запуска процессов ремоделирования, в том числе неоколлагеногенеза и неоэластогенеза, лежит в основе многих косметологических методов. При неблагоприятных условиях процесс заживления не приводит к восстановлению изначального структурного и функционального состояния кожи — на месте раны формируется рубец. По своей сути рубцы являются таким условным герметиком, позволяющим закрыть рану, которая иначе будет кровить или через которую может проникнуть инфекция, значительно быстрее, чем может вырасти нормальная кожа. И хотя такая заплатка ухудшает исходные функции ткани, эволюционно она позволяла живым существам выжить после ранений, даже с такими ограниченными возможностями. Ведь рубцы — это не только косметическая проблема, ткань рубца не имеет волосяных фолликулов, сальных и потовых желез, она негибкая и менее прочная, чем нормальная кожа. Кроме того, рубцы могут ограничивать способность нашего тела двигаться и адаптироваться к изменению температуры. Поэтому вопрос профилактики и коррекции рубцов — один из важнейших вопросов не только дерматологии, но и медицины в целом. Интересно и то, что у эмбрионов рубцы не формируются — повреждения заживают здоровой кожей.
Ученым из Стэнфордской школы медицины, похоже, удалось совершить революционное открытие, которое может позволить регулировать процесс заживления кожи таким образом, чтобы вместо рубцовой ткани на месте повреждения развивалась здоровая кожа. В новой статье, опубликованной в журнале Science, авторы рассказывают о своем опыте модификации молекулярных сигналов во время заживления раны, что позволило им направить процесс заживления в сторону образования ткани, неотличимой от нормальной кожи.
Авторы статьи занимались вопросом рубцевания более 30 лет и за это время пришли к выводу, что решающую роль в образовании рубцов играет механическое натяжение тканей во время восстановления. На тех же эмбриональных стадиях развития, когда повреждение кожи не приводит к образованию рубцов, кожа плода студенистая и не имеет той «стянутости», которая имеется у зрелых организмов. С другой стороны, авторы также приводят в пример кожу очень пожилых людей с выраженной дряблостью, обусловленной как фото- так и хронологическим старением — рубцы у них тоже минимальные. Исходя из этого ученые предположили, что если снизить силы, действующие на края заживляющего разреза, можно уменьшить образование рубцов. Сделать это они смогли с помощью выключения гена En1, отвечающего за синтез белка engrailed-1, который иногда встречается в фибробластах — основных клетках, ответственных за формирование рубцовой ткани. В обычных En1-положительных фибробластов немного. В серии экспериментов ученые рассмотрели, за счет чего их количество в условиях механического стресса увеличивается. Исследователи взяли клетки мышиных фибробластов, которые не экспрессировали En1, и вырастили их в лаборатории в трех различных средах: внутри мягкого геля, который не создавал механического напряжения в растущих фибробластах, на жесткой пластиковой чаше, создающей таковое напряжение, и в аналогичной чаще, но с добавлением химического вещества на основе дифтерийного токсина, блокирующего передачу сигналов механического напряжения.
В итоге они обнаружили, что фибробласты, растущие в пластиковой чаще, начинали экспрессировать En1, в то время как в клетках, выращенных в геле без натяжения, а также в пластиковой чаще, но с добавлением ингибитора передачи сигналов механической деформации — такого не наблюдалось. Количество таких новообразованных En1-положительных фибробластов достигало примерно 50% от всех рубцовых фибробластов в ране.
Следующий этап исследования проводился на живых мышах — натяжение разрезов кожи во время заживления приводило к формированию более толстого рубца, чем при заживлении в обычных условиях, что подтвердило гипотезу ученых. Однако настоящим открытием стали результаты использования лекарственного вещества под названием вертепорфин — фотосенсибилизирующего агента, одобренного FDA для лечения глазных заболеваний путем блокирования передачи сигналов механического стресса в клетках. После нанесения его на рану в процессе заживления новообразованная ткань представляла собой совершенно нормальную кожу — с волосяными фолликулами, сальными и потовыми железами, имеющую такую же архитектонику дермальных волокон в виде плетеной корзины, а также эластичность и прочность, как и здоровая кожа. Специально созданный алгоритм искусственного интеллекта не смог найти никаких различий между нормальной кожей и кожей, регенерированной с помощью вертепорфина.
Это действительно впечатляющие результаты — открытие, дающее возможность его использовать уже в ближайшем будущем, хотя стоимость препарата и велика. Следующим этапом будет доклиническая работа на других животных. По словам исследователей, если эти результаты будут успешными, может последовать клиническое испытание. Более того, авторы планируют изучить, можно ли будет повлиять на с помощью данного подхода на такие процессы, как фиброз печени, ожоги, спаечная болезнь брюшной полости, склеродермия и рубцы на ткани сердца после инфаркта, поскольку это те проблемы, которые обусловливают не только снижение качества жизни, но и преждевременную смертность многих людей во всем мире.
Источник:
Mascharak S., desJardins-Park H.E., Davitt M.F. et al. Preventing Engrailed-1 activation in fibroblasts yields wound regeneration without scarring. Science 2021 Apr 23; 372(6540): eaba2374.
Рана – это любое нарушение целостности тканей, полученное вследствие механического воздействия тех или иных внешних предметов. Степень повреждения тканей организма зависит от размера, форма, веса предмета, наносящего ранение, а также от силы и скорости, с которыми производится это действие. Согласно этому, раны могут быть резаными, рублеными, колотыми, ушибленными, размозженными, рваными, укушенными и огнестрельными.
Резаные, рубленые и колотые раны приносят меньшие разрушение тканей, чем остальные виды, так как это раны с малой зоной повреждения. Большую зону повреждения имеют рваные, ушибленные, укушенные и размозженные раны. Огнестрельные ранения могут иметь разную зону повреждения. Раны, полученные случайным образом, всегда инфицированы.
Лечение открытых ран сводится к восстановлению целостности кожных покровов. Клетки дермы обладают способностью делиться и регенерировать. Однако их полноценное восстановление возможно только при своевременном и качественном очищении поврежденного участка.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Этапы лечения открытых ран
- Первичное самоочищение
- Воспаление
- Грануляционное восстановление тканей
- Первичная обработка ран
- Уход за глубокой раной
- Как лечить мокнущую рану?
- Лечение открытой гнойной раны
- Мази и крема для лечения ран
- Открытая рана — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы открытой раны
- Патогенез открытой раны
- Воспалительная фаза
- Пролиферативная фаза
- Реорганизационная фаза
- Классификация и стадии развития открытой раны
- Осложнения открытой раны
- Диагностика открытой раны
- Лечение открытой раны
- Вакуум-терапия
- Физиолечение
- Хирургические способы лечения
- Общая терапия
- Прогноз. Профилактика
- Топ средств для обработки ран, порезов, ожогов
- Первичная обработка ран
- Средства для заживления ран и ожогов: первая стадия
- Средства для заживления ран: вторая стадия
- Ранозаживляющие мази: какие выбрать и где купить
- Особенности применения ранозаживляющих мазей
- Декспантенол
- Банеоцин
- Актовегин
- Левомеколь
- Вулнузан
- Бетадин
- Аргосульфан
Этапы лечения открытых ран
Заживление любой открытой раны подразумевает прохождение 3 этапов:
Грануляционное восстановление тканей.
Первичное самоочищение
Сразу после полученной травмы развивается кровотечение. Сосуды резко сужаются, благодаря чему формируется сгусток крови и она останавливается. После этого сосуды расширяются, проницаемость их стенок повышается, что приводит к формированию отека в области поражения.
Такая реакция организма помогает мягким тканям очищаться самостоятельно, без использования каких-либо обеззараживающих средств.
Воспаление
Второй этап сопровождается усилением отечностей тканей. Кожа становится красного цвета. В поврежденной области скапливается значительное количество лейкоцитов.
Грануляционное восстановление тканей
Грануляционное восстановление тканей может начаться на фоне имеющегося воспаления. Это абсолютно нормально. Процесс грануляции захватывает всю раневую поверхность, в том числе ее края и окружающие ткани.
Затем грануляционная ткань трансформируется в соединительные волокна. Завершается процесс образованием рубца.
Рана может заживать с первичным и вторичным натяжением. Если была травмирована небольшая область, разведенные края располагаются близко друг к другу, а воспаление незначительное, то натяжение будет первичным. Во всех остальных случаях заживление характеризуется вторичным натяжением.
Особенности лечения открытой раны напрямую зависят от того, насколько интенсивна воспалительная реакция и как сильно были травмированы ткани. Важным условием является стимуляция и контроль всех этапов их восстановления.
Первичная обработка ран
Первичная обработка ран является обязательным условием. Если разрез небольшой и был получен в быту, из него нужно удалить все загрязнения. Для этого можно воспользоваться заостренным кончиком стерильного бинта, либо пинцетом (его нужно обработать спиртосодержащей жидкостью).
Когда загрязнения из раны будут удалены, ее необходимо промыть антисептическим раствором. Можно воспользоваться 3%-ой перекисью водорода, йодинолом, хлоргексидином и пр. Перекись водорода способствует выталкиванию наружу мельчайших загрязнений, так как после ее нанесения на рану образуются пузырьки. Параллельно она уничтожает патогенную флору. Если лекарственных средств под рукой не оказалось, то можно воспользоваться 2%-ым раствором соды, раствором концентрированной соли, водкой или настоем ромашки. Нужно понимать, что в ране всегда будут присутствовать микробы, если только разрез не был выполнен стерильным инструментом.
Бытовые раны подвержены инфицированию. Иногда микробы начинают размножаться даже в послеоперационных ранах. Поэтому после получения травмы, поврежденный участок нужно закрыть. Для этого ее бинтуют или заклеивают пластырем. Оставить открытыми можно только небольшие царапины и неглубокие порезы.
Уход за глубокой раной
При получении глубокой раны нужно обратиться за медицинской помощью. Порезы размером более 2 см самостоятельно будут восстанавливаться долго. Они болят, вызывают дискомфорт и часто осложняются нагноением. Поэтому настоятельно рекомендуется посетить специалиста.
Нельзя пытаться самостоятельно вылечить раны, которые сопровождаются сильными болями. В этом случае нужно убедиться, что не был поврежден нерв. Медицинская помощь требуется при наличии кровоточащей раны.
Иногда выполняют ушивание пореза. Так ткани восстановятся быстрее. Врач обработает пораженный участок, обрежет рваные края, остановит кровотечение и наложит швы. В некоторых случаях рану ушивают позже, после того, как острое воспаление угаснет. Повязка должна меняться ежедневно.
В первые 7 дней используют влажно-высыхающую повязку. В нее закладывают антисептические препараты. Затем рекомендуются марлевые мазевые повязки. Они должны быть пропитаны средствами для уничтожения микробов и для ускорения регенерации тканей. Это могут быть такие препараты, как: мазь Левомеколь, Левосин, Метилурацил.
При необходимости врач назначит антибиотики широкого спектра действия для перорального приема.
Как лечить мокнущую рану?
Если из раны выделяется много жидкости, то ее лечение несколько отличается. Обильные выделения не являются патологическим признаком. Напротив, они стимулируют заживление, так как способствуют очищению травмированной поверхности. Однако избыточный экссудат требует специальных мер, так как ухудшает микроциркуляцию крови в области поражения.
Менять стерильные повязки нужно чаще, если рана мокнущая. Для обеззараживания поверхностей необходимо использовать раствор Фурацилина или гидрохлорида натрия. Можно орошать рану Мирамистином или Окомистином.
Уменьшить количество отделяемой жидкости можно, если использовать 10%-ый раствор хлорида натрия. Меняют повязку через каждые 4 часа.
Для обеззараживания используют антибактериальные мази: Стрептоцидовую, Мафенид, Стрептонитол, Фузидин. Их накладывают под стерильную повязку. Как вариант, можно наносить мазь на тампон и с его помощью обрабатывать раневую поверхность.
Ксероформ или Банеоцин в порошке используют для подсушивания раны. Эти препараты уничтожают микробов, а также помогают уменьшить интенсивность воспаления.
Лечение открытой гнойной раны
Гнойная открытая рана тяжелее всего поддается восстановлению. Важно остановить процесс размножения гноеродных бактерий и не допустить поражения здоровых тканей. Для этого при каждой замене повязки нужно очищать раневую поверхность, удаляя из нее гной. Для этой цели можно использовать дренаж. Он позволяет обеспечить постоянный отток гнойных масс.
Обязательно во время перевязки рану обрабатывают антибиотиками, например, Димексидом. Удалить отмершие ткани и гной можно с помощью порошка Трипсин или Химотрипсин. Выбранное средство разводят с Новокаином или Хлоридом натрия, пропитывают получившимся составом стерильные салфетки и вводят их в гноящуюся рану. Повязку оставляют на 1-2 дня. Возможно внесение порошков непосредственно в рану, если она широкая и глубокая.
Гнойная рана требует обязательного перорального приема антибиотиков. Иногда их вводят в инъекционной форме.
Особенности лечения гноящейся открытой раны:
После удаления гноя из раны в нее вводят мазь Левосин. Она обладает противомикробным и обезболивающим действием.
Повязки, которые наносят на гнойную рану, смазывают мазью Левомеколь или Синтомицином.
Если гнойное воспаление развивается из-за размножения в ране золотистого стафилококка, то рекомендуется обрабатывать рану Банеоцином.
Анаэробные инфекции лучше реагируют на Нитацид.
Универсальным препаратом специалисты называют Диоксидиновую мазь. Она губительна для большинства представителей бактериальной флоры. К ней чувствительна синегнойная палочка и даже микробы, провоцирующие гангрену.
Возможна обработка раневой поверхности мазями, содержащими полиэтиленоксид. В прошлые годы применяли средства, содержащие вазелин или ланолин, но современная хирургия от них отказывается.
Мазь Вишневского помогает быстро уменьшить отечность тканей, способствует улучшению их питания за счет активации кровотока. Наносить препарат на раны нужно 1-2 раза в день.
Если человек с открытой и гноящейся раной попадает в стационар, то ему показана терапия, направленная на снятие интоксикации с организма и на повышение иммунных сил. Ускорить процесс восстановления тканей помогает ультразвуковая терапия и лечение жидким азотом.
Мази и крема для лечения ран
Когда рана неглубокая, справиться с ней можно в домашних условиях.
Для скорейшей регенерации тканей можно воспользоваться такими средствами, как:
Салициловая мазь, обладающая антибактериальным эффектом. Ее наносят на рану после предварительной обработки перекисью водорода. Прикрывают пораженный участок стерильной повязкой. Как вариант можно воспользоваться Ихтиоловой мазью.
Стрептоцид. Если под рукой оказались таблетки, то их измельчают в порошок и присыпают им пораженную область. Некоторые люди обрабатывают раны клеем БФ. Однако наносить его на загрязненную раневую поверхность не следует. Для начала нужно обеззаразить ее стрептоцидом.
Бальзам Спасатель. Он образует на ране тонкую пленку. Поэтому перед применением бальзама поврежденную область нужно обработать перекисью водорода.
Солкосерил. Эту мазь наносят на открытую сухую рану. Если поврежденная поверхность мокнет, то препарат используют в форме желе.
Гепариновая мазь, мазь Троксевазин, гель Долобене. Перечисленные лекарственные средства наносят на кожу, если на ней сформировалась гематома. Эти препараты помогают избавиться от синяка и уменьшить отечность тканей.
Крем Эплан. Основу препарата составляет полиэтиленгликоль. Он позволят качественно обеззараживать раневые поверхности. Поэтому риск проникновения инфекции в рану снижается.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Открытая рана — симптомы и лечение
Что такое открытая рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 12 лет.
Над статьей доктора Николенко Виталия Александровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Раной называют повреждение кожных покровов или слизистых оболочек, вызванное внешним воздействием механических сил.
Исходя из приведённого определения, причиной раны, как нозологической формы, может являться исключительно травмирующий агент.
Природа раны всегда экзогенная (возникает под воздействием внешних факторов). Даже если речь идёт о травматизации мягких тканей изнутри костями или разрыве кожи от перенапряжения — всё же изначальной причиной поврежения является приложенная извне сила, которая превысила предел прочности тканей и привела к ране косвенным путём. [1]
В большинстве случаев рана — результат прямого нарушения целостности покровной ткани тем или иным ранящим объектом. Характер раны, тактика лечения, вероятные осложнения и её клинический исход напрямую зависят от изначального воздействия и свойств ранящего объекта (преимущественно его геометрии и силе соударения). [2]
Как отдельные варианты ранения рассматриваются размозжение тканей и травматические отслойки тканей в результате тупой травмы тела. Последний вариант отличается обширной зоной деструкции и дополнительными факторами, отягощающими раневой процесс в отсроченном периоде. [3]
Огнестрельные раны также рассматриваются обособленно в силу особого подхода в лечении. Ранящий источник в этом случае, обладая значительной кинетической энергией, образует вокруг раны область контузии тканей. [4]
Тяжесть раневого процесса определяется способом воздействия. В настоящее время достаточно изучен профиль осложнений, характерный для каждого вида раны. Наглядным примером комплексного раневого процесса, приводящего к общему заболеванию, служит глубокая колотая рана, осложнившаяся клостридиальной инфекцией. [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы открытой раны
Первым и патогномоничным симптомом, характерным для раны, является нарушение целостности кожных покровов или слизистой оболочки. Другими неотъемлемыми клиническими признаками являются:
- диастаз краёв повреждённых тканей;
- кровотечение из зоны повреждения;
- боль и функциональные расстройства.
Перечисленная тетрада, четко и академично характеризует рану. [6]
Под диастазом понимают расхождение краёв раны, неизменно возникающее при любом ранении в той или иной степени выраженности. Даже резаная рана с гладкими краями имеет диастаз, в том числе при макроскопически адаптированных краях раны.
Кровотечение из раны присутствует всегда, за исключением редких случаев коагулопатии (нарушений свёртываемости крови). [7] Собственно кровотечение может нести раннюю и непосредственную угрозу жизни. Оно явным образом даёт понять, что человек имеет дело именно с раной. Капиллярное, венозное, артериальное или смешанное кровотечение — компонент, присущий любой ране.
Боль — специфичный вариабельный признак раны. Его вариабельность обусловлена не только характером и локализацией раны, но и общим состоянием организма, индивидуальной лабильностью и уровнем болевого порога.
Диагноз можно установить при одновременном сочетании всех перечисленных выше симптомов, однако это не ограничивает спектр всех проявлений раны. Диагностирование раны не представляет особой сложности ввиду внешних очевидных признаков травмы. Кроме того, при осмотре обращает на себя внимание выраженное нарушение функции, которое следует рассматривать как симптомокомплекс. [8]
Нарушение функции проявляет себя неспецифически, то есть может быть присуще не только последствиям ранения, но и сочетанных повреждений.
Функциональные расстройства, связанные с раной, стоит разделить на локальные и системные — это упрощает диагностику и поясняет природу симптоматики раны.
- К локальным нарушениям функции относят последствия острой воспалительной и посттравматической реакций, которые характерны для отёка. [9]
- К системным функциональным расстройствам относят общие реакции организма (например, лихорадку).
Под нарушением функции в симптоматике раны, как правило, понимают не дисфункцию на тканевом уровне с патогенетическими сдвигами, а глобальные проявления анатомического характера: нарушение подвижности в сегменте, вплоть до утери опороспособности и объёма движений. [10]
Патогенез открытой раны
Патогенез ранений детально изучен. На его основе строится лечение ран. Неизменность патогенетических звеньев при ранении позволяет говорить о раневом процессе и его течении как об общем комплексе типичных проявлений, характерных для любой раны, независимо от её морфологии.
Существуют различные класификации терминологий и длительности фаз, однако классификация Росса заслужила признание повсеместно. Согласно ей, выделяют три фазы раневого процесса:
- воспалительная фаза;
- пролиферативная фаза;
- реорганизационная фаза. [11]
Воспалительная фаза
В первой фазе происходит острая сосудистая реакция, характеризующаяся:
- вазоспазмом (сужением артерий и капилляров) с целью локального гемостаза (остановки кровотечения);
- выбросом гуморальных факторов свёртывания, катализаторов местных иммунных реакций.
Задача воспалительной фазы — мобилизовать силы организма с целью локализации процесса и подготовки к успешной репарации (восстановлению) в дальнейшем. [12]
Второй этап этой фазы состоит в элиминации (устранении) организмом поврежденных структур. Длительность перечисленных процессов — от трёх до пяти суток. После чего наступает следующая стадия раневого процесса.
Пролиферативная фаза
Как видно из названия, в этот период начинается восстановление повреждённых и замещение утраченных тканей.
Чтобы избежать «кондовости» и механистического понимания раневого процесса, отметим сразу, что фазы могут пересекаться и идти параллельно, будучи единым процессом, разделённым искусственно с целью удобства изучения. [13]
Как правило, эта фаза протекает от нескольких суток до нескольких недель. Существует прямая зависимость от количества утраченной ткани при ранении. В основе пролиферативной фазы лежит преобладание процессов синтеза за счёт клеток-предшественников. [14]
Реорганизационная фаза
Учитывая ограниченные возможности организма к репарации, регенерация происходит за счёт соединительной ткани, как наиболее универсального и «пригодного» для закрытия дефекта вещества с удовлетворительным пластическим и функциональным эффектами. В этой фазе активны фибробласты и эндотелиоциты, которые образуют ткань, богатую коллагеном, пронизанным новообразованными капиллярами. С точки зрения патогистологии, формируется грануляционная ткань. Она с течением времени структурируется, обладая послойной дифференцировкой и тенденцией к формированию пучков коллагена с последующим образованием фиброзной ткани, более плотной и пригодной к покровной функции. [15]
Заживление ран проходит по одному из трёх путей: первичным или вторичным натяжением, или под струпом. [19]
Первичное натяжение — самый благоприятный способ заживления. Для него, однако, требуются изначальные благоприятные условия: рана с минимальной микробной контаминацией, плотно соприкасающиеся края раны, отсутствие некротических тканей.
Вторичное натяжение — вариант заживления раны, противоположный описанного выше натяжения. Этот тип заживления характерен для инфицированных ран. [20]
Заживление под струпом — заживление, характерное для ран с большой площадью, но малой глубиной. При этом, протекает процесс, аналогичный заживлению первичным натяжением, но ориентированный в продольной плоскости. Кроме того, раневая поверхность покрывается струпом — слоем высохшей крови, тканевой жидкости и детрита. [21] Струп выполняет функцию биологической повязки до заживления и эпителизации раны.
Классификация и стадии развития открытой раны
Классификация ран обширна, в основном, за счёт обилия классифицируемых признаков.
В основную класификацию ран, радикально влияющую на способ их ведения, включают инфицированные и неинфицированные повреждения или, как их называют врачи, гнойные и чистые раны.
Также ранения классифицируются по давности нанесения раны — «свежие» и «несвежие». И хотя данная формулировка больше походит на профессиональный сленг, но данные типы ран не могут быть упущены из виду.
По способу и обстановке нанесения раны делятся на хирургические, случайные, умышленные и раны военного времени.
По характеру раневых ворот, что зависит от механизма нанесения раны:
- огнестрельные;
- размозженные;
- укушенные;
- резаные;
- ушибленные;
- колотые;
- рубленные;
- рваные;
- скальпированные;
- раздавленные. [16]
В классификациях по данному признаку встречаются раны смешанного характера (например, укушено-рваные или размозжено-рваные).
По обширности выделяют рану с малой зоной повреждения и обширную рану.
По количеству ран: одиночная и множественные раны. Эта классификация включает дополнительный критерий: множественные раны разделяются на сочетанные и комбинированные. [17]
По характеру раневого канала раны разделяются на слепые, сквозные, касательные, проникающие и непроникающие.
По наличию осложнений раны могут быть осложненными и неосложненными. Осложниться раны могут общими и местными процессами.
Независимо от характера раны, ей присуща клиническая стадийность, которая отражает аналогичную последовательность патогенеза.
Непосредственно после нанесения раны, возникает первичный рефлекторный спазм сосудов микроциркуляторного русла, как нейровегетативный ответ на травму. [18] Это короткий период, с характерным отсутствием кровотечения, несмотря на масштаб повреждения. После чего, развивается кровотечение.
Независимо от характера и интенсивности кровотечения, организм стремится к гемостазу сосудистым и гуморальным звеном. Если гемостаз наступил, и состояние после кровопотери стабилизировано — начинается репаративная фаза.
Осложнения открытой раны
Осложнения ран делятся на местные и общие. И те, и другие могут быть ранними и поздними, в зависимости от сроков развития.
Местные осложнения ран могут носить инфекционный и неинфекционный характер. Инфекционные местные осложнения — присоединение активного микробного заражения раны с клиническим проявлением воспалительной реакции. [22]
Абсцесс («гнойник»), флегмона (гнойное воспаление), восходящая гангрена — конечные варианты течения осложнённой раны при неадекватном лечении.
Инфицирование раны — бесспорное осложнение, замедляющее заживление раны, снижающее вероятность первичного заживления, приносящее риск генерализованных осложнений и ухудшающее отдалённый прогноз. [23]
Местные осложнения, не связанные с инфекцией — гематомы, серомы, некроз. Гематомы и серомы представляют скопление жидкости в тканях — это результат продолжающегося кровотечения или «пропотевания» жидкой части крови в ткани с формированием отграниченного скопления.
Некроз — гибель тканей в зоне раны. Это вторичный процесс, развивающийся уже в отделённом времени после получения раны.
Эти осложнения, как было отмечено, неинфекционного характера, но они уже своим наличием несут риск инфицирования. [24] Если гематома и серома могут «организоваться» и остаться неинфицированными, то некроз всегда сопровождается инфекционным компонентом.
Как отдельный вид местных осложнений, рассматривают вторичное кровотечение, возникшее после изначально выполненного гемостаза раны. В случае выполненного хирургического лечения возможны осложнения раны другого характера — несостоятельность швов.
К неинфекционным местным осложнениям относят повреждение крупных нервов, магистральных сосудов, сухожилий. Это приводит к необходимости расширения объёмов оперативного пособия (и даёт абсолютные показания к нему), резко уменьшая шансы на восстановление функции сегмента. [25]
Общие или генерализованные осложнения раны опасны нарушениями жизненных функций организма. Общие осложнения ран могут стать фатальными для пациента.
Выделяют следующие неинфекционные осложнения общего характера:
- Геморрагический шок — декомпенсация витальных показателей организма, на фоне массивной кровопотери. Это раннее общее осложнение, которое встречается наиболее часто.
- Травматический шок — преобладание болевой импульсации, как ключевого компонента в нарушении гемостаза. Травматический шок включает в себя понятие массивной кровопотери, но связан с отягощением раны другой травмой либо множественными ранами. [26]
Общие осложнения инфекционной причины: сепсис, клостридиальная инфекция.
Осложнения местные и общие тесно связаны. Генерализация осложнений напрямую указывает на вероятную ошибку в подходах к лечению. Любой раневой процесс может генерализоваться даже при правильных тактических решениях врача. [16]
Диагностика открытой раны
Диагностика раны в своем большинстве — визуальна. Результатов осмотра достаточно, чтобы установить предварительный и, в большинстве случаев, полный диагноз. Нарушение целостности тканей, зияние краёв раны, кровотечение — критерии диагноза. [3]
Для детализации и получения исчерпывающего диагноза необходима ревизия раны — её исследование хирургом, уточнение глубины, установление хода раневого канала, его характера. Ревизия раны косвенно выявляет признаки загрязнённости раны бактериями, исходя из её макроскопического загрязнения. В ходе ревизии раны определяются повреждения нервных и сосудистых пучков, нарушения целостности кости, проникающий характер ран, «карманы», затёки и травматические отслойки тканей. Ревизия раны выполняется как этап оперативного её лечения и может носить экстренный характер, если наблюдается профузное кровотечение. [27] В этом случае приоритетна ревизия, проводимая с целью выполнения гемостаза. Диагностическая информация в ходе ревизии раны дополнит диагноз послеоперационно.
Очевидность раны может «перетягивать» внимание хирурга, приводя к диагностическим ошибкам и последующим недиагностированным повреждениям, в том числе сочетанным, либо к недооценке обширности раны. [6]
Не стоит пренебрегать сбором жалоб пациента, уточнением деталей об обстоятельствах получения раны с целью моделирования механизма нанесения раны. Общеклинический план опроса пациента позволит дополнить диагноз сопутствующей патологией, важной для лечения раны.
В ряде случаев, определить повреждение подлежащих анатомических структур позволят клинические тесты. Оценка объёмов движений сегмента при ранении в проекции сухожилий, нагрузочные тесты выявляют полные или частичные повреждения, которые могут быть не визуализированы во время ревизии. [10]
Инструментальные методы диагностики раны направлены на исключение сопутствующего повреждения сосудов, нервов, внутренних органов. Рентген-визуализация выявляет рентгеноконтрастные инородные тела, что станет ценной информацией для хирурга перед операцией.
Лабораторный минимум — общий анализ крови, коагулограмма. Они позволят в кратчайшие сроки оценить объём кровопотери и проблемы с гемостазом.
Одним из немногих специфичных для раны лабораторных тестов является посев раневого содержимого на рост бактериальной флоры с определением чувствительности к антибиотикам.
Лечение открытой раны
Лечение ран бывает общим и местным, консервативным и оперативным.
Монотерапия (только общее или местное) раны не применятся, за редким исключением.
Показания к консервативному лечению — поверхностные и осаднённые раны, раны с адаптированными краями, отказ пациента от оперативного лечения, терминальное состояние пациента либо абсолютные противопоказания к выполнению наркоза или анестезии. [28] Условным показанием к консервативному лечению, является первичное инфицирование раны. В этом случае применимы отсроченные швы либо консервативное ведение.
Технически, лечение раны консервативным способом заключается в регулярных перевязках раны до заживления с целью минимизации риска инфекционных осложнений. Вопрос о хирургическом лечении в таком случае, может быть поставлен в ходе динамического наблюдения. [12]
Вакуум-терапия
Эффективный и современный способ консервативного лечения ран — вакуум терапия, проводимая с использованием окклюзионных повязок. Отрицательное давление, импульсный и переменный режимы приводят к положительным эффектам: адекватному дренированию раны, щадящей стимуляции репаративных процессов, устранению затёков и отслойки кожи. [29]
Этот способ лечения подходит как для чистых, так и для инфицированных ран, не ограничивая способность пациента к передвижению.
Физиолечение
Как вспомогательный метод местной терапии, применяется физиолечение — ультрафиолетовое облучение раны, гипербарическая оксигенация, воздействие холодным плазменным потоком. [27]
Хирургические способы лечения
Раневой процесс может протекать таким образом, что показания к хирургической активности появляются в отдаленном периоде. [8]
Оперативное лечение первично показано при «свежих» ранах с диастазом краёв, при продолжающемся либо вторичном кровотечении.
Лечение раны оперативным путём заключается в хирургической обработке: ревизии, гемостазе, иссечении нежизнеспособных тканей, анатомическом (послойном) восстановлении целостности тканей путём ушивания либо сопоставления и удержания скобами.
При ранах с дефектами тканей применима первичная пластика раны с целью реконструкции сегмента и профилактики неминуемых некротических и инфекционных осложнений.
Общая терапия
Общее лечение раны выполняется с соблюдением комплексных принципов: антибиотикотерапия, анальгетики, инфузионно-трансфузионная терапия (при показаниях), введение противостолбнячной, противогангренозной сыворотки, применение анаболических препаратов, поливитаминных комплексов, лечение сопутствующей патологии организма с целью повышения его компенсаторных возможностей. [27]
Отсутствие хирургического, местного лечения раны или его несостоятельность не компенсируется общим лечением и, в том числе, мощной антибиотикотерапией. Санация (лечение) локального очага — приоритетная. Заживление раны без адекватной хирургической обработки затягивается на недели и месяцы.
Прогноз. Профилактика
Прогноз раны определяется её характером — очевидно, что рваная рана заживает длительнее и хуже, чем резаная. [11] Обширность повреждения, сопутствующая и сочетанная патология значительно повлияют на сроки заживления.
Во многом, течение раневого процесса подвластно осложнениям. Осложнения, возникшие в отдалённом периоде, могут замедлить хорошо протекавшее ранее заживление.
Прогнозы зависят и от того, насколько своевременно выполнена хирургическая обработка раны, насколько корректно и, опять же, своевременно назначены антибиотики. «Чем раньше, тем лучше» — актуальный постулат в лечении раны.
Опыт врача хирурга, радикальность обработки раны, способ хирургического пособия и ошибки в его выполнении, техническая и материальная база лечебного учреждения — всё это переменные факторы, объясняющие условность прогноза. [19]
Неблагоприятный прогноз несут раны с дефектами мягких тканей, с нарушением целостности сосудов, нервов, мышц и сухожилий, а также раны, сопровождающиеся переломами.
Исходя из перечисленного, клиницисты определили благоприятные условия нанесения раны и её заживления. Только от раны, умышленно нанесённой в операционной на фоне антибиотикопрофилактики, соблюдения атравматичности и бережного отношения к тканям можно ожидать «гладкого» заживления. Однако даже строгое соблюдение вышеприведённых условий, к сожалению, не гарантирует отсутствия осложнений.
Отдельного внимания заслуживает прогноз ран инфицированных неспецифичной и специфичной флорой. [11] Первая группа характеризуется вариабельным течением раневого процесса со сроками, превышающими время заживления неинфицированных ран. Вторая группа ран может нести инвалидизирующее влияние: анаэробная агрессивная флора вынуждает хирургов выполнять ампутации и экзартикуляции с целью спасения жизни. [16]
Получение случайных ран не подвержено контролю. Это объясняет трудность их профилактики. Производственный травматизм — единственное звено, подвластное влиянию профилактики. Соблюдение техники безопасности на рабочих местах значительно снижает риск ранений. В остальном, профилактика направлена на раннее и корректное лечение раны с целью минимизации раневых осложнений. [4]
Топ средств для обработки ран, порезов, ожогов
Ожоги, ссадины, порезы и царапины могут образоваться на теле даже после обычной уборки дома, не говоря уже о детских играх во дворе или путешествиях. Чтобы не допустить осложнений в виде нагноения, распространения повреждения, заживления с рубцеванием, важно правильно обрабатывать раны и ожоги. Причем, делать это нужно с использованием определенных средств, которые должны быть в вашей аптечке.
Первичная обработка ран
Сразу после обнаружения раны, ссадины, мелких ожогов или порезов, важно провести первичную их обработку. Это связано с тем, что предметы, которыми наносятся раны, обычно нестерильны, и, при повреждении кожи, в ткани попадают микробы, которые могут вызвать гнойное воспаление, ухудшат течение восстановительного периода.
Обычно ранки промывают под проточной водой, можно использовать хозяйственное мыло. Также важно обработать ранку 3% раствором перекиси водорода, чтобы удалить остатки разрушенных клеток, остановить кровь и убить попавшие в рану бактерии. Кожу вокруг пораженной зоны нужно обработать спиртовыми антисептиками (йод 5% или спиртовой раствор бриллиантовой зелени).
Важно! Эти средства нельзя заливать в рану, как делают многие. Во-первых, это больно, спирт раздражает нервные окончания. Во-вторых, спирт обладает раздражающим, прижигающим эффектом, что ухудшит заживление. Обрабатывается только кожа вокруг раны.
Средства для заживления ран и ожогов: первая стадия
Любые раны, которые возникают на коже, имеют две стадии заживления. Первая – это воспалительная стадия, когда ранка припухает, краснеет, в ней могут скапливаться сукровица и даже гной. В этой стадии нужно применение антисептических, противовоспалительных препаратов. Если ранка склонна к нагноению, могут потребоваться местные антибиотики или антисептики.
Также препараты подбирают, исходя из степени повреждения и глубины ран – неглубокие порезы, царапины, ссадины или ожоги, абсцессы, трофические язвы.
Преимущества препаратов, заживляющих ранки на первой стадии:
- они помогают снимать воспаление и обладают обеззараживающим эффектом;
- их легко наносить, применяются без рецепта.
- допустимы к использованию без назначения врача.
Минусы этих средств:
- есть противопоказания, ряд побочных эффектов применения;
- возможно развитие аллергии или непереносимость компонентов;
- подходят не всем возрастным группам.
Чтобы избежать любых побочных эффектов, нужно использовать любые средства строго по инструкции.
Препарат выпускается в форме мази, используется наружно. Продается без рецепта врача. Активные компоненты препарата – диоксометилтетрагидропиримидин с хлорамфениколом. Обладает антибактериальным эффектом, помогает в стимуляции местной иммунной защиты, регенерации тканей, подавлении воспалительного процесса, связанного с бактериальной инфекцией. Мазь наносят тонким слоем на предварительно очищенную ранку, сверху прикрывают повязкой. Повторяют до 3-4 раз в сутки, пока ранка не начнет затягиваться.
Может применяться для обработки как мелких ран и царапин, так и гнойных, мокнущих ран, термических ожогов, трофических язв. Помогает в заживлении постоперационных ран.
Важно помнить – препарат содержит антибиотик, имеет ряд противопоказаний, применяется только на предварительно очищенные поверхности, возможна непереносимость компонентов.
2. Эплан раствор или крем
Препараты обладают комплексным эффектом – бактерицидным, ранозаживляющим, обезболивающим и регенерирующим. В состав входят триэтиленгликоль, гликолан, этилкарбитол, ПЭО, глицерин. Помогает защищать раны в период первичного заживления, стимулирует восстановление новых клеток, не содержит антибиотиков, предотвращает образование грубых рубцов, защищает кожу от дополнительного повреждения. Помогает улучшить кровообращение, устраняет отечность и боль.
Эплан не наносят на кровоточащие раны, возможна аллергическая реакция.
Основное действующее вещество – повидон-йод 10%, обладает антисептическим, дезинфицирующим свойством, стимулирует заживление ран. Продается без рецепта врача, отлично подходит для первичной обработки свежих ссадин, порезов, ран. После обработки наносят мазь тонким слоем на область поражения, до 3 раз в сутки, можно применять под повязки.
Также обладает слабым противовоспалительным эффектом, показана при инфицированных дерматитах, ожогах, порезах, ссадинах, микробных и грибковых поражениях. Раствором можно обрабатывать кожу и слизистые в неразбавленном виде. Препарат не жжет.
Возможны аллергические реакции, запрещен при гиперфункции щитовидной железы, применении радиоактивного йода, почечной недостаточности.
Продается без рецепта врача, в составе: растительные масла, пчелиный воск, витамины и нафталанская нефть. Помогает при травмах и остром воспалении на коже, помогает защищать эпидермис от дальнейших повреждений. Стимулирует ускоренное заживление ран и порезов, уменьшает риск образования рубцов. Обладает противоотечным, слабым антивоспалительным эффектом.
Наносится на поверхность заживающих ранок до 2 раз в день. Не применяют для лечения хронических ран, трофических язв.
Средства для заживления ран: вторая стадия
После того, как ранка очищается, покрывается корочкой, из нее перестает сочиться сукровица или гной (или после хирургического удаления гноя) важно стимулировать образование новых тканей, которые образуют рубчик и закрывают ранку. Препараты, которые применяют на второй стадии, подсушивают, восстанавливают ткани, помогают в заживлении любых повреждений, стимулируют деление клеток, увлажняют кожу, тормозят воспаление.
Важно помнить, некоторые средства могут обладать побочными эффектами, применяются строго по инструкции. Для снижения риска образования рубцов и шрамов, активной регенерации тканей могут помочь ряд средств.
Содержит в составе декспантенол, продается без рецепта, обладает функциями стимулятора регенерации тканей. Такой эффект достигается за счет того, что пантенол – это производное витамина В5, который работает в тандеме с витамином А. Они стимулируют метаболизм клеток кожи, увеличивают синтез коллагена и регенерацию эпителия.
Помогает в заживлении мелких механических и термических повреждений, ссадин, царапин, негнойных ран. Также помогает при лечении солнечных ожогов, дерматитов, опрелостей. Наносится на область ранок до 4 раз в день тонким слоем, не прикрывается повязкой. Переносится хорошо, практически не имеет побочных эффектов и противопоказаний.
Препарат продается без рецепта, обладает комплексным эффектом за счет содержания биологически активных компонентов плазмы крови. Нормализует капиллярное кровообращение, стимулирует регенерацию клеток, уменьшает воспаление и отек, помогает в заживлении с минимальными рубцами. Показан при поверхностных ожогах, ссадинах, порезах, плохо заживающих ранах. Применяется на сухих ранах в стадии эпителизации. Наносится тонким слоем до 2 раз в сутки.
Хорошо переносится, изредка возможна аллергическая реакция, противопоказаний у препарата нет.
Препарат применяется наружно, продается без рецепта, показан для инфицированных ран, которые трудно заживают. В составе содержится два антибактериальных препарата, подавляющие активность флоры при инфицированных порезах, ранах, поверхностных ожогах. Порошок помогает образовать корочку на мокнущих ранах, мазь стимулирует заживление.
Выделен ряд побочных эффектов и противопоказаний, о которых нужно прочитать в инструкции. Применяют осторожно, на небольших поверхностях, не применяют для глубоких трофических язв и обширных повреждений.
Ранозаживляющие мази: какие выбрать и где купить
Повреждения кожных покровов возникают у взрослых и детей очень часто. Бытовые травмы, ссадины, потертости необходимо своевременно обрабатывать для профилактики загрязнений и инфицирования. Рекомендуется также наносить специальные препараты, ускоряющие образование струпьев, регенерацию тканей.
Особенности применения ранозаживляющих мазей
Медикаментозные средства для открытых ран должны обладать особым составом, который не раздражает глубокие слои кожи, не усиливает болезненные ощущения, включает антисептические, кровоостанавливающие, вяжущие, антимикробные и противовоспалительные компоненты. Лечебные мази уменьшают неприятные ощущения после травм, обволакивают очаг поражения, образуют защитный слой поверх раны, предохраняющий от проникновения загрязнений.
Многие препараты содержат биологически активные вещества, стимулирующие деление здоровых клеток. Благодаря им заживление порезов и ссадин происходит быстрее, снижается риск отека окружающих тканей, скоплений в них экссудата. Качественные мази уничтожают патогенные микробы на поверхности повреждений, обеспечивают профилактику воспалительных процессов. Некоторые средства позволяют обойтись без дополнительного использования повязок.
Покупать и применять ранозаживляющие препараты рекомендуется при лечении поверхностных порезов, царапин, трещин, мокрых мозолей, опрелостей, открытых ран с нагноением, трофических язв. В зависимости от вида повреждений их полностью или по краям обрабатывают предварительно антисептиками на водной, спиртовой, глицериновой основе. Затем покрывают раненый участок тонким слоем заживляющего средства, либо накладывают пропитанный мазью перевязочный материал: ватный тампон, стерильный бинт. Незначительные повреждения оставляют открытыми. Медикаменты наносят 1–3 раза в сутки, каждый раз аккуратно смывая остатки препарата предыдущего нанесения.
Декспантенол
Аналоги: Бепантен, Пантенол. Противовоспалительное средство широкого спектра назначений в виде однородного густого бальзама. Рекомендуется для обработки мелких царапин, раздраженных участков кожи, опрелостей, пеленочного дерматита, трещин сосков. Может применяться в комплексном лечении обширных открытых ран. Витамин В5, образующийся из предшественника — пантенола, является биостимулятором, устраняет воспалительные реакции, способствует регенерацию тканей, препятствует экссудации и отечности очагов, уменьшает сухость, жжение, болезненность и зуд.
Препарат считается гипоаллергенным, разрешен к применению с первых дней жизни. Выпускаются также аэрозоли с пантенолом для более удобного нанесения.
Банеоцин
Лекарственная мазь с содержанием антибиотиков бацитрацина и неомицина. Выпускается в тубах. Обеззараживает повреждения и открытые раны, применяется для заживления травм, полученных в походах, для обработки послеоперационных швов, лечения фурункулеза и язв. Банеоцин обеспечивает ускоренное восстановление кожных покровов, снимает воспаление, устраняет болевой синдром, предупреждает инфицирование и нагноение пораженных участков. Может наноситься под стерильные повязки.
Актовегин
Ранозаживляющий препарат содержит регенерирующий компонент — вытяжку из лимфы телят. Средство обеспечивает ускоренное восстановление кожных покровов, снижает риск формирования грубых рубцов, стимулирует выработку коллагена в тканях. Актовегин оказывает охлаждающее действие, ускоряет метаболические процессы в клетках, способствует заживлению глубоких повреждений кожи, сочетается с антибактериальными и антисептическими средствами. Перед нанесением препарата раны необходимо дополнительно обеззараживать.
Левомеколь
Выпускается в металлических тубах, предназначена для заживления поверхностных и глубоких повреждений. Левомеколь содержит антисептические, противовоспалительные компоненты, стимулирует активность иммунных клеток, препятствует инфицированию и нагноению ран, уменьшает болевые ощущения, ускоряет регенерацию тканей. Средство можно наносить ватными тампонами, вводить в очаги поражения через шприц, применять для открытой обработки и под повязки.
Вулнузан
Ранозаживляющее средство на основе природных антибактериальных и регенерирующих компонентов. Облегчает боль, препятствует развитию воспалений ран, ускоряет выделение антител к патогенам, уменьшает боли, обволакивает поверхность, укрепляет капиллярную сеть, смягчает сухие, раздраженные участки и защищает повреждения от негативного воздействия внешних факторов. Может применяться длительное время до полного заживления ссадин, потертостей и порезов.
Бетадин
Антибактериальная мазь, предназначенная для заживления инфицированных ран. Содержит йод, обеззараживающий различные виды повреждений, оказывает также противовирусное и антигрибковое действие. Бетадин применяется под.повязку. Для обработки раздраженных покровов, язв и ожогов рекомендуется сочетать мазь со средством в форме крема.
Аргосульфан
Мазь обладает противовоспалительным, антимикробным эффектом, уменьшает болезненность, предотвращает нагноение очагов, развитие воспалительных реакций, улучшает трофику тканей, ускоряет заживление различных видов повреждений: ожогов, порезов, поверхностных обморожений кожи, ссадин, опрелостей, пролежней, рожистых воспалений. При повреждениях эпидермиса Аргосульфан используется открыто, при глубоких поражениях — под стерильные повязки.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Петрухина Светлана 30.08.2021 Я как ранозаживляющую беру Фингерфикс средство, он помогает быстро заживить ранки на коже рук, создает защитную пленку. Часто именно при порезах использую
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Заживление раны и оптимальный рубец
Заживление раны и оптимальный рубец
Клиническое течение и морфология заживления ран
Заживление раны — это детерминированный биологический процесс, который длится около года и завершается формированием зрелого рубца. Однако и в последующем ткани, образующие рубец, продолжают изменяться, хотя и в минимальной степени.
С практической точки зрения, в этом биологическом процессе можно условно выделить несколько периодов, на протяжении которых существенно изменяются два основных показателя, наиболее значимых и для хирурга, и для больного:
1) прочность и внешние характеристики кожного рубца;
2) возможности удлинения и перестройки глуСоких рубцов под действием перемещения тканей (движение мышц, сухожилий и т. д.).
На основе клинического опыта, авторами разработана клинико-морфологическая классификация стадий неосложненного заживления ушитой хирургической раны (табл. 12.1.1).
Стадия 1 — послеоперационное воспаление и эпителизация раны (7—10-е сутки). В ходе этого периода в ране происходят процессы послеоперационного (посттравматического) воспаления, после разрешения которого уменьшается отек и при определенных условиях (неосложненное течение и сопоставление краев кожи) наступает эпителизация кожной раны.
Отличительной особенностью этой стадии раневого процесса является тот факт, что края раны соединены друг с другом весьма непрочной грануляционной тканью, а не рубцом. Поэтому после удаления швов на 7—10-й день края раны могут легко разойтись под действием даже небольшой нагрузки. Для получения в будущем минимального по ширине кожного рубца края раны должны удерживаться швами на протяжении значительно более длительного периода времени.
Весьма важно и то, что в течение этой стадии скользящие структуры, вовлеченные в процесс заживления рапы (сухожилия, мышцы, связки), остаются подвижными, однако их неконтролируемые движения могут усилить процесс послеоперационного воспаления и тем самым ухудшить качество будущих глубоких рубцов.
Стадия 2 — активный фибриллогенез и образование непрочного рубца (10 — 30-е сутки после операции). В ходе этого периода в молодой грануляционной ткани, расположенной между краями раны, начинается активное образование коллагеновых и эластических волокон, количество которых быстро возрастает. Эта ткань быстро созревает, что сопровождается уменьшением количества сосудов и клеточных «элементов, с одной стороны, и увеличением количества волокон — с другой. После завершения этой стадии края раны соединены уже рубцом, который пока остается растяжимым и заметным для окружающих.
Глубокие рубцы в этот период еще способны максимально перестраиваться при перемещении скользящих структур, вовлеченных в репаративные процессы. Поэтому именно в это время хирурги начинают использовать специальные методики, направленные на восстановление подвижности сухожилий, мышц и суставов. С этой точки зрения, данный период является ключевым в восстановлении функции сухожилий, имеющих значительную амплитуду перемещений и расположенных в каналах с плотными стенками (сухожилия сгибателей и разгибателей пальцев кисти в соответствующих зонах, капсула и связки суставов).
Наконец, данная фаза отличается тем, что ткани, участвующие в репаративных процессах, пока еще остаются чувствительными к любой дополнительной травме, в том числе наносимой неконтролируемыми по объему движениями.
Стадия 3 — образование прочного рубца (30—90-е сутки). Эта стадия длится в течение 2-го и 3-го месяцев после травмы (операции). В ходе этого периода количество волокнистых структур в рубце значительно увеличивается, а их пучки приобретают определенную ориентацию в соответствии с доминирующим направлением нагрузки на рубец. Соответственно количество клеточных элементов и сосудов в рубцовой ткани существенно уменьшается, что проявляется важной клинической тенденцией — превращением яркого и заметного рубца в менее яркий и менее заметный. Следует отметить, что при нeблагоприятных исходных условиях именно на этой стадии начинается гипертрофическое разрастание рубцовой ткани.
На 3-й стадии значительно укрепляются и внутренние рубцы, которые постепенно теряют способность к перестройке и удлинению. Отметим, что образование глубоких рубцов в условиях полной 3-мecячной иммобилизации конечностей часто не оставляет больным никаких шансов на восстановление функции сшитых сухожилий, особенно если они имеют значительную амплитуду перемещений и окружены плотными тканями (например, сухожилия сгибателей пальцев). Теряет свою растяжимость и капсула сустава, особенно после повреждения ее элементов и окружающего связочного аппарата. В этих условиях эффективная реабилитация предполагает проведение соответствующих хирургических операций.
С другой стороны, по завершении 3-й стадии может быть разрешена практически полная нагрузка на сшитые сухожилия и связки.
Важно, что на 3-й стадии заживления раны интенсивность процессов репаративной регенерации тканей значительно изменяется: от относительно высокой до очень низкой. Отметим также, что в течение этой стадии значительное влияние на характеристики образующегося рубца оказывает воздействие на него сил растяжения. Так, при продольном оастягивании рубца происходит дополнительное образование коллагеновых и эластических волокон в зоне этой постоянно действующей силы, и в тем большей степени, чем сильнее растяжение. Если же у пациентов процессы фибриллогенеза изначально усилены, то результатом раннего воздействия на рубец в фазе активного фибриллогенеза является образование гипертрофических и даже келоидных рубцов.
Стадия 4 — окончательная трaнcформация рубца (4—12-й месяц). Эта стадия характеризуется дальнейшим все более медленным созреванием рубцовой ткани с практически полным исчезновением из нее мелких кровеносных сосудов при дальнейшей систематизации волокнистых структур в соответствии с действующими на данную зону силами.
Результатом уменьшения количества сосудов является постепенное изменение цвета рубца: от яркого розового до бледнело и менее заметного. При нeблагоприятных условиях завершается образование гипертрофических и келоидных рубцов, которые иногда значительно ограничивают функцию тканей и ухудшают внешний вид пациента. Важно отметить, что в большинстве случаев именно в середине 4-й стадии можно окончательно оценить кожные рубцы и определить возможность их коррекции. В этот период также заканчивается формирование внутренних рубцов, и они лишь в небольшой степени поддаются влиянию нагрузки.
Виды ран и типы их заживления. Основные виды ран
Рана — это нарушение анатомической целости тканей, сопровождающееся образованием раневого прострaнcтва (полости) или раневой поверхности. Можно выделить несколько основных видов ран: травматические, хирургические, трофические, термические и др. (схема 12.2.1).
Травматические раны составляют основную часть ран и могут иметь самый различный характер (от резаных до огнестрельных). Эти раны могут заживать самостоятельно либо после хирургической обработки, когда рану из травматической переводят в хирургическую.
Хирургические раны отличаются тем, что в абсолютном большинстве случаев наносятся острым скальпелем. Это определяет их резаный характер и более благоприятные условия для заживления. Особой разновидностью хирургических ран являются обработанные хирургом травматические раны. Их масштабы, расположение и состояние стенок раневой полости часто определяются не столько хирургом, сколько характером первичного повреждения.
Трофические раны возникают при нарушении венозного оттока и(или) артериального притока, а также при некоторых эндокринных и других нарушениях. Их основная особенность — это постепенное возникновение в результате медленной гибели тканей из-за нарушения их питания.
Термические поражения (ожоги и отморожения) имеют специфические особенности, так как раневая поверхность может быть образована одномоментно (ожог пламенем) либо постепенно (при отморожении), в процессе формирования линии демаркации и отторжения омертвевших тканей.
Другие раны. Иногда встречаются более редкие виды ран. К ним относятся раны, образовавшиеся после самостоятельного вскрытия гнойников, глубокие потертости, расчесы и пр.
Типы заживления ран
Наибольшее значение для клинической практики имеют травматические и хирургические раны. Их заживление происходит двумя принципиально разными путями: первичным натяжением (первичное заживление) и вторичным натяжением (вторичное заживление).
Заживление ран первичным натяжением происходит в тех случаях, когда края раны отстоят друг от друга не более чем на 5 мм. Тогда вследствие отека и сокращения фибрииного сгустка может произойти склеивание краев раны. Наиболее часто данная ситуация возникает при сближении краев раны хирургическими швами.
Вторым важнейшим условием первичного заживления ран является отсутствие нагноения. Это происходит, если края раны достаточно сближены и жизнеспособны, внутрираневая гематома невелика, а бактериальная загрязненность поверхности раны незначительна.
Читать еще: Гематомы ожоги порезы — Страница 10 из 28
Первичное заживление раны имеет три важных для практики следствия.
Во-первых, оно происходит в максимально короткий срок, что, как правило, означает минимальные сроки стационарного лечения пациента, его более быстрые реабилитацию и возвращение к труду.
Во-вторых, отсутствие нагноения при выполнении реконструктивных операций создает в ране благоприятные условия для последующего функционирования восстановленных хирургами структур (в зоне сухожильного шва, шва сосудов и нервов, зоне остеосинтеза и т. д.).
В-третьих, при первичном заживлении, как правило, формируется кожный рубец с более благоприятными характеристиками: он значительно более тонок и реже требует коррекции.
Заживление ран вторичным натяжением отличается значительно более медленным течением раневого процесса, когда склеивание краев раны не может произойти из-за ее больших размеров. Важнейшими особенностями этого вида заживления являются нагноение раны и ее последующее очищение, что, в конечном счете, ведет к постепенной эпителизации раны в направлении от периферии к центру. Отметим, что периферическая эпителизация быстро истощается и может привести к спонтанному заживлению раны, лишь если размеры последней не слишком велики (до 2 см в диаметре). В остальных случаях рана длительно гранулирует и превращается в незаживающую.
Заживление ран вторичным натяжением нeблагоприятно во всех отношениях.
Во-первых, этот процесс длится несколько недель и даже месяцев. Лечение больного требует не только постоянных перевязок, но и дополнительных операций (наложение вторичных швов, кожная пластика и пр.). Это увеличивает продолжительность пребывания больного в стационаре и экономические затраты.
Во-вторых, при нагноении раны резко ухудшаются исходы реконструктивных операций (в том числе выполненных при открытых травмах). Так, нагноение раны при наложении сухожильного шва в лучшем случае приводит к блокаде сухожилия более выраженными рубцами, а в худшем — к некрозу сухожилия.
Развитие грубых рубцов может блокировать регенерацию аксонов в области шва или пластики нерва, а нагноение в зоне остеосинтеза обычно заканчивается остеомиелитом. Это создает для пациента новые, часто очень сложные проблемы, хирургическое решение которых может потребовать нескольких месяцев, а иногда и лет, причем эффективность проводимых мероприятий часто невысока. Наконец, после нагноения раны, как правило, образуется широкий рубец с грубым нарушением рельефа поверхности кожи. Нередки случаи, когда нагноение раны ведет к инвалидности и даже создает реальную угрозу жизни пациента.
Процесс заживления ран и уход за рубцами
После операционных вмешательств шрамы остаются всегда. Несмотря на стремление хирурга минимизировать величину рубцов прецизионной операционной техникой и использованием подходящего шовного материала, шрам может остаться заметным и поэтому негативно воспринимаемым пациентом. Основную роль в окончательном виде шрама играют индивидуальные различия в процессе заживления и созревания рубцов. Но хотя особенности этого процесса даны нам генетически, существуют возможности благотворно повлиять на него.
Заживление раны и созревание рубца.
Процесс созревания рубца длится около года. Самые быстрые и заметные изменения наблюдаются в первые три месяца, потом шрам изменяется очень медленно. Сразу после операции рубец тонкий и мягкий, но через 2-3 недели в большинстве случаев он краснеет, утолщается, становится более видимым и твердым. Потом наступает его постепенное созревание, шрам бледнеет и становится мягче. Причиной такого развития состояния рубца и раны является сущность процесса заживления. При открытой ране организм мобилизуется и старается закрыть рану как можно быстрее. Поэтому рана закроется с избыточным количеством соединительной ткани и кровеносных сосудов. Рубец в этот момент более твердый и покрасневший. После заживления раны наступает долговременный процесс постепенного рассасывания избыточной соединительной ткани и закрывания лишних сосудов, шрам бледнеет и становится более мягким. Поскольку рана уже заживлена, то этот процесс не является для организма срочным и длится долгие месяцы. Окончательный вид шрама можно оценивать через год, а иногда и через два года после операции.
Как пациент, так и хирург хотят, чтобы шрам был как можно менее заметен, поэтому сегодня мы поговорим о типах рубцов и о том, как комплексный уход за шрамом поможет ускорить процесс его созревания.
Физиологический рубец
Это нормальный шрам, остающийся после заживления, которое происходит так, как было описано выше. Тонкий, мягкий рубец сначала затвердеет и покраснеет, но со временем станет мягким и бледным.
Келоидный рубец
Это гипертрофированный, выступающий, зудящий шрам, который расширяется за границы исходной раны. Бывает красный, даже фиолетовый, встречаются ощущения зуда и жжения. Чаще всего такой рубец появляется над гpyдинной костью, на плечах, мочках ушей и чаще встречается у пациентов с более темным типом кожи. Нередко возникает даже спустя долгое время после заживления раны. Причина пока не объяснена.
Гипертрофический рубец
Часто такие шрамы путают с келоидными, но гипертрофические рубцы не выходят за границы исходной раны. По виду и свойствам они похожи на келоидные рубцы, но бывают менее выступающие над поверхностью окружающей кожи. Частые области появления те же, что и у келоидных рубцов. Причина их возникновения тоже пока еще не объяснена.
Атрофический рубец
Собственно, это антипод рубца гипертрофического. Шрам, находящийся ниже окружающей кожи, часто бывает широкий и мягкий. Атрофические рубцы встречаются относительно редко.
Основные способы ухода
Любой шрам полезно смазывать жиром. Можно использовать несоленое свиное сало, мази Calcium pantothenicum, Инфадолан, Нивею, Индулону, Календуловую и целый ряд других препаратов. Главное, чтобы крем был достаточно жирный, с минимумом воды. Шрам необходимо беречь от солнечных лучей не меньше 3 месяцев после операции, но лучше выдержать без загорания полгода-год. Подходящими являются кремы с защитным фактором 20 и больше. Интенсивное солнечное облучение раздражает шрам и может вызвать его рост -гипертрофию. В шраме также может появиться большее количество меланоцитов (окрашенных клеток), и рубец может стать темным — гиперпигментованным.
Массаж давлением
Подтверждено, что воздействие постоянного давления на шрам предотвращает возникновение гипертрофического рубца. Массаж давлением подходит для всех типов шрамов, с одной стороны, как профилактика возникновения патологического рубца, с другой — для ускорения созревания шрама. Правильная техника массажа давлением очень важна. На рубец (через 1-2 недели после снятия швов) довольно интенсивно давим пальцем так, чтобы ногтевое ложе давящего пальца отклонилось, что проявится его побелением. Давим на одно место 30 — 60 секунд, потом ослабляем давление и перемещаем палец на другую часть шрама. Таким образом продолжаем, пока не промассируем весь рубец. Не надо тереть шрам пальцем, только давить. Массаж проводим минимально 5 раз в день. Действие его бывает заметно через 2 — 3 месяца.
Мази и кремы
В рекламах появляется множество разных кремов и мазей с позитивным действием на рубцы (например, Контактубекс, Цикатридина и др.). Однако эффект от их применения не доказан, а иногда можно встретить и аллергическую реакцию на них. Тем не менее на некоторых людей эти мази могут действовать благоприятно. Нужно все же заметить, что на рубец благоприятное действие оказывает использование любого жирного крема.
Заклеивание рубцов
Швы можно заклеивать полоской гипоаллергенного пластыря. Его действие заключается в долговременном небольшом давлении и одновременно защите рубца от растяжения окружающими тканями при движении. То есть в какой-то мере предотвращает растяжение шрама. В местах, где швы подвергаются большой нагрузке, например, возле суставов, заклеивание — более подходящий способ ухода, чем остальные. Условием, конечно, остается хорошая толеранция кожи к долговременному ношению пластыря.
Силиконовые гели
Благотворное действие силиконового геля на рубцы достаточно подтверждено исследованиями. На заживший рубец можно накладывать специальные силиконовые пластины (Silipos, Topigel, Mepiform) или наносить силиконовый гель в виде мази (Dermatix Sigel, Strataderm, Xeraderm и др.). Силиконовые пластины бывают самоклеящиеся или крепящиеся гипоаллергенным пластырем. Некоторые силиконовые пластины содержат еще минеральные вещества, которые промасливают рубец. Силиконовые гели ускоряют созревание шрамов и предотвращают их гипертрофию. Гель может быть нанесен на рубец в течение 20 часов каждый день. В очень редких случаях может проявиться непереносимость геля, аллергия к нему замечена в единичных случаях.
Читать еще: Как убрать угри на носу?
Лазер
На созревание шрамов очень хороший эффект может оказать лазер определенного типа. В большинстве случаев он доступен в косметических лазерных центрах. Однако же, если рубец созревает нормально, то в применении лазера нет необходимости.
Кортикоиды и другие препараты
Это гормональные лекарства, применяемые в случаях, когда шрамы не реагируют на приведенные выше способы ухода и лечения. Лекарства могут быть рекомендованы только после обследования опытным специалистом. Инъекции кортикоидного вещества делают в рубец повторно, где-то раз в 5 — 6 недель. Эффект можно усилить одновременным применением кортикоидной мази на шрам.
В случае, когда патологический шрам не реагирует ни на один из приведенных методов лечения, можно попробовать применить методы более инвазивные: лазер, криотерапия (заморозка) или хирургической иссечение шрама. После этих инвазивных вмешательств необходимо интенсивно и долговременно заботиться о рубце, чтобы не допустить обновления патологии
Одним из важных аспектов послеоперационного периода является грамотный уход за швами. Ни для кого не будет открытием, что всегда легче предупредить, чем бороться с последствиями. Швы влекут за собой вероятность образования шрамов и рубцов, и если своевременно начать использовать что-нибудь из богатого арсенала мазей, гелей или кремов, то можно избежать косметических дефектов. Наша статья продемонстрирует рейтинг лучших мазей для заживления швов после операции и поможет выбрать наиболее оптимальный вариант необходимого препарата в 2019 году
Как выбрать
Перед тем как начать использовать средство для заживления, стоит проконсультироваться с дерматокосметологом. Он обозначит, какого плана мазь требуется приобрести, ведь некоторые имеют профилактическое значение, а другие можно применять при только начавшемся образовании рубца. Или можно посоветоваться с вашим лечащим врачом.
Причины, влияющие на скорость заживления
У каждого человека послеоперационные швы заживают в индивидуальном порядке. Есть ряд причин, которые на это влияют:
- Возраст. С годами процесс все больше замедляется, быстрее всего заживают швы у молодых пациентов.
- Вес. Лишний вес станет препятствием к скорому заживлению, а все потому что ухудшено кровообращение.
- Рацион. Нехватка жидкости в организме и плохое питание замедляют процесс заживления.
- Иммунитет. Если имеются хоть какие-то нарушения в иммунной системе, то процесс заживления может затянуться.
- Вид рубца. Нормотрофические и атрофические лучше заживают, нежели гипертрофические и келоидные рубцы.
Рейтинг лучших мазей для заживления швов после операции в 2019 году
Раздумывая какой фирмы лучше приобрести мазь, обратите внимание бренд Нижфарм и их известное ранозаживляющее средство Левомеколь. Препарат оказывает противомикробное и бактерицидное действие, помогает ускорить регенерацию клеток. Функционал средства таков, что он является антибиотиком и репарантом. Благодаря своим эффективным заживляющим свойствам мазь носит похвальный статус «любимого помощника хирурга». Левомеколь обладает способностью глубоко проникать в клетки, создавая лечебное, терапевтическое действие. При этом мембраны клеток не повреждаются и сохраняют функциональную активность.
Средство относят к малоопасным для человека веществам. Мазь используют и для лечения и в профилактических целях. Основное показание для препарата — это лечение гнойных ран, также препарат применяется при ожогах 2 и 3 степеней, при возникновении трофических язв и для лечения фурункулов. Для профилактики средство наносят на бинт или вату и накладывают на швы, вследствие этого ускоряется заживление и предотвращается инфицирование. Используется мазь наружно, в день применяют один-два раза, процесс лечение идет от 5 до 10 дней.
Стоимость: около 150 рублей.
- Ускоряет процесс регенерации клеток;
- Ускоряет обновление клеток;
- Эффективное средство при глубоких склонных к нагноению ранах;
- Противовоспалительная и противомикробная;
- Подходит для заживления послеоперационных швов;
- Устраняются зуд и раздражение дермы;
- Бюджетная.
- Со временем выpaбатывается устойчивость бактерий к активному веществу препарата;
- Возможны аллергические реакции.
Отличным гипоаллергенным гелем является препарат Медерма, помогающий разглаживать рубцы. Его потрясающий функционал включает в себя улучшение кровообращения, антибактериальное воздействие и ускорение обновления клеток кожи. Средство не относится к гормональным веществам и его можно приобрести без рецепта. Выпускается в тюбиках, в виде прозрачного геля, обладает растительным ароматом.
Многие покупатели хвалят Медерму за разглаживание шрамов и рубцов и возвращение кожного покрова к исходному состоянию. Назначается Медерма при послеоперационных шрамах, следах от удаления татуировок, последствиях от пилингов кожи и для борьбы с растяжками различного происхождения. Но нужно помнить, что помогает исключительно при свежих рубцах, а с застарелыми не справится. Применяется средство наружно, втирать до полного впитывания, обработка проблемных участков кожи нужна около 4 раз.
Приобрести можно примерно за 700 рублей.
- Противовоспалительная мазь;
- Ускоряет процесс регенерации клеток;
- Подходит для удаления свежих рубцов;
- Помогает от рубцов после угревой сыпи;
- Гипоаллергенная.
- Дорого;
- Есть жалобы, что скатывается в комочки.
Швейцарский препарат Солкосерил пользуется большой популярностью у российского населения, а все благодаря его эффективности и многофункциональности. Для чего только не используют средство, даже в качестве молодильного эликсира, но нас волнует его использование для заживления послеоперационных швов. Функционал Солкосерила таков, что он способствует увеличению выработки коллагена и прекрасно активизирует процесс метаболизма тканей. Выпускается препарат в разных форматах: гель, мазь, дентальная адгезивная паста и раствор.
Этот медицинский продукт относится к группе товаров, которые стимулируют регенерацию тканей. Разрешено наносить на мокнущий шов. Тонкий и ровный слой аккуратно наносится на промытую и продезинфицированную рану. Курс использования — месяц. Для свежей раны желательно использовать гель, если рана уже затянулась корочкой, то приобретать нужно мазь. Многочисленные опросы относительно препарата выявили, что благодаря Солкосерилу удалось избежать шрамов и рубцов.
Стоимость: около от 330 рублей и выше.
- Доступная цена;
- Разглаживает рубцы;
- Активизирует процесс метаболизма;
- Ускоряет процесс регенерации клеток;
- Ускоряет обновление клеток;
- Подходит для заживления послеоперационных швов.
- Средство запрещено к продаже в других странах, так как прошло мало исследований.
Для антисептических и противовоспалительных действий используют ихтиоловую мазь. Препарат имеет темно-бурый цвет и специфический аромат, выпускается в банках темного цвета, объем может быть 80, 800 и 1800 грамм. Мазь пользуется популярностью у потребителей, а все благодаря широкому спектру терапевтических эффектов. Средство улучшает микроциркуляцию кожи, подсушивает ткани, ускоряет заживление раны и предотвращает процесс гниения. Благодаря использованию ихтиоловой мази ускоряется регенерация тканей и происходит ускоренное восстановление ее функций и структуры.
При нанесении на кожу препарат обладает способностью всасываться локально в местный кровоток, избегая системного кровотока. Показаний к применению множество, включая ожоги, фурункулы, экземы, дерматиты и раны. Препарат используется наружно, его наносят 2-3 раза в сутки на поврежденную ткань тончайшим слоем. Втирать не следует, необходимо сверху прикрыть стерильной салфеткой. Курс лечения определяет врач.
Стоимость: от 100 рублей и выше.
- Бюджетная;
- Противовоспалительная и противомикробная;
- Ускоряет процесс регенерации клеток;
- Подходит после хирургического вмешательства;
- Оказывает бактерицидное действие;
- Снимает покраснения;
- Рассасывает гематомы.
- Специфический запах;
- Окрашивание кожи в коричневый цвет.
Если требуется обезболивающий и противовоспалительный медикамент, то обратите внимание на гепариновую мазь. Она обладает антикоагулянтными свойствами и предотвращает образование тромбов. Чаще всего эта мазь необходима после операции геморроя, для устранения швов. Функционал гепарина таков, что косвенно делает микроциркуляцию качественнее, и благодаря этому значительно лучше рассасываются гематомы и тромбы. Идет на существенное уменьшение отечность тканей. Также в мази содержится вещество бензокаин, направленное на блокировку нервных импульсов, то есть происходит хороший анестезирующий эффект.
Читать еще: Как проводится анализ на грибковую инфекцию ногтей
В окончаниях чувствительных нервов болевые импульсы не возникают. Применение наружное, средство тонким слоем наносят на поврежденную область. Курс лечения обычно составляет неделю. Имеются противопоказания, к которым относятся детский возраст до 2 лет, язвенно-некротические процессы, гиперчувствительность и повреждение целостности ткани. Если имеются гнойные процессы, то не стоит наносить на открытые раны.
Стоимость препарата: от 62 рубля и выше.
- Бюджетная;
- Отлично рассасывает гематомы;
- Уменьшает отечность тканей;
- Предотвращает образование тромбов;
- Противовоспалительная.
- Может вызывать жжения и покраснения кожи;
- Может спровоцировать появление аллергических реакций.
Много положительных откликов набрал Контрактубекс. Этот комбинированный препарат обладает противовоспалительными, антитромботическими, кератолитическими и фибринолитическими свойствами. Его назначают при наличии гипертрофических и келоидных рубцов, кроме того применяют в качестве профилактики образований патологических рубцов. Им можно удалять свежие растяжки. Применяют 2-3 раза в сутки, нежными движениями втирая в поврежденную кожу.
Если рубцы свежие, то приблизительный курс лечения составит один месяц. С застарелыми рубцами придется поводиться, необходимо будет в течение 3-6 месяцев перед сном накладывать повязку со средством. Имеются особые указания, например, для большей эффективности медикамента, его наносят на распаренную кожу. Если вы собираетесь ухаживать за свежими рубцами, то постарайтесь избегать сильного холода, резкого массажа и ультрафиолетового облучения. Инструкция дает добро на применение средства у детей.
Этапы заживления ран.
Современные лечебные повязки помогают максимально быстрому заживлению ран на каждом этапе.
Обратитесь к врачу для подбора подходящих средств для лечения ран.
Чтобы разобраться с этапами процесса заживления ран, следует дать определение понятию “рана”.
Раной называют нарушение целостности живых тканей, внешних покровов и/или внутренних органов, возникающее вследствие внешнего воздействия или внутренних патогенных факторов.
Классификация ран.
По типу возникновения раны можно разделить на острые и хронические.
Острые раны:
- раны полученные вследствие внешнего травмирующего воздействия.
- ожоги и обморожения
- ушибленные раны
- послеоперационные раны
- колотые, рубленые, резаные, огнестрельные и иные виды травматических ран.
Хронические раны:
- раны, не заживающие длительное время (более 1 месяца)
- раны, причина которых в хронических заболеваниях, нарушающих способность организма к регенерации и заживлению
- раны, возникающие вследствие продолжительного нарушения микроциркуляции крови.
По степени инфицированности раны делят на:
- Асептические (чистые). Чаще всего это операционные раны.
- Контаминированные — раны без признаков нагноения, но полученные в условиях нарушения асептики. Это большинство случайных ран и операционные раны с возможностью инфицирования.
- Инфицированные — гнойные раны.
Раны также можно классифицировать на проникающие (затрагивающие физиологические полости тела) и непроникающие.
Этапы заживления ран.
Заживление ран — это процесс, проходящий последовательно в несколько этапов (фаз):
Фаза воспаления
Первая фаза раневого процесса. На этом этапе организм избавляется от инородных тел и нежизнеспособных тканей. К ране приливает большое количество крови, с током которой поступают клеточные факторы и белки/ферменты, способствующие очищению раны и предотвращающие генерализованное распространение инфекции. Фаза воспаления длится в среднем 5-6 дней.
Главными задачами раневых повязок в фазе воспаления являются:
- отведение экссудата из раны и удержание его внутри повязки
- устранение бактерий, токсинов, инородных тел и некротических элементов. Подавление инфекции
- создание умеренно-влажной среды в ране, для эффективного некролиза.
Фаза регенерации
На втором этапе заживления рана сокращается и заполняется клеточным матриксом — основой для будущего рубца. В ране продолжается образование новых кровеносных сосудов.
Задачи лечебных повязок в фазе регенерации:
- защита раны от механического повреждения, в том числе и при смене повязки
- защита от вторичного инфицирования
- поддержание оптимально-влажной среды, способствующей заживлению
- обеспечение паро и газообмена (повязка должна “дышать”)
Фаза созревания
Это заключительный этап заживления раны. Уплотняется рубцовая ткань, рана окончательно закрывается.
Современные раневые повязки помогают максимально эффективному и быстрому заживлению на каждом этапе. Обратитесь к врачу, для подбора подходящих средств для лечения ран.
На сайте КАМА вы можете получить бесплатную консультацию врача и подобрать оптимальные средства для лечения любых типов ран.
Фазы заживления ран и формирования рубца
Рубцы возникают вследствие оперативного лечения, любой травмы, а также после термических, химических и лучевых поражений кожи, иногда после инфекций. Они составляют серьезную проблему для хирургов и пациентов, так как остаются на всю жизнь и создают значительные косметические дефекты и иногда вызывают функциональные нарушения в виде ограничения подвижности суставов.
Раневой процесс – процесс заживления раны, который начинается сразу же после повреждения тканей и включает три основные фазы: воспалительную, фазу образования грануляционной ткани, фазу эпителизации и организации рубца.
1. Воспалительная (или экссудативная) фаза.
Начинается с момента ранения и длится около 5-7 дней.
Первостепенной реакцией организма на травму является остановка кровотечения. В течение первых часов после ранения из поврежденных тканей высвобождаются биологически активные вещества, которые вызывают сужение сосудов и активизацию факторов свертывания крови. Свежий сгусток крови останавливает кровотечение и создает условия для дальнейшего заживления раны. После остановки кровотечения развивается воспалительная реакция. В эту стадию происходит каскад сложных клеточных реакций, направленный на реализацию механизма воспаления. При этом тромбоциты выделяют цитокины (факторы межклеточных взаимодействий), которые привлекают в рану лейкоциты и фибробласты, а также стимулируют деление клеток и синтез коллагена. Лейкоциты, скопившиеся в ране, фагоцитируют инородные тела и бактерии. Через 24 ч в ране появляются макрофаги. Они не только осуществляют фагоцитоз, но и выделяют хемотаксические факторы и факторы роста. Факторы роста стимулируют развитие эпителия кожи и эндотелия сосудов, синтез коллагена. В эту фазу раневой дефект выполняется новой тканью, играющей важную роль в заживлении раны. Развивается так называемая грануляционная ткань, в построении которой решающую роль играют фибробласты. Чаще всего в конце этой фазы происходит снятие швов с послеоперационной раны (на 5-7 сутки). Если существует натяжение в области шва, то он может разойтись, так как края раны соединены грануляционной тканью, а не рубцом. Для исключения этого, натяжение должно быть минимальным либо исключено.
Вид раны в первые сутки после операции.
2. Пролиферация (фаза образования грануляционной ткани)
При благоприятном варианте течения раневого процесса эта фаза начинается с 7-го дня и длится в среднем до 4 недель. В эту фазу раневой дефект продолжает заполняться грануляционной тканью, в построении которой решающую роль играют фибробласты. Они ответственны как за выработку коллагена, так и основного вещества внеклеточного прострaнcтва. В дальнейшем происходит созревание грануляционной ткани, которая состоит из соединительной ткани, новых прорастающих капилляров и клеток воспаления. Для роста сосудов и созревания коллагена необходимо наличие в ране цитокинов, достаточное содержание кислорода, цинка, железа, витамина С. Когда грануляционная выстилка готова, клетки эпителия оседают на нее и закрывают рану. В конце этой стадии края раны уже соединены молодым неокрепшим рубцом, который пока остается относительно легко растяжимым и хорошо заметным из-за большого количества содержащихся в нем сосудов.
Рубец в это время имеет ярко-красный цвет.
3. Образование и организация рубца.
Эта фаза начинается примерно с 4-й недели и длится около 1 года. Начиная, с 4-й недели количество клеточных элементов и сосудов в рубцовой ткани существенно уменьшается. Происходит превращение более яркого и более заметного рубца в рубец менее яркий и поэтому менее заметный. Рана окончательно заполняется соединительной тканью и эпителием. Продолжается рост коллагена: первичный нежный коллаген замещается более грубым и прочным. В результате формируется рубец, прочность которого составляет 70–80% от прочности кожи.
В конце этой фазы за счет сокращения гладкомышечных клеток происходит сближение краев раны.
Источник: www.centrplastiki.ru
Комментировать через ВКонтакте:
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
28 01 2023 10:45:30
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
27 01 2023 10:55:18
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
26 01 2023 4:34:33
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
25 01 2023 2:31:22
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
22 01 2023 10:45:24
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
21 01 2023 11:14:52
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
18 01 2023 2:44:43
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
17 01 2023 17:23:16
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
16 01 2023 9:22:46
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
15 01 2023 19:12:56
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
14 01 2023 14:20:54
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
13 01 2023 20:24:18
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
12 01 2023 18:42:26
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
10 01 2023 3:41:43
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
07 01 2023 16:28:28
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
04 01 2023 17:10:45
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
03 01 2023 9:28:45
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
01 01 2023 5:47:46
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
31 12 2022 20:44:35
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
28 12 2022 14:20:55
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
27 12 2022 12:36:28
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
26 12 2022 22:19:26
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
22 12 2022 21:55:22
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
21 12 2022 22:10:27
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
20 12 2022 15:12:57
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
17 12 2022 17:53:15
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
16 12 2022 23:15:53
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
13 12 2022 0:54:30
Как заживают раны
Общая картина и характеристики ран остаются неизменными на протяжении столетий. А вот подходы к их лечению по мере развития медицины претерпевали существенные изменения: чем больше медики разбирались в механизме заживления ран, тем более эффективными становились методики лечения и тем лучшие результаты достигались.
Детальное знание физиологии раневого процесса позволяет сегодняшним хирургам выбирать наиболее подходящие варианты местного лечения. Основной принцип выбора – удовлетворение специфических потребностей раны на каждой из трех его стадий, которые вне зависимости от типа и степени повреждения, характеризуются определенными морфологическими особенностями клеток и тканей. На современном этапе основное подспорье хирургов – широкое разнообразие готовых лечебных повязок.
Первая стадия — воспаление
С момента травмы начинается стадия воспаления, которая длится 3-4 дня. Первая задача организма на этом этапе – остановить кровотечение. Ее решение достигается кратковременным спазмом сосудов и замедлением кровотока: свежий сгусток крови останавливает кровотечение. Вторая задача – очистить рану от поврежденных и погибших тканевых клеток, которые могут стать источником инфекции. Для этого организм включает комплекс сложных клеточных реакций.
Показать полностью
В рану мигрируют особые клетки, которые поглощают элементы погибших тканей и бактерии. Они же продуцируют биологически активные вещества. В микрососудах повышается давление крови за счет ее активного притока и затрудненного оттока. Вследствие этого проницаемость стенок сосудов увеличивается, в очаг воспаления выходит жидкая часть крови и образуется воспалительная жидкость — экссудат. Внешне стадия воспаления проявляется локальным отёком, болью, специфическим отделяемым и покраснением кожи вокруг раны.
Приоритетная задача местного лечения на первой стадии раневого процесса – способствовать очищению раны и удалению экссудата, который иногда бывает очень обильным. Наилучшим образом с этим справляются лечебные абсорбирующие повязки с особым липидоколлоидным комплексом. При наложении на рану они обеспечивают отток экссудата и создают наиболее благоприятные условия для ее заживления.
Скрыть
Вторая стадия — регенерация
Если ткани раны сохранили свою жизнеспособность, ее края плотно соприкасаются и не началось нагноение, с третьего дня раневой процесс вступает в стадию регенерации (пролиферации). На этом этапе важнейшая роль отводится особым клеткам — фибробластам. Их функция – синтезировать белок коллаген, из которого формируются волокна соединительной ткани. В процессе прорастания волокон капиллярами и восстановления проходимости лимфатических сосудов на месте раны образуется молодая рубцовая соединительная ткань.
Показать полностью
С учетом особенностей второй стадии заживления ран, основная задача местного лечения на этом этапе — обеспечить оптимальное содержание жидкости в ране и защитить от повреждений легко травмируемую молодую соединительную ткань. Решение этих задач в полной мере обеспечивают готовые лечебные гидроколлоидные повязки, особенность которых состоит в образовании защитного геля при контакте с раной.
Скрыть
Третья стадия
Одновременно идет разрастание эпителия – клеток поверхностного слоя кожи. Тем самым процесс заживления раны вступает в третью стадию – эпителизации. Послеоперационные и небольшие резаные раны, края которых отстоят друг от друга не больше чем на 1 см, заживают так называемым первичным натяжением через 3-7 дней. Кожный рубец при этом ровный, гладкий и почти незаметный.
Показать полностью
В случае нагноения раны, наличия в ней полостей или дренажных трубок, а также при невозможности сблизить края раны после иссечения тканей, заживление осуществляется вторичным натяжением. Его характерная черта — заполнение полости раны множеством тесно прижатых друг к другу гранул, состоящих из мелких разветвлений капилляров в окружении соединительнотканных клеток и лейкоцитов. Эта красная мелкозернистая масса, называемая грануляционной тканью, выстилает всю полость раны, образуя ее временный покров и защищая от внешних повреждений. В последующем на грануляционную ткань нарастают слои эпителия, постепенно покрывая всю раневую поверхность. Рубец при этом немного выдается над поверхностью кожи и имеет бледнеющий со временем красный цвет.
На стадии эпителизации заживлению ран способствуют готовые лечебные липидоколлоидные повязки с полимерной сетчатой основой. Их важнейшее свойство – атравматичность, которое достигается сочетанным действием мягкого парафина и образующегося геля. При использовании этих повязок эпителизация ускоряется, а молодая соединительная ткань не травмируется при перевязке.
Скрыть
Длительность заживления ран зависит от их природы, характера, размеров, общего состояния организма, и может достигать многих месяцев. При этом плавно сменяющие друг друга стадии раневого процесса не всегда удается обозначить четкими сроками, поскольку участки раны могут находиться на разных стадиях заживления.
Прочность раны увеличивается постепенно: при отсутствии осложнений уже ко второму месяцу рана достигает 50% своей конечной прочности, к третьему — восстанавливается 75% первоначальной прочности, к концу шестого месяца — 95%.
Каждая рана имеет естественный потенциал к восстановлению, который может быть стимулирован посредством избирательного применения современных технологий. Важность оптимизации процесса заживления ран не может быть преувеличена: в течение года в РФ выполнятся 17,4 млн операций и 6,8 млн хирургических манипуляций, 22,2 млн человек находятся на лечении с острыми ранами, 5,2 млн — с хроническими (2015г.).
Раны – это повреждения целостности кожного покрова или слизистых оболочек. Даже небольшие поверхностные травмы сопровождаются кровотечением и болью.
Глубокие – затрагивают внутренние органы, полости тела, кровеносные сосуды, приводят к острой потере крови, летальному исходу. Причины появления отрытых повреждений могут быть разными, но обычно они возникают из-за воздействия ранящего объекта. В зависимости от него выделяют колющие, резаные, рубленые, огнестрельные и другие виды ран. Любые из них создают риск возникновения осложнений и требуют грамотного подхода в лечении. Важно не просто снять болевые ощущения, но и избежать нагноения, а также добиться скорейшего заживления поврежденных тканей.
|
По данным Росстата, чаще всего люди получают раны в результате несчастных случаев в бытовых условиях, а также на улице, в том числе во время ДТП. Это около 70% случаев. 14% всех происшествий, приводящих к открытым повреждениям, случается с учениками в школах (1/5 из них – на уроках физкультуры), а 16% – со взрослыми в условиях производства. |
Содержание:
- Особенности гнойных ран и причины появления осложнений
- Первая помощь — как избежать нагноения
- Когда необходимо обращаться к врачу
- Как ускорить заживление и избежать рубцов
- Испытания «Витафона» в заживлении травм и результаты его применения. Отчеты
- Как фонирование воздействует на травмы
- Список используемой литературы
Особенности гнойных ран и причины появления осложнений
Нагноение раны – это возникновение гнойного очага, покраснения, отека ближайших тканей. Такие изменения сопровождаются сильной дергающей, распирающей болью в месте повреждения, часто лишающей сна. Кроме того, человек чувствует общую слабость, озноб, может повышаться температура.
Начало гнойного процесса провоцируют микроорганизмы: стафилококки, стрептококки и т. д. В медицине считается, что любое открытое повреждение первично инфицировано, т. е. уже содержит некоторое число бактерий. Они проникают в рану с кусочками одежды, пылью или с поверхности ранящего предмета.
Но не всякое бактериальное загрязнение приводит к нагноению. В ране должны быть достаточная концентрация микробов, сильное повреждение тканей, а также нежизнеспособные клетки или инородные тела.
Увеличивают риск нагноения следующие факторы:
- Вид раны. Рваным, рвано-ушибленным, размозженным травмам характерна обширная область повреждения и некроза. Поэтому такие виды ран сопровождаются более обильным загрязнением.
- Общее состояние организма. Хороший иммунитет помогает справиться даже с серьезным бактериальным загрязнением. Процесс воспаления пройдет быстрее и не успеет распространиться на прилегающие ткани.
- Соматические заболевания. Сахарный диабет создает высокий риск развития нагноений даже при незначительных травмах. Все дело в нарушении обменных процессов, из-за чего ткани регенерируются медленнее.
- Внешние условия. В жарком, влажном климате раны заживают медленнее, а риск нагноения увеличивается.
- Возраст и комплекция. Шанс развития инфекции выше у людей более старшего возраста и имеющих склонность к полноте, из-за замедления обменных процессов.
Еще одно осложнение запущенных гнойных ран – это тромбофлебит, т. е. воспаление вен. На поверхности кожи вдоль сосудов появляются болевые красные тяжи.
Распространение гноя приводит к развитию сложных воспалительных процессов: периостита, остеомиелита, абсцесса, флегмоны.
Наиболее серьезное осложнение – это сепсис (заражение крови). Микробы «пробивают» иммунную защиту человека, а затем из очага воспаления распространяются по всему организму.

Еще одна опасность гнойных ран – переход их в хроническую форму. Такими считаются повреждения, которые не заживают в течение четырех или более недель.
Очаг воспаления влияет на работу всех органов и систем, ослабляет иммунитет. Для лечения, как правило, используется комплексный подход, направленный на восстановление тканей, улучшение кровообращения и лимфотока, ускорение регенерации.
Первая помощь: как избежать нагноения
При появлении любой раны сначала нужно остановить кровотечение, а также защитить ее от попадания микробов и инфицирования. Для этого на поврежденный участок прикладывают стерильную марлю, затем вату, закрепляют бинтом. Гноеродные микроорганизмы могут попасть с соседних участков кожи, поэтому не следует мыть открытую травму водой.
Если в рану попал инородный предмет, его не рекомендуется вытаскивать самостоятельно. Это возможно только в случае его близкого расположения к поверхности кожи. При этом нельзя дотрагиваться до поврежденных тканей руками.
При обработке нужно соблюдать порядок действий:
- Тщательно вымыть руки и просушить их или протереть дезинфицирующим средством.
- Взять ватный тампон пинцетом, смочить его 3% раствором перекиси водорода, спиртовым раствором йода или спиртом. Аккуратно отжать.
- Обработать кожу вокруг раны. Протирать следует по направлению от нее, чтобы не занести инфекцию. Сменить вату и повторить процедуру.
- Наложить на рану марлевую салфетку в 4-5 слоев. Сверху положить тонкий слой ваты. Перевязать бинтом.
Не рекомендуется использовать мази или порошки, а также прикладывать на открытую рану вату без марлевой салфетки. Если марли нет, для покрытия поврежденного участка можно использовать кусок чистой ткани, проглаженный горячим утюгом. Глубокие и обширные травмы не следует обрабатывать самостоятельно.
При смене повязки нужно аккуратно поднять край салфетки и смочить ее, чтобы салфетка намокла и ткань не пришлось отрывать от раны. Для этого подойдет перекись водорода, раствор марганцовки, фурацилина, подсоленная или кипяченая теплая вода.
Когда необходимо обращаться к врачу
В некоторых случаях при получении раны нельзя действовать самостоятельно. Нужно сразу обратиться за профессиональной медицинской помощью, если:
- Рана нанесена ржавым предметом. Пострадавшему потребуется обязательная прививка от столбняка.
- Края повреждения сильно расходятся. Если при диастазе (расхождении краев) не наложить швы, заживление будет проходить очень медленно, а в результате останется глубокий шрам.
- Кровотечение не останавливается в течение 20-30 минут. Это свидетельствует о нарушении свертываемости крови либо повреждении крупного сосуда.
Медицинская помощь может потребоваться не сразу. Если область вокруг раны начала отекать, появилось нагноение, дергающая боль, повышается температура, также необходимо обращаться к врачу. Чтобы этого не произошло, очень важно следить за проблемным участком: менять повязки, обрабатывать рану, избегать загрязнения. Полезно проводить доступные дома физиопроцедуры, например, фонирование.
Как ускорить заживление ран и избежать рубцов
Затяжное заживление ран доставляет человеку дискомфорт. Он чувствует боль в поврежденной области, снижается его физическая активность. Пострадавший не может двигать пораненной конечностью, если это приводит к сильным неприятным ощущениям. Кроме того, длительный курс лечения сопровождается регулярными тратами на медикаменты. Многие опасаются образования заметных рубцов после заживления. Это особенно актуально, если рана находится на лице, шее или других видимых участках тела.
На вид шрама влияет несколько факторов:
- Произошло ли нагноение раны и как быстро его вылечили;
- Сформировались ли в поврежденных тканях гематома или отек;
- Не нарушено ли в проблемной области кровообращение, которое снабжает рану необходимыми для заживления элементами;
- Достаточно ли хорошо работает лимфатическая система, чтобы выводить поврежденные клетки;
- Насколько силен иммунитет человека, помогающий справиться с травмой.
Чтобы заживление проходило быстрее, а рубец от раны был как можно менее заметен, необходимо усиливать местный кровоток и лимфоток. Обычно в зоне повреждения эти два процесса нарушены. Снижение активности лимфатической системы и ее повышенная нагрузка, связанная с большим числом погибших клеток, приводит к их накоплению. Они становятся идеальной средой для развития инфекций, а высокая концентрация шлаков отрицательно сказывается на работе всех органов и систем.

Испытания «Витафона» в заживлении травм и результаты его применения. Отчеты
Впервые аппарат «Витафон» был испытан весной 1994 года в Московском медицинском стоматологическом институте им. Н.А. Семашко и Первом Московском государственном медицинском университете им. И.М. Сеченова. Положительный эффект был получен в 77% случаев в виде уменьшения боли и отделяемого из ран, воспалительных явлений, в скором снятии отека, рассасывания инфильтратов. Увидев благотворное влияние аппарата на ранозаживляющие процессы, врачи стали применять его в лечении послеоперационных ран, чтобы избежать появления осложнений, ускорить процесс выздоровления и снизить риск возникновения грубых рубцов. Опыт использования аппаратов отражен в Протоколе медицинских испытаний опытного образца аппарата виброакустического»АИР» (Витафон) и Протоколе медицинских испытаний опытных образцов виброакустических аппаратов»АИР» и «ПКВ-ИI» (Витафон). В заключении «Витафон» был рекомендован к серийному выпуску.
Лечение послеоперационных швов в Детской городской больнице №1 Санкт-Петербурга
Аппарат показал высокие результаты в направлении заживления ран. Впервые он был применен на 343 больных в отделениях плановой хирургии и патологии новорожденных ДГБ №1 Санкт-Петербурга. С 1996 года виброакустический метод применяется в РосНИДОИ им. Г. И. Турнера для лечения послеоперационных швов, ожогов и т. д. у детей до 14 лет, а также для купирования болевых ощущений. В отчетах руководителя неотложной травматологии и реконструктивной хирургии А. Г. Баиндурашвили и главного врача ДГБ №1 А. В. Кагана от 17.07.1997 и от 2.09.1997 представлены методики применения «Витафона» для лечения детей, а также эффекты, достигнутые фонированием. Наблюдался положительный клинический результат и сократилась длительность нахождения ребенка в стационаре.
Покровская больница Санкт-Петербурга, отделение пластической хирургии
«Витафон» был также применен на таких эстетически важных участках как лицо и получил высокие результаты. Комплексная физиотерапевтическая программа с использованием аппарата применялась до и после пластических операций в Покровской больнице Санкт-Петербурга. Фонирование проводили для санации шва, уменьшения риска развития осложнений, а также подготовки рубцов к коррекции.
Аппарат использовали для коррекции послеоперационных и послеожоговых рубцов у 38 человек. Хороший косметический ближайший (до 6 месяцев) результат был достигнут в 92% случаев; отдаленный – в 94%. Сроки заживления составили от 7 до 10 дней.
Во второй группе применяли терапию поляризованным светом с помощью аппарата «Биоптрон». Хороший косметический результат наблюдался в 75% случаев, заживление проходило около 2 недель. Также были случаи инфекционных осложнений у 4 человек из 22. В группе с применением «Витафона» осложнений не было.
Виброакустический метод применяли для реабилитации после ринопластики и блефаропластики. При коррекции носа фонирование назначали с 14 дня после операции. При этом не наблюдалось обычного увеличения отека лица, а срок восстановления уменьшился. В комплексной терапии после коррекции век «Витафон» применяли со второго дня после операции. Это позволило сократить восстановительный период с 14 дней до 1 недели.
Усиление действия мазей, гелей и других медицинских препаратов

Первое исследование в этой области проводилось на лабораторных животных. Виброакустический метод в сочетании с лекарственным веществом на Na-КМЦ основе сокращал время заживления на 9% к 14 суткам и 7,5% к 21 суткам по сравнению с использованием только мазей. Рана быстрее очищалась (микробное загрязнение уменьшилось в 30 раз к 14 дню), отек купировался, поверхность затягивалась к 21 дню наблюдений. Ход и результаты исследования отражены в диссертации кандидата медицинских наук В. И. Бирюкова.
В ожоговом отделении ДГБ №1 Санкт-Петербурга «Витафон» также используется для усиления действия мазей. Метод получил название виброфорез. Впервые процедура была опробована на 50 больных с разной степенью повреждения тканей. Фонирование области ожога с препаратом «Контрактубекс» проводилось до 3 раз в день по 10-15 минут. У всех детей наблюдалось ускорение образования рубцов, отсутствие зуда. Вид рубца также улучшился по сравнению с теми случаями, когда «Витафон» не применялся: уменьшилась высота по отношению к здоровой коже, увеличилась эластичность, что важно при хирургической коррекции. Благоприятные косметические результаты способствуют легкой социальной адаптации детей, помогают избежать психологического дискомфорта ребенка среди сверстников.
Виброакустическая терапия в комплексе с использованием препарата «Контрактубекс» также применялась для лечения детей с врожденными расщелинами верхней губы и неба. Для решения этой проблемы проводится несколько операций, требующих опыта и высокой квалификации специалистов. Необходимо восстановить анатомическую структуру неба для нормализации функции речи и способности принимать пищу. Лечение начинают с рождения и продолжают до окончательного формирования проблемного участка в 14-16 лет. Таким детям фонирование проводили для ускорения восстановления тканей и заживления швов, уменьшения отека и боли. Сеансы длились 10-15 минут в течение 4 дней после операции, затем в течение 5 дней после снятия швов. Курсы повторяли через неделю, месяц и полгода. При регулярном фонировании у детей наблюдалось сокращение длительности заживления швов, снижение болевого синдрома, предотвращение грубого рубцевания, а также улучшение способности принимать пищу.
Результаты применения виброакустического метода
Опыт использования аппарата «Витафон» показал, что фонирование области раны позволяет:
-
Ускорить процесс заживления травмы;
- Избежать развития осложнений: нагноение, незаживающая рана, трофические язвы;
- Снять зуд и отек под повязками;
- Избежать появления шрама;
- Повысить проницаемость и эффективность мазей, которые способствуют выводу гноя;
- Восполнить местный дефицит мышечной микровибрации в результате обездвиженности конечностей или всего тела;
- Если рана сопровождается внутренним ушибом – сократить время его заживления.
Благодаря применению «Витафона» реабилитация проходит значительно быстрее даже при серьезных послеоперационных ранах. Уменьшение или полное исчезновение отека и боли у большинства пациентов наблюдаются после 4-5 процедур. При лечении не возникают побочные негативные реакции и осложнения. Практически все больные хорошо переносят процедуры.
Как фонирование воздействует на травмы
Виброакустическая терапия – эффективное средство насыщения организма необходимым для выздоровления ресурсом в домашних условиях. Аппарат «Витафон» состоит из электронного блока управления и присоединенных к нему виброакустических преобразователей – виброфонов. Рекомендации по использованию аппарата изложены в «Руководстве по эксплуатации, инструкции по применению» и «Методиках фонирования».
К фонированию раны можно приступать после ее очищения и обработки антисептиком. Виброфоны устанавливаются по краям раны на неповрежденные ткани вплотную друг к другу поверх стерильной повязки.
В случаях с переломами – только после получения медицинской помощи. При наличии гипса, ортеза – виброфоны устанавливают непосредственно на тело, выше, ниже краев гипса, ортеза.
При обширной области травмы или ее множественности необходимо также фонирование почек и печени. Это помогает улучшить обменные процессы во всех органах, кровоснабжение поврежденных тканей и лимфоток, а также активирует иммунную систему и ускоряет процесс регенерации.
В процессе фонирования пациент чувствует легкую вибрацию и приятное тепло. Иногда в первые процедуры усиливаются болевые ощущения. Это адекватная реакция организма на внутренние нарушения. В этом случае можно уменьшить время воздействия на проблемный участок. Наибольший эффект от фонирования будет достигнут при регулярном проведении процедур согласно инструкции. Чем больше сеансов в день, тем быстрее заживут раны. Продолжительность курса – до полного восстановления травмированной области.
О том, как выбрать аппарат, который лучше подойдет именно Вам, можно узнать на странице: «Как выбрать аппарат?».
Подробнее об аппаратах и их стоимости
ВНИМАНИЕ! Информация в статье изложена упрощенно для широкого круга читателей, не обладающих медицинским образованием. Если Вы хотите получить более подробные разъяснения, пишите нам на info@immunitet.org.
Если у Вас возникли вопросы
оставьте заявку на обратный звонок
и мы обязательно перезвоним Вам!
Список использованной литературы:
- Протокол медицинских испытаний опытного образца аппарата виброакустического»АИР» (Витафон). Московский медицинский стоматологический институт им. Н.А. Семашко, 1994 г.
- Протокол медицинских испытаний опытных образцов виброакустических аппаратов»АИР» и «ПКВ-ИI» (Витафон) от 10.05.1994. Первый Московский государственный медицинский университет им. И.М. Сеченова
- Влияние аппарата «Витафон» на местные иммунологические реакции. Г. Ю. Старцева, Е. Ю. Стрельникова, А. П. Ремезов (Санкт-Петербург)/ Виброакустика в медицине. Материалы I Всероссийской научно-практической конференции. СПб.: Вита Нова, 2000. ISBN 5-93898-002-Х.
- Виброфорез препарата «Контратубекс» при лечении послеожоговых гипертрофических рубцов у детей. А. Г. Баиндурашвили, К. А. Афоничев, Е. В. Цветаев, М. А. Бразоль, О. Э. Ефремова (Санкт-Петербург)/ Виброакустика в медицине. Материалы I Всероссийской научно-практической конференции. СПб.: Вита Нова, 2000. ISBN 5-93898-002-Х.
- Виброакустическая терапия у детей с врожденными расщелинами верхней губы и нёба. Ю. В. Степанова, М. С. Цыплакова (г. Санкт-Петербург, Государственный медицинский институт им. академика И. П. Павлова)/ Сборник докладов по виброакустической терапии. – Санкт-Петербург, Вита Нова, 2003 г. ISBN 5-93898-032-1.
- Опыт применения экстренного виброакустического воздействия при реимплантации мягких тканей. А. Г. Баиндурашвили, М. А. Бразоль, А. Б. Макеев.(г. Санкт-Петербург, Медицинская академия последипломного образования/ Сборник докладов по виброакустической терапии. – Санкт-Петербург, Вита Нова, 2003 г. ISBN 5-93898-032-1.
- Виброакустический метод в комплексном лечении рубцов. М. А. Волох, О. Г. Хурцилава (г. Санкт-Петербург)/ Сборник докладов по виброакустической терапии. – Санкт-Петербург, Вита Нова, 2003 г. ISBN 5-93898-032-1.
- Влияние виброакустической терапии на местные иммунные реакции. А. П. Ремезов, Г. Ю.Старцева(г. Санкт-Петербург, Медицинская академия последипломного образования)/ Сборник докладов по виброакустической терапии. – Санкт-Петербург, Вита Нова, 2003 г. ISBN 5-93898-032-1.
- Экспериментальное обоснование применения новых многокомпонентных мазей эритромицина эстолата и виброакустического воздействия в лечении гнойных ран. Диссертация кандидата медицинских наук Бирюкова В. И., Курск, 2005 г.
«Витафон» также показал свою эффективность в других регенеративных процессах, таких как сращивании переломов, лечении ожогов
- Виброакустический метод при лечении ожогового шока у детей. В. В. Долгих, С. Ю. Волченко (Херсон)/ Виброакустика в медицине. Материалы I Всероссийской научно-практической конференции. СПб.: Вита Нова, 2000. ISBN 5-93898-002-Х.
- Виброакустический аппарат «Витафон» в комплексном лечении балетной травмы. А. Г. Мещерин.(Санкт-Петербург)/ Виброакустика в медицине. Материалы I Всероссийской научно-практической конференции. СПб.: Вита Нова, 2000. ISBN 5-93898-002-Х.
- Виброакустическое воздействие при лечении послеоперационных парезов кишечника. В. В. Тоидзе (Санкт-Петербург)/ Виброакустика в медицине. Материалы I Всероссийской научно-практической конференции. СПб.: Вита Нова, 2000. ISBN 5-93898-002-Х.
- Заключительный отчет «Применение виброакустического воздействия в программе лечения ожогового шока у детей». Херсонская областная клиническая больница. 28.03.2001.
- Виброакустическая терапия при переломе челюстей. Потего Н.К. Московский государственный медико-стоматологический университет. Труды V Всероссийского съезда физиотерапевтов и курортологов и Российского научного форума «Физические факторы и здоровье человека», 2002, Страницы 287-288.
- Применение аппарата «Витафон» в комплексном лечении патологии тазобедренного сустава у детей. А. И. Краснов (г. Санкт-Петербург, Научно-исследовательский детский ортопедический институт им. Г. И. Турнера)/ Сборник докладов по виброакустической терапии. – Санкт-Петербург, Вита Нова, 2003 г. ISBN 5-93898-032-1
- Применение аппарата «Витафон» в практике детского ожогового центра. А. Г. Баиндурашвили, К. А. Афоничев, Е. В. Цветаев (г. Санкт-Петербург, Детская городская больница № 1, Научно-исследовательский детский ортопедический институт им. Г. И. Турнера)/ Сборник докладов по виброакустической терапии. – Санкт-Петербург, Вита Нова, 2003 г. ISBN 5-93898-032-1.
- Применение виброакустического воздействия аппаратом «Витафон» при лечении переломов костей кисти рук. Родоманова Л. А., д.м.н., Наконечный Д. Г./ Труды четвертой международной конференции «Виброакустика в медицине» — СПб.: Вита Нова, 2007. ISBN 978- 5-93898-139-3.
- Применение виброакустического воздействия при лечении больных с переломами трубчатых костей кисти (экспериментально-клиническое исследование). Диссертация кандидата медицинских наук Наконечного Д.Г., 2009 г.
- Экспериментальное обоснование применения виброакустического воздействия при лечении переломов трубчатых костей. Д.Г. Наконечный, Г.И. Нетылько, М.Ю. Зайцева. ФГУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена Росмедтехнологий», Санкт-Петербург. Научно-практический журнал «Травматология и ортопедия России», 4(54)-2009
- Применение виброакустического воздействия в комплексном лечении переломов трубчатых костей кисти у детей в амбулаторных условиях (клинико-экспериментальное исследование). Диссертация кандидата медицинских наук Хатем Саад Абделазиз Маслох, ГОУДПО «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию», Санкт-Петербург.
Дата публикации: 21.07.2020
Дата обновления: 19.10.2021
Содержание:
-
Рубцевание
-
Виды заживления ран
-
Стадии заживления
-
Лечение ран
-
Как ускорить заживление
-
Чем мазать
-
Что делать, если рана не заживает
Заживлением ран называют процесс восстановления целостности кожи или иной ткани после повреждения. Кожа образует защитный барьер, который защищает организм от воздействия окружающей среды. При разрушении этого барьера в организме запускаются механизмы, направленные на его скорейшее восстановление.
Механизм заживления ран один и тот же, будь это незначительный порез, ссадина, или операционная рана.
Рубцевание
Заживление гранулирующей раны происходит посредством рубцевания и эпителизации. На заключительном этапе заживления среди клеток гранулирующей ткани появляются коллагеновые волокна, количество гранулятов уменьшается, а волокон увеличивается. В конечном итоге волокнистая субстанция переходит в соединительную ткань и образует рубец.
При заживлении ран первичным натяжением образуется нежная рубцовая ткань, которая имеет тенденцию к рассасыванию.
В случае заживления вторичным натяжением образуется грубый рубец, избавиться от которого будет непросто.
Виды заживления ран
Согласно классификации И. В. Давыдковского, различают следующие виды заживления ран:
-
закрытие дефекта эпителиального покрова, которое происходит при повреждении верхнего эпителиального слоя;
-
заживление под струпом, или заживление без рубца. Наблюдается на слизистых оболочках в случае незначительных дефектов.
-
заживление первичным натяжением, или заживление без нагноения. Характерно для ран с повреждениями кожи и ткани под ними.
-
заживление вторичным натяжением, или заживление через нагноение и гранулирование. Происходит при обширных ранениях, сопровождающихся попаданием в рану посторонних предметов, омертвением тканей, микробов и инфекций.
Стадии заживления
Фаза воспаления начинается сразу после ранения и в неосложненном состоянии продолжается в течение 4–5 суток. На стадии гемостаза тромбоциты прикрепляются в местах повреждения и вызывают химическую реакцию, приводящую к активизации фибрина, который образует сетку матрикса и связывает тромбоциты друг с другом. Так образуются тромбы, закупоривающие поврежденные кровеносные сосуды и останавливающие кровотечение.
На этапе пролиферации и регенерации происходит процесс ангиогенеза, осаждение коллагена, формирование грануляционной ткани (молодой соединительной ткани, образующейся в местах дефектов). Этап регенерации может продолжаться 2–4 недели в зависимости от размеров дефекта.
Заключительный этап — образование эпителия. В зависимости от серьезности ранения процесс может продолжаться от нескольких недель до года и более.
Лечение ран
Выбор метода лечения ран во многом зависит от их типа (инфицированные или некротические, влажные экссудирующие или фиброзные гранулирующие, трофические язвы или пролежни). Оптимальное решение для лечения ран каждого типа может подобрать только врач.
Кроме того, на каждой стадии заживления раны необходимо применять свое средство: способствующее отводу экссудата, образованию грануляционной ткани, ускорению эпителизации и т. д.
При лечении ран нужно помнить, что рана затягивается не сама по себе, а благодаря ресурсам организма, направленным на ее заживление. В этом процессе участвуют иммунная, эндокринная, кровеносная системы. Квалифицированный врач вместе с лечением непосредственно раны обязательно назначит витаминный комплекс для поддержания организма.
Как ускорить заживление
Скорость заживления ран неодинакова. Она зависит от характера ранения и индивидуальных особенностей пациента, такие как возраст, питание, принимаемые лекарства.
Для ускорения заживления необходимо на каждом этапе обеспечить оптимальные условия для регенерации тканей. С этой ролью справляются лечебные повязки, предназначенные для каждого этапа заживления.
Положительное действие дает метод гидротерапии. Суть его состоит в последовательном применении двух повязок HydroClean и HydroTac. С помощью первой рану очищают, а затем накладывают вторую, создающую оптимальные условия для грануляции и эпителизации.
Чем мазать
Сразу оговоримся, что, если рана глубокая, кровотечение не останавливается, началось воспаление, повреждение нанесено ржавым предметом или возникло из-за укуса животного, а особенно если ранен маленький ребенок, заниматься самолечением нельзя, а следует как можно быстрее обратиться за квалифицированной медицинской помощью.
Если речь идет об обычной ссадине или небольшом порезе, можно применить современные средства, например мазевые повязки.
Что делать, если рана не заживает
Незаживающими или хроническими называют раны, которые не дают адекватного отклика на терапию, несмотря на продолжительное лечение. Такие раны обычно вызваны не внешними факторами, а причинами, скрывающимися внутри организма, приводящими к нарушению обменных процессов и, как следствие, к нарушению процесса заживления ран. К этой категории относятся трофические язвы, пролежни, диабетические язвы стопы. Перед применением каких-либо повязок обратитесь к врачу: терапию и лечение ран вам может назначить только врач!
Для лечения хронических ран компания HARTMANN разработала систему из двух повязок — HydroClean Plus и HydroTac.
Очищающая повязка HydroClean Plus может использоваться на всех этапах заживления раны, эффективно удаляя с раневой поверхности некротизированные ткани и болезнетворных бактерий. Они попадаются в абсорбирующий слой и погибают под действием антисептика. Повязка HydroTac обладает впитывающим и увлажняющим свойствами, а также защищает рану от вторичного заражения.
С помощью системы гидротерапии многим пациентам удалось существенно облегчить страдания и повысить качество своей жизни.
УСЛОВИЯ
- Рана должна быть чистой, не содержать посторонних включений, грязи, частиц, нежизнеспособных тканей;
- Рана не должна быть инфицирована;
- Рана не должна оставаться открытой и контактировать с окружающей средой;
- Заживление должно происходить в умеренно влажной среде.
А теперь по порядку:
Состояние раны. Она не должна содержать посторонних частиц, грязи, нежизнеспособных тканей. От попавшей грязи, свернувшейся крови и гноя необходимо избавиться, то есть рану необходимо обработать и промыть. Подойдет перекись водорода, физиологический раствор, в крайнем случае – просто чистая вода. Если рана хроническая, плохо заживающая с сухим, плохо отделяемым дном (струпом), необходимо применить специальный гель (Fibrogel Ag или Intrasite gel) в сочетании со вторичной впитывающей повязкой (Allevyn Adhesive, Non Adhesive), либо сочетании с дышащей пленочной повязкой (Opsite FlexiFix, Opsite Flexigrid). Однако, при наличии глубокой хронической раны мы рекомендуем, в первую очередь, обратиться за помощью к специалистам.
Наличие инфекции. Наличие инфекционного процесса в ране негативно сказывается на процессе заживления. Если не принять меры, рана может перейти в хроническую, в результате чего процесс заживления может затянуться на длительный период. Давно доказано, что серебро обладает выраженным антибактериальным действием, благодаря чему, применение серебросодержащих повязок в значительной степени помогает заблокировать рост бактерий и развитие инфекции в ране. При наличии инфекционного процесса необходимо применять повязку с нанокристаллами серебра (Acticoat или Acticoat 7), для профилактики инфекции можно использовать Neofix Fibrotul Ag. Соответствующие повязки здесь.
Закрытие раны. Рану необходимо защищать от воздействия внешней среды и инфицирования. Если рана небольшая, ссадина или царапина, достаточно обработать ее специальным пленочным спреем (Opsite Spray) либо закрыть ее дышащей пленочной повязкой (Opsite FlexiFix, Opsite Flexigrid). Повязка для ран средней величины и глубины должно быть стерильным, не пропускающим влагу и микроорганизмы извне, а также способствовать впитыванию экссудата и отведению излишней влаги (Neofix Post, Opsite Post Op, Opsite Post Op Visible).
Влажная среда. Раньше считалось, что для быстрого заживления раны, она должна быть максимально сухой, однако современный опыт показывает, что для успешного и быстрого заживления раны в ней должна поддерживаться умеренно влажная среда. Во влажной среде наиболее активны ферменты, факторы роста и более активен рост и размножение клеток, однако излишнюю влагу необходимо выводить. Оптимальная влажность в ране поддерживается дышащими пластырями (Neofix Post, Opsite Post Op, Opsite Post Op Visible), когда экссудата немного, или губчатыми повязками, когда выделения обильны (Allevyn Adhesive, Non Adhesive).
ЧТО ДЕЛАТЬ?
- Очистить рану — промыть перекисью водорода, она поможет удалить из раны мелкие инородные предметы, частички грязи, нежизнеспособные ткани, сгустки крови. Если нет перекиси водорода, то можно просто промыть рану водой или физраствором;
- Обработать края раны. В данном случае подойдет йод, либо раствор бриллиантовой зелени (зелёнка). Для профилактики инфицирования раны можно применить серебросодержащую повязку Neofix Fibrotul Ag, зафиксировав ее на ране повязкой пластырного, либо пленочного типа (Opsite FlexiFix, Opsite Flexigrid);
- Также, можно просто закрыть рану, после ее обработки, не прилипающей, дышащей, обеспечивающей влажную среду повязкой. Или пластырем с такими же свойствами. В данном случае подойдет любая пластырная повязка на нетканной или пленочной основе (Neofix Post, Opsite Post Op).
Оценить рану. Большие, глубокие, укушенные, скальпированные, рваные раны и раны с сильным кровотечением нуждаются в квалифицированной медицинской помощи, заниматься самолечением в данном случае опасно.
Если рана небольшая, то необходимо произвести следующие действия:
СВЕДЕНИЕ КРАЕВ РАНЫ
Для дополнительного скрепления краев ушитой раны, а также для сведения краев резанной раны, после ее обработки, можно воспользоваться пластырными полосками LEUKOSTRIP. Они надежно фиксируют края раны, пропускают воздух, при этом отводят избыточную влагу.
ПОВЕРХНОСТНЫЕ РАНЫ, ОБШИРНЫЕ ССАДИНЫ
Для обеспечения заживления поверхностной раны, в качестве первичного покрытия раны, используются не прилипающие сетчатые повязки, содержащие в своем составе парафин (Jelonet). Если существует риск инфицирования раны, а также для профилактики инфекционных осложнений, можно применить, в качестве первичного покрытия раны, сетчатую повязку, содержащую в своем составе мягкий парафин и антисептик (Bactigras). Для удаления излишков жидкости (экссудата), поверх сетчатой повязки накладывается абсорбирующий вторичный слой – губчатая повязка (Allevyn Adhesive, Allevyn Non Adhesive). Фиксацию можно осуществить с помощью пленочной дышащей повязки (Opsite Flexifix, Opsite Flexigrid).
РАНЫ НА ЛИЦЕ
Раны на лице требуют особого подхода, в виду того, что заживление раны должно привести к минимальному косметическому дефекту. Для дополнительного сведения краев раны если рана ушитая, либо как первичную повязку, можно использовать специальные пластырные полоски – стрипы (Leukostrip). В ассортименте ведущих производителей пластырей есть большое количество моделируемых повязок (режутся под размер), с помощью которых можно аккуратно закрыть рану. Если после заживления образовался рубец, можно воспользоваться специальной силиконовой повязкой, которая создана для уменьшения и устранения рубцов и шрамов (Cica-Care). Купить силиконовый пластырь Cica-Care можно здесь.
ПОСЛЕОПЕРАЦИОННЫЕ РАНЫ
Послеоперационные раны рекомендуем закрывать специализированными повязками. Структура повязки обеспечивает благоприятную среду для заживления и ее безболезненную смену при перевязке. Благодаря внутреннему слою, повязка надежно фиксируется на коже, однако в последующем, она легко и безболезненно удаляется. Средний, впитывающий слой, состоящий из вискозы или вспененного полиуретана, обеспечивает быстрое и надежное удаление экссудата. Внешний пленочный или нетканный слой обеспечивает быстрое и постоянное испарение избыточной влаги. Среди повязок на нетканной основе рекомендуем применение Neofix Post и Primapore. Среди повязок на пленочной основе себя отлично зарекомендовали Opsite Post Op и Opsite Post Op Visible.
ГНОЙНЫЕ РАНЫ
Наличие гноя в ране говорит о том, что начался инфекционный процесс. Лечение гнойных ран, особенно обширных и глубоких, требует квалифицированной медицинской помощи и комплексного подхода. Для такого случая, мы можем порекомендовать следующие повязки: — Для очистки раны с сухим, плохо отделяемым дном (струпом), либо при наличии плотной фибриновой пленки на дне раны, очень хорошо зарекомендовал себя гидрогель (Intrasite Gel). Его необходимо нанести на поверхность раны, после чего сверху закрыть вторичной пленочной, либо губчатой повязкой. Через 48 часов рану требуется промыть и очистить. — Для лечения гнойных ран отлично зарекомендовали себя повязки с нанокристаллами серебра (Acticoat и Acticoat 7). Серебро, выступающее в роли антисептика, высвобождается постепенно, обеспечивая длительный и постоянный эффект. Повязку Acticoat можно оставлять на ране до 3-х суток, Acticoat 7 до семи суток. Данные повязки являются первичными, после наложения на рану, их необходимо закрыть вторичной впитывающей повязкой. Перед применением серебросодержащие повязки необходимо смочить дистиллированной водой либо водой для инъекций.
Перейти в КАТАЛОГ ПОВЯЗОК
- ИНВИТРО
- Библиотека
- Симптомы
- Длительное заживление…
Длительное заживление раны
Длительное заживление раны: причины, диагностика и способы лечения
Определение
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).
Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.
Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
Заболевания, приводящие к длительному заживлению ран:
- Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) — одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы — профилактика увеличения раневой поверхности и ее инфицирования.
- Атеросклероз артерий приводит к закрытию просвета сосудов и снижению притока кислорода к тканям. При атеросклерозе нарушаются процессы обмена белков и жиров в организме, происходит повреждение сосудистой стенки с накоплением в ее слоях клеток, наполненных белково-холестериновыми комплексами. В дальнейшем поврежденный сосуд прорастает соединительной тканью. Артерии становятся жесткими, ригидными. Возникают условия для образования тромбов (сгустков крови) в просвете сосудов, что нарушает питание тканей и ведет к длительному процессу заживления ран.
- Сахарный диабет – эндокринное заболевание, характеризующееся нарушением баланса доставки глюкозы и ее использования в организме. При высоком уровне глюкозы крови происходит повреждение сосудистой стенки и сбой работы многих систем.
При сахарном диабете долго заживают любые раны, даже самые маленькие.
Опаснее всего раны, расположенные в области стопы. Такие раны часто появляются в результате случайных мелких травм. Хронические или незаживающие раны при сахарном диабете характеризуются нарушением нарастания эпителия (верхнего слоя кожи) и длительным воспалением.
- Хроническая сердечная недостаточность возникает при разных заболеваниях сердца, может развиваться незаметно в течение многих лет. Постепенно ухудшается работа сердца, появляются отеки и потребность в увеличении концентрации кислорода в крови, затем – одышка, учащенное сердцебиение.
Происходит замедление кровотока и снижение притока кислорода и питательных веществ к тканям.
Отеки также замедляют процесс регенерации тканей.
- Анемия – это уменьшение количества красных кровяных клеток (эритроцитов) и гемоглобина в крови. Заболевание характеризуется кислородным «голоданием» тканей.
- Онкологические заболевания – еще одна причина длительного заживления раны. Опухоль растет и забирает на себя часть циркулирующей крови со всеми питательными элементами и кислородом. Также при опухолях часто присутствует интоксикационный синдром, влияющий на все процессы в организме, в том числе и на процесс регенерации тканей. В настоящее время при лечении онкологических заболеваний широко используют химио- и лучевую терапию. У обоих методов в качестве побочного эффекта отмечаются длительно незаживающие раны.
- Хронические заболевания легких сопровождаются нарушением газообмена в них. В результате этого патологического процесса ухудшается насыщение кислородом гемоглобина, уменьшается транспорт кислорода к тканям, что замедляет заживление ран.
- Из-за иммунных проблем очень плохо заживают раны у больных ВИЧ.
К каким врачам обращаться при длительном заживлении ран
Долгое заживление ран вынуждает пациента обратиться за медицинской помощью. В первую очередь, требуется консультация хирурга. При наличии хронических заболеваний может понадобиться консультация
врача-терапевта
,
эндокринолога
, гематолога,
пульмонолога
,
кардиолога
,
онколога
.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивн�…
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразова�…
Альфа-Амилаза (Диастаза, Alpha-Amylase)
Синонимы: Диастаза; Сывороточная амилаза; Амилаза сыворотки. α-Amylase; AMY; AML; Diastase; 1;4-?-D-glucanohydralase; Serum amylase; Blood amylase.
Краткая характеристика определяемого в�…
Что делать при длительном заживлении ран
- Обратиться к специалисту — самостоятельное лечение может привести к необратимым последствиям, вплоть до потери конечности или развития сепсиса.
- Обеспечить полноценную диету с достаточным количеством основных питательных веществ и микроэлементов, учитывая наличие сопутствующих заболеваний, например сахарного диабета.
- Ограничить прием алкоголя и курение. Обе вредные привычки вызывают спазм сосудов, нарушая кровообращение в области раны.
- При отсутствии противопоказаний выполнять умеренные физические нагрузки для нормализации кровообращения.
Лечение при длительном заживлении ран
Самостоятельные попытки лечения долго незаживающих ран во многих случаях безуспешны и способны ухудшить прогноз заболевания.
При появлении признаков воспаления: боли, отека, покраснения и подъема температуры окружающих тканей, истечения гноя и крови необходимо обратиться за медицинской помощью.
Врач после осмотра проведет хирургическую обработку раны, даст рекомендации по выполнению перевязок. По назначению врача можно использовать специальные заживляющие повязки, применять антибактериальные и регенерирующие мази. В ряде случаев назначают курс лечения плазмой крови, обогащенной тромбоцитами (из тромбоцитов высвобождаются факторы роста, способствующие заживлению раны). В сложных случаях хирург может порекомендовать аутодермопластику – операцию по пересадке собственного кожного лоскута в область раны.
Источники:
- Петров С.В. Общая хирургия: учебник. 4-е изд., перераб. и доп. – М. ГЭОТАР-Медиа, 2014. 832 с.
- Просянникова Н.В., Липова Н.Е., Покровский К.А., Тарасенко Г.Н. Современные методы лечения длительно незаживающих ран кожи. Российский журнал кожных и венерических болезней. № 6, 2012. С. 47–51.
- Клинические рекомендации «Варикозное расширение вен нижних конечностей». Разраб.: Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9107
16 Января
-
8379
11 Января
-
8115
10 Января
Похожие статьи
Ожирение
По статистике ВОЗ больше 30% населения планеты страдает от ожирения, по распространенности это состояние можно считать даже эпидемией. Устоявшимся определением ожирения считают излишнее накопление жира, которое увеличивает массу тела больше чем на 20% относительно идеальной массы, которая соответствует возрасту и полу.
Мушки перед глазами
Мелькание мушек перед глазами: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Замирание сердца
Замирание сердца: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лечение хронических ран ставило в тупик врачей с древних времен. Свои пути в решении данной проблемы искали медики Древнего Египта, Китая, Индии, Греции, средневековой Европы; не утратила она своей актуальности и в наши дни. Каждому специалисту известно, что лечение хронических ран – подчас сизифов труд. Данная работа посвящена обзору проблематики хронических ран и современных методов воздействия на хронический раневой процесс.
Патофизиология раневого процесса
Репаративный процесс включает механизмы гемостаза, воспаления, пролиферации, ремоделирования и их регуляцию с участием цитокинов. Заживление раны представляет собой единый активный динамический процесс, который начинается с момента повреждения и заканчивается восстановлением целостности ткани. При этом восстановительные процессы хотя и имеют строгую последовательность, могут протекать одновременно и обычно накладываются по времени один на другой [1–4]. Особенно это выражено при хронических ранах (рис. 1).
В процесс заживления последовательно включаются различные механизмы, однако имеются значительные различия во вкладе каждого механизма в зависимости от типа раны. Понимание механизмов восстановления целостности ткани, содействие им и поддержание оптимальной раневой среды позволяет клиницисту более эффективно проводить лечение ран.
Фаза воспаления начинается немедленно после повреждения ткани. Характеризуется типичными сосудистыми реакциями в краях раны: вазоконстрикцией, которая сменяется через 10–15 мин. вазодилатацией, выходом форменных элементов крови в зону повреждения, выпадением фибрина и инфильтрацией окружающих тканей с отграничением зоны повреждения. Сразу же в рану начинают перемещаться лейкоциты. В первые 24 ч в ране преобладают полиморфонуклеарные лейкоциты, а в течение последующих нескольких дней активируются клетки фагоцитоза. В отсутствие значительного бактериального загрязнения макрофаги быстро замещают полиморфонуклеарные лейкоциты как доминирующий тип клетки в этой фазе. Лимфоциты также появляются в ранах в небольшом числе в течение фазы воспаления. Но их роль более значительна при хроническом воспалении.
При нормальном заживлении процесс очищения раны обычно продолжается несколько дней, но при обильном загрязнении или хроническом течении он значительно удлиняется. Даже небольшое количество поврежденных, некротических, ишемизированных или инфицированных тканей ведет к постоянному и чрезмерному ответу активированных лейкоцитов. Субстраты, выделяемые ими, продолжают разрушать внеклеточную матрицу, поддерживают воспаление и задерживают заживление.
В фазе воспаления основные задачи лечения: борьба с инфекцией, адекватное дренирование, ускорение процесса очищения раны, уменьшение системных проявлений воспалительной реакции [4].
Макрофаги играют ведущую роль в воспалительной фазе заживления. Их роль не ограничена фагоцитозом. Они наряду с тромбоцитами являются источником более чем 30 различных цитокинов, которые регулируют большинство последующих процессов заживления раны. При дегрануляции тромбоцитов высвобождаются факторы роста, которые улучшают заживление ран посредством аутокринного и паракринного механизмов. К ним относятся: тромбоцитарный фактор роста (platelet derived growth factor (PDGF)), тромбоцитарный фактор ангиогенеза (platelet derived angiogenesis factor (PDAF)), трансформирующий фактор роста β (transforming growth factor–β (TGFβ)), инсулиноподобный фактор роста (insulin–like growth factor (IGF)), тромбоцитарный фактор роста эндотелиальных клеток (platelet derived endothelial cell growth factor (PD–ECGF)), эпидермальный фактор роста (epidermal growth factor (EGF)), фактор роста фибробластов (fibroblast growth factor (FGF)), тромбоспондин и остеонектин. Эти факторы стимулируют продукцию внеклеточного матрикса, быстрое увеличение числа фибробластов и ангиогенез [5].
Процессы регенерации начинаются с формирования фибриновой матрицы и фибронектина. Уже в первые 10 ч с момента повреждения начинается синтез коллагена, который становится основной структурой в матрице ран и в дальнейшем придает прочность образующемуся рубцу. Образование коллагена достигает максимума к 5–7–му дню, а затем постепенно снижается. К 3–му дню появляются фибробласты и становятся доминирующим типом клеток в эту фазу. Цитокины, выделенные макрофагами, одновременно стимулируют пролиферацию сосудов. Разрастание капилляров внутри ткани обеспечивает фибробласты кислородом и питательными веществами, обеспечивает быстрый рост клеток и поддерживает производство постоянной матрицы раны. Постепенно уменьшаются экссудация и отек, грануляционная ткань со дна раны заполняет весь дефект. Грануляционная ткань содержит много новообразованных сосудов и практически не иннервирована. При нормальном течении раневого процесса поверхность гранулирующих ран яркая, «сочная», при перевязках отмечаются высокая контактная кровоточивость и незначительная болезненность.
Фаза пролиферации в среднем продолжается 2–4 нед. Ее продолжительность зависит от величины раневого дефекта и морфологии поврежденных тканей. В этой фазе заживления основные задачи лечения – продолжение борьбы с инфекцией, защита грануляционной ткани и стимуляция процессов репарации [4].
Фаза эпителизации и ремоделирования. Накопление коллагена в пределах раны достигает максимума в течение 2–3 нед. после повреждения. При нормальном течении раневого процесса уменьшаются капиллярная плотность и число фибробластов. Рана теряет розовый цвет и становится прогрессивно бледной. Коллаген подвергается постоянному ремоделированию. Сразу после формирования рубца начинается его перестройка – происходят образование эластических волокон и развитие новой фиброзной сети, а содержание воды в рубцовой ткани снижается.
Эпителизация раны начинается одновременно с образованием грануляционной ткани. Данный процесс регулируется действием эпидермального хейлона – контактного ингибитора пролиферации. Эпидермис является барьером, защищающим от потери воды, позволяя другим клеткам тела жить в жидкой окружающей среде, а также барьером для бактерий. Вновь развившиеся эпителиальные клетки непрочно присоединены к дерме, легко повреждаются при перевязке и требуют защиты, а полная эпителизация наступает в течение 7–10 дней [2,4].
Бактерии, белковый экссудат из капилляров и некротические ткани значительно задерживают эпителизацию. Отсроченная эпителизация приводит к более глубокому и длительному воспалительному процессу и тем самым способствует формированию грубого или гипертрофического рубца. Эпителизация – процесс миграции кератоцитов, который происходит от краев раны со скоростью 1–2 мм в сутки. Хронические раны быстрее, чем 1 см в месяц, эпителизируются редко, т.е. язва голени диаметром 2 см требует для заживления около 2 мес.
В фазе эпитализации и реорганизации рубца основные задачи лечения – ускорение роста эпителия и защита раны от повреждений.
Заключительная фаза заживления раны в зависимости от морфологии тканей продолжается от нескольких недель до года. Формирующиеся рубцы никогда не достигают степени прочности нормальной ткани. Их прочность повышается в течение 6 мес. и более и в конце концов достигает 70% прочности нормальной кожи.
Описанное течение раневого процесса характерно для ран, явившихся результатом одномоментного внешнего воздействия повреждающего фактора. При длительном или постоянном неблагоприятном воздействии раневой процесс приобретает хроническое течение. Обычно таково течение синдрома диабетической стопы (СДС), пролежней, венозных трофических язв голени и ишемических язв. Для подобных патологических состояний характерно наличие признаков сразу всех 3 фаз раневого процесса. Дно хронической раны одновременно покрыто фибрином и грануляциями, возможно наличие участков некроза и гнойного отделяемого; грануляции обычно вялые и бледные, края раны и ткани вокруг уплотнены; часто имеет место краевая эпителизация.
Патофизиология хронических ран сложна и разнообразна, но все они имеют одну общую особенность – длительно протекающее воспаление, которое приводит к обширному повреждению ткани и препятствует заживлению.
Определение понятия
«хроническая рана»
Единого определения понятия «хроническая рана» до сих пор не существует. Можно встретить термины «длительно не заживающая рана», «проблемная» или «сложная» рана, «трофическая язва» (различного генеза). Одни только трофические язвы нижних конечностей по этиологическому фактору могут быть венозными, артериальными, на фоне диабетической нейропатии и ангиопатии, гипертоническими (синдром Марторелла), при системных заболеваниях (болезни крови, обмена веществ, коллагенозы, васкулиты – например, ливедо–васкулит), нейротрофическими, рубцово–трофическими, фагеденическими (прогрессирующая эпифасциальная гангрена); застойными (на фоне НК), пиогенными, специфическими и инфекционными, малигнизированными (новообразования кожи), при токсическом эпидермальном некролизе Лайелла, при врожденных пороках развития сосудистой системы – ангиодисплазиях, лучевыми, артифициальными, развившимися вследствие воздействия физических факторов [6].
Единого временного критерия определения хронической раны также нет. Одни авторы хронической считают рану, существующую более 4 нед. без признаков активного заживления; исключение составляют обширные раневые дефекты с признаками активной репарации [7].
Другие авторы считают хронической рану, незаживающую при адекватном лечении в течение 6 нед. [8,9]. Так, в 1983 г. группа шотландских исследователей под руководством J. Dale дала определение хронической трофической язвы нижней конечности как «…открытой раны на голени или стопе, не заживающей более 6 недель».
Есть мнение, что хронической следует считать рану, не заживающую в течение 8 нед. [2,10].
Согласно определению специального заседания Европейского общества репарации тканей (Сardiff, Wales, сентябрь 1996), «хронической следует считать рану, не заживающую в течение периода, который является нормальным для ран подобного типа или локализации». Также существует мнение, что длительно незаживающая рана – это рана, репарация которой нарушена из–за неблагоприятных фоновых состояний [11].
Классификация хронических ран
Практически повсеместно приняты следующие классификации трех основных патологий (хроническая почечная недостаточность (ХВН), хроническая артериальная недостаточность (ХАН), СДС), приводящих на определенной стадии к образованию хронических трофических язв нижних конечностей в подавляющем большинстве случаев, – суммарно более 90% всех трофических язв нижних конечностей:
– классификация хронической венозной недостаточности СЕАР,
– классификация облитерирующих заболеваний периферических артерий по Фонтейну–Покровскому,
– степень выраженности поражения тканей при СДС [Wagner F.W., 1979].
Кроме того, используются классификация диабетических язв Техасского университета и классификация язвенных дефектов у больных с СДС PEDIS (The Consensus of diabetic foot Supplement, Amsterdam, 2003) и др. [3,6].
Дополнительно могут быть использованы классификации, описывающие глубину язвенного дефекта и его площадь. По глубине различают:
– поверхностную язву (эрозию) в пределах дермы (I степень);
– язву, достигающую подкожной клетчатки (II степень);
– язву, пенетрирующую до фасции или субфасциальных структур (мышцы, сухожилия, связки, кости), в полость суставной сумки или сустава (III степень);
по площади:
– малые – площадью до 5 см2;
– средние – от 5 до 20 см2;
– обширные (гигантские) – свыше 50 см2.
Существует общепринятая классификация пролежней:
– I стадия – устойчивое покраснение кожи, не проходящее после прекращения давления; кожные покровы не нарушены;
– II стадия – стойкая гиперемия кожи; отслойка эпидермиса; поверхностное нарушение целостности кожных покровов (в виде потертости, пузыря или плоского кратера);
– III стадия – разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны;
– IV стадия – поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
В 1986 г. D.R. Knighton была предложена классификация хронических ран:
– I стадия – поверхностные раны (поражение эпидермиса и дермы);
– II стадия – глубокие раны (поражение подкожно–жировой клетчатки);
– III стадия – поражение фасций;
– IV стадия – поражение мышц;
– V стадия – поражение сухожилий, связок и костей;
– VI стадия – поражение органов и тканей полостей туловища [12].
В 2004 г. опубликована система оценки хронических ран MEASURE [3,13], включающая в себя ключевые параметры, используемые при оценке и лечении таких ран: М (Measure) – измерение раны (длина, ширина, глубина и площадь), Е (Exudate) – экссудат (количество и качество), A (Appearance) – внешний вид (раневое ложе, тип ткани и количество), S (Suffering) – болевой синдром (характер и интенсивность боли), U (Undermining) – деструкция (наличие или отсутствие), R (Reevaluate) – наблюдение (регулярный контроль всех параметров), Е (Edge) – край (состояние краев раны и окружающей кожи).
Как правило, условиями формирования хронической раны являются повторяющаяся травма (например, нейропатические язвы стоп у больных СД), ишемия, наличие хронической персистирующей местной инфекции, избыточная продукция протеаз в ране и сниженная активность факторов роста [7].
Лечение хронических ран
Лечение хронических ран представляет собой крайне сложную клиническую проблему и требует устранения повреждающих факторов, улучшения регионарного венозного и артериального кровообращения. Если повреждающие факторы не устранены, то хронические раны даже при интенсивном лечении длительно не заживают, а после заживления часто рецидивируют. Лечение хронических ран должно быть максимально атравматичным и соответствовать принципу, принятому всеми современными хирургами: «Не вводите в рану то, что не ввели бы в собственный глаз» [4].
Подходы к лечению хронических ран весьма разнообразны. Признанными следует считать:
• сформулированную в 2002 г. теорию «Wound Bed Preparation» [Falanga V., 2002]. «Wound Bed Preparation» – стратегию обработки основания раны с целью перевода хронической раны в острую и удаления как некротического компонента, состоящего из некротической ткани, так и фенотипически измененных клеток края и основания раны и продуцируемого ими экссудата; имеется несколько пересмотров и уточнений стратегии, однако в целом она актуальна и сегодня [14];
• принцип заживления ран во влажной среде [Moist Wound Healing, G.D. Winter, 1962] и систему TIME (Международный консультативный совет по лечению ран, 2003): T (Tissue) – удаление нежизнеспособных, в том числе некротизированных тканей; I (Infection) – подавление инфекции; M (Moisture) – контроль уровня влажности (раневой экссудации); E (Edge) – стимуляция репаративных процессов и/или эпителизации [15].
Дебридмент может быть:
– хирургическим (некрэктомия),
– механическим (например, технология Debrisoft или Shave–терапия),
– физическим (гидрохирургическая обработка, ультразвуковая кавитация, обработка аргон–плазменными или воздушно–плазменными потоками, высокоэнергетическим лазерным излучением),
– химическим (различные препараты, содержащие протеолитические ферменты),
– биологическим (личинки зеленых мух – Larval therapy).
Также рекомендовано промывание ран с использованием принципа «пульсирующей струи», применение охлажденного озонированного физиологического раствора или гипербарически оксигенизированных растворов антисептиков.
Подавление инфекции и воспаления осуществляется за счет местной и системной антибактериальной и противовоспалительной терапии, использования антисептиков и описанных выше физических методов воздействия. Следует избегать применения концентрированных антисептиков (йод–повидон, перекись водорода, гипохлорид натрия и др.), традиционно используемых при острых ранах: в условиях хронической раны они не только уничтожают микроорганизмы, но и оказывают цитотоксическое действие, повреждая грануляционную ткань.
Так, аэрационная и инстилляционная озонотерапия сопровождается рядом эффектов, такими как:
– антимикробный, фунгицидный и противовирусный;
– противовоспалительное и иммуномоделирующее действие;
– усиление микроциркуляции;
– улучшение реологических свойств крови;
– нормализация процессов перекисного окисления липидов и антиоксидантной защиты;
– увеличение оксигенации крови и уменьшение тканевой гипоксии.
При промывании охлажденным раствором местная гипотермия сопровождается обезболивающим и противоотечным эффектами. Раневой диализ гипербарически оксигенизированными растворами приводит к активному удалению некротоксинов, стабилизации тканевого дыхания и стимуляции процессов пролиферации. Обработка воздушно–плазменными потоками (рис. 2) сопровождается бесконтактным «выпариванием» некротизированных тканей, тотальным бактерицидным эффектом, стимуляцией утилизации кислорода в тканях, эндотелий–протективным действием и стимуляцией роста соединительной ткани [6].
Контроль уровня влажности в ранах обеспечивается за счет применения современных интерактивных перевязочных средств [3,4,7,11,16,17], а также использования метода локального отрицательного давления.
Метод лечения ран отрицательным давлением (Negative Pressure Wound Treatment, NPWT), или вакуум–ассистированные повязки (Vacuum–assisted closure, VAC–терапия), занимает особое место в лечении хронических ран. Он широко используется в разных странах, а в последние годы – и в России [18–27]. Целесообразность и эффективность применения метода основаны на его прямых и опосредованных эффектах:
– активное удаление избыточного раневого отделяемого;
– сохранение баланса влажной раневой среды;
– стимуляция неоангиогенеза;
– ускорение деконтаминации тканей раны;
– устранение местного интерстициального отека;
– усиление локального кровообращения;
– деформация раневого ложа, стимуляция пролиферации;
– уменьшение площади и объема раневого дефекта;
– усиление оксигенации тканей;
– профилактика госпитальных раневых инфекций;
– усиление эффекта общего медикаментозного лечения;
– сокращение затрат и сроков лечения больных (рис. 3) [25].
С целью стимуляции репаративных процессов в хронических ранах предложено много методов и средств. Широко используются гипербарическая оксигенация [28], ультрафиолетовое и инфракрасное облучение, электробинт, стимулирующий репаративные процессы за счет слабых токов; криогенная стимуляция «углекислотным снегом» [29]; низкоэнергетический лазер и квантовая терапия (рис. 2) – сочетание эффектов лазерного, магнитного и инфракрасного излучений (противовоспалительный, сосудорасширяющий, противоотечный, спазмолитический, обезболивающий и биостимулирующий) [6].
Использование метаболитотропных препаратов в лечении хронических ран различной этиологии и их сочетание с другими препаратами и методами также приводят к стимуляции репаративных процессов. Описано применение антиоксидантов; средств, влияющих на липидный и белковый обмен; депротеинизированного дерината крови телят (Актовегин); комбинированное использование АТФ, андекалина, румалона, церебролизина и лидазы; широко применяются препараты провитамина В5 декспантенола и гиалуроновой кислоты, метилурацила, хитозана и др. [30,31].
Развитие биотехнологий в последние годы привело к созданию нового направления в решении проблем заживления ран. Коллагенсодержащие препараты используются в различных областях медицины как самостоятельный фактор стимуляции регенерации тканей. Коллаген является одним из наиболее перспективных биоматериалов, широко применяемых в мировой медицинской практике. Коллаген I типа, полученный из кожи крупного рогатого скота, по своему составу и структуре максимально приближен к человеческому коллагену. Признано, что бычий коллаген является наиболее безопасным и биосовместимым материалом [32,33]. Основное преимущество и отличие отечественного препарата Коллост от других аналогичных материалов на основе коллагена заключается в том, что в данном препарате используется нативный нереконструированный коллаген I типа. В нем сохранена трехспиральная структура волокна, он имеет более высокие показатели стабильности и является матрицей для направленной тканевой регенерации (рис. 4). Это позволяет использовать препарат Коллост не только как обычный микроимплантат, но и с целью активизации синтеза собственного коллагена [34–37].
Богатая тромбоцитами аутоплазма (БоТП) – источник факторов роста, которые привлекают в область повреждения прогениторные клетки и стимулируют их пролиферативную активность [5]. На современном этапе использование БоТП для ускорения роста кости и мягких тканей стало настоящим прорывом в стоматологии, травматологии, спортивной медицине, косметологии и хирургии, при лечении облысения. Это одно из направлений тканевой инженерии и клеточной терапии [38–41]. Наиболее широко БоТП используется для заполнения больших костных дефектов в челюстно–лицевой хирургии. БоТП может применяться совместно с костным материалом, наноситься на принимающее ложе перед применением костного материала, поверх него или использоваться в качестве биологической мембраны [5,42,43]. Доказана эффективность БоТП для ускорения заживления мягких тканей и эпителизации. Использование БоТП показано при пересадке свободного соединительнотканного трансплантата, манипуляциях со слизисто–надкостничным лоскутом и наращивании мягких тканей при косметических вмешательствах в полости рта [44,45].
После активного внедрения данного метода в стоматологию БоТП стала применяться в ортопедии и травматологии. Наиболее широко данный метод используется при острой травме для стимуляции остеогенеза в комбинации с остеосинтезом, а также при лечении артрозов [36,46]. Разработан метод стимуляции неоангиогенеза в ишемизированных тканях нижней конечности с помощью БоТП [47]. В настоящее время имеется ряд публикаций, посвященных применению БоТП в лечении хронических ран (рис. 5). Результаты исследований позволили сделать вывод о том, что применение БоТП в комплексном лечении трофических язв голени венозной этиологии обеспечивает широкий спектр местных и системных лечебных эффектов, улучшает результаты, позволяет значительно сократить сроки лечения и быстрее повысить качество жизни, что является экономически важным аспектом [47,48].
Существуют препараты местного действия, содержащие факторы роста, однако их эффективность ниже, а стоимость – значительно выше, чем у БоТП.
Из клеточных технологий, помимо использования стволовых клеток, были предложены методики культивирования кератиноцитов на коллагеновом геле, эпидермальных клеток на культуре фибробластов, создание «живого эквивалента кожи» и комбинированных субстратов (Apligraf – аллофибробласты на коллагеновом гелевом матриксе и культивированные кератиноциты), двухслойной «искусственной кожи» – силиконовая пленка и биодеградирующая мембрана из коллагена и хондроититин–6–сульфата (Integra), «культивируемые эпидермальные аутотрансплантаты» (Epicell, Epidex, Myskin), суспензия культивируемых аутогенных кератиноцитов (ReCell), аллофибробласты на кремний–органической основе, продукты на основе бесклеточной аллогенной дермы (AlloDerm) и др. [49].
Израильскими учеными предложена технология CureXcell – местная цитокиновая терапия путем внесения суспензии донорских лейкоцитов в рану.
Новым и уникальным направлением в биотехнологии лечения хронических ран будет препарат Nexagon, проходящий в настоящее время клинические испытания в различных странах, механизм действия которого заключается в инактивации «тормозящего» репаративные процессы в ране белка.
Уникальным следует считать и разработанное в Израиле средство для местного лечения хронических ран Полихил (PolyHealтм). Данную методику трудно отнести к чисто физическому, биологическому или лекарственному методам воздействия – ее принцип «мультидисциплинарен», его скорее можно причислить к биофизическим методам. Полихил (PolyHealтм) состоит из отрицательно заряженных полистирольных микросфер в среде Игла в модификации Дульбекко (DMEM) и не содержит каких–либо лекарственных или биологических препаратов. Механизм действия обусловлен реализацией контакта отрицательно заряженных микросфер с мембранами клеток, что приводит к стимуляции клеточной пролиферации (рис. 6, 7). Эффект связан с активизацией собственных макрофагов, фибробластов, эндотелиальных клеток и кератиноцитов, уменьшением числа нейтрофилов и снижением уровня провоспалительных цитокинов, а также с усилением локальных механизмов защиты, высвобождением факторов роста, стимуляцией синтеза коллагена, ангиогенеза и эпителизации. Ряд проведенных исследований (1 рандомизированное проспективное двойное слепое контролируемое и 3 открытых исследования) показал высокую эффективность и безопасность данного метода в лечении хронических и трудно заживающих ран: на 75% рана заполнилась грануляционной тканью у 65% пациентов, и до 40% сократилась площадь поверхность раны в течение 4–х недель терапии, а также более чем у 30% пациентов раны закрылись самостоятельно. Полихил (PolyHealтм) показан для терапии ран различной этиологии: хронических венозных, нейропатических, артериальных и смешанных, а также пролежней, посттравматических и постоперационных с вовлечением или без костей, сухожилий, связок и/или инородного материала [50-52].
Заключение
Известно, что любой метод наиболее эффективен в руках его автора. Однако ознакомление с широким спектром методик и их освоение позволят каждому специалисту приобрести собственный опыт, найти индивидуальный подход к каждому пациенту и к любой хронической ране, а также, возможно, разработать и новые технологии.
Литература
1. Раны и раневая инфекция. Руководство для врачей. / Под ред. М.И. Кузина, Б.М. Костючонок. М.: Медицина, 1990. 592 с.
2. Абаев Ю.К. Биология заживления острой и хронической раны // Мед. новости. 2003. № 6. С. 3–10.
3. Токмакова А.Ю., Страхова Г.Ю., Галстян Г.Р. Современная концепция ведения больных с хроническими ранами и сахарным диабетом // Сахарный диабет. 2005. № 1.
4. Кузнецов Н.А., Никитин В.Г. Щадящие хирургические вмешательства и интерактивные повязки в лечении инфицированных ран // Consilium medicum. Хирургия. 2006. Т. 8. № 2.
5. Чекалина Е.Н. Роль тромбоцитарного концентрата в восстановлении и регенерации тканей // Дентал Юг. 2005. № 3(32). С. 23.
6. Оболенский В.Н., Родоман Г.В., Никитин В.Г., Карев М.А. Трофические язвы нижних конечностей – обзор проблемы // РМЖ. 2009. Т. 17. № 25 (364). С. 1647–1662.
7. Храмилин В.Н. Современные аспекты местного лечения хронических ран нижних конечностей у больных сахарным диабетом // Научно–практический медицинский журнал ЭНЦ РАМН. 2005. № 4.
8. Fowler E. Chronic wounds: an overview // Chronic wound care / Edited by D. Krasner. Health Management Publications, Inc. King of Prussia, Pennsylvania. 1990. P. 12–18.
9. Klein L.K., lies R.L. Topical treatment for chronic wounds: an overview // Chronic wound care / Edited by D. Krasner. Health Management Publications, Inc. King of Prussia, Pennsylvania. 1990. P. 263–265.
10. Robson M. C. Wound infection: a failure of wound healing caused by an imbalance of bacteria / M. C. Robson // Surg. Clin. North. Am. 1997. Vol. 77. P. 637–650.
11. Бобровников А.Э., Крутиков М.Г., Лагвилова М.Г., Алексеев А.А. Остаточные длительно существующие ожоговые раны: определение и особенности лечения // Комбустиология. 2010. № 40.
12. Knighton D.R., Fiegel V.D., Ciresi K.F., Austin L.L., Butler E.L. Classification and treatment of chronic nonhealing wounds // Ann. Surg. 1986. Vol. 204. P. 322–330.
13. Keast D.H., Bowering K., Evans A.W., MacKean G., Burrows C., D’Souza L. MEASURE: A proposed assessment framework for developing best practice recommendations for wound assessment // Wound Rep Reg. 2004. № 12. Р. 1–17.
14. Sibbald R.G., Goodman L., Woo K.Y., Krasner D.L., Smart H., Tariq G., Ayello E.A., Burnell R.E., Keast D.H., Mayer D., Norton L., Salcido R. Special Considerations in Wound Bed Preparation 2011: an update // Wound Care Canada. Vol. 10. № 2. P. 20–35.
15. Schultz G.S., Sibbald R.G., Falanga V., Ayello E.A., Dowsett C., Harding K., Romanelli M., Stacey M.C., Teot L., Vanscheidt W. Wound bed preparation: a systematic approach to wound management // Wound Rep Reg. 2003. № 11. Р. 1–28.
16. Chaby G., Senet P., Veneau M. et al. Dressings for acute and chronic wounds. A systematic review // Arch Dermatol. 2007. № 143. Р. 1297–1304.
17. Palfreyman S., Nelson E.A., Michaels J.A. Dressings for venous leg ulcers: systematic review and meta–analysis // BMJ. 2007. № 335. Р. 244.
18. Saxena V., Hwang C.W., Huang S., Eichbaum Q., Ingber D., Orgill D.P. Vacuum–assisted closure: Microdeformations of wounds and cell proliferation // Plast. Reconstr. Surg. 2004. 114 (5). Р. 1086–1096.
19. Armstrong D., Lavery L. Negative pressure wound therapy after partial diabetic foot amputation: a multicentre, randomised controlled trial // Lancet. 2005. № 366. Р. 1704–10.
20. Shirakawa M., Isseroff R.R. Topical negative pressure devices: Use for enhancement of healing chronic wounds // Arch. Dermatol. 2005. № 141. Р. 1449–1453.
21. The Theory and Practice of Vacuum Therapy / Edited by C. Willy. Germany. 2006. 405 p.
22. Andros G., Armstrong D.G., Attinger C. et al. Consensus statement on negative pressure wound therapy for the management of diabetic foot wounds // Vasc. Dis Manage. 2006. Suppl., July.
23. Ларичев А.Б., Антонюк А.В., Кузьмин B.C. Вакуум–терапия в лечении хронических ран (методическое пособие для врачей). Ярославль, 2007. 43 с.
24. Bergan J., Shortell C. Venous ulcers. – Elsevier Academic Press publications. 2007. Section II. Chapter 9. P. 105–112.
25. Оболенский В.Н., Никитин В.Г., Кузнецов Н.А. Вакуум–ассистированное лечение венозных трофических язв нижних конечностей // Флебология. 2011. № 2. Т. 5. С. 58–63.
26. Othman D. Negative Pressure Wound Therapy Literature Review of Efficacy, Cost Effectiveness, and Impact on Patients’ Quality of Life in Chronic Wound Management and Its Implementation in the United Kingdom // Plast Surg Int. 2012. Р. 374–398.
27. Schintler M.V. Negative pressure therapy: theory and practice // Diabetes Metab Res Rev. 2012 Feb. Vol. 28. Suppl 1. Р. 72–77.
28. Ефуни С.Н. Руководство по гипербарической оксигенации. М., Медицина, 1986.
29. Курганский К.Н., Климин В.Л. Использование криогенной стимуляции в лечении хронических ран: Материалы 68–й Межд. научной итоговой студ. конф. / под ред. В.В. Новицкого Томск, 2009.
30. Звягинцева Т.В., Халин И.В. Метаболитотропная терапия хронических ран. Харьков, 2011. 183 с.
31. Гусева С.Л., Макарова Н.Н., Трухова В.В., Хисматов Р.Р. Актовегин в лечении трофических язв нижних конечностей венозной этиологии // РМЖ. 2008. Т. 16. № 29.
32. Fagien S. Facial soft–tissue augmentation with injactable autologous and allogeneic human tissue collagen matrix (autologen and dermalogen) // Plast. Reconstr Surg. 2000. Vol. 105 (1). Р. 362–373.
33. Кольман Я., Рём К.Г. Наглядная биохимия // М.: Мир, 2004. 469 с.
34. Лоран О.Б., Серегин А.В., Синякова Л.А., Дементьева А.В., Твердохлебов Н.Е. Хирургическая коррекция мочевых свищей у женщин с использованием биоматериала «Коллост»: Материалы 2–го регионального научного форума «Мать и дитя». Сочи, 28–30 апреля 2008 г. С. 171.
35. Нестеренко В.Г., Кубанова А.А., Сафоян А.А., Суслов А.П., Забненкова О.В., Нестеренко С.В. Нативный нереконструированный коллаген «Коллост» – физиологическая матрица для коррекции дефектов кожи. Санкт–Петербургский институт красоты, ГУ НИИЭМ им. Н.Ф. Гамалеи РАМН, Москва: Тезисы 2–го форума медицины и красоты НАДК. М., 2009.
36. Склянчук Е.Д. Стимуляция остеогенеза в комплексном лечении посттравматических нарушений костной регенерации: Дис. … докт. мед. наук. М., 2009. 260 с.
37. Шестаков И.А. Применение препарата «Коллост» для профилактики несостоятельности толстокишечных анастомозов: Дис. … канд. мед. наук. М., 2009. 98 с.
38. Andrae J., Gallini R., Betsholtz C // Genes Dev. 2008. Vol. 22. № 10. P.1276–1312.
39. Калмыкова Н.В., Скоробогатая Е.В., Берестовой М.А., Кругляков П.В., Эстрина М.А., Афанасьев Б.В., Полынцев Д.Г. // Клеточные технологии в биологии и медицине. 2011. № 2. С.114–117.
40. Мазуров А.В. Физиология и патология тромбоцитов. М.: Литтерра, 2011. С. 10–56.
41. Delgado J.J., Sánchez E., Baro M., Reyes R., Evora C., Delgado A. // J Mater Sci Mater Med. 2012. Vol. 29. № 8. P.1903–1912.
42. Marx R.E., Carlson E.R., Eichstaedt R.M. et al. Platelet–rich plasma. Growth factor enhancement for bone grafts // Oral Surg Oral Med Oral Pathol Oral Radial Endod. 1998. № 85. Р. 638–646.
43. Anitua E., Andia I., Ardanza B., Nurden P., Nurden AT. Autologousplatelets as a source of proteinsforhealingand tissue regeneration // ThrombHaemost. 2004. Vol. 91 (1). Р. 4–15.
44. Pertungaro P.S. Применение богатой тромбоцитами плазмы с факторами роста (аутогенный тромбоцитарный гель) // Dental–Market. 2002. № 6. С. 26–29.
45. Тачалов В.В. Особенности проведения гигиены полости рта в комплексном лечении заболеваний пародонта после хирургического вмешательства с использованием богатой тромбоцитами плазмы аутокрови: Дис. … канд. мед. наук. 2010. 141 с.
46. Самодай В.Г., Брехов В.Л., Гайдуков В.Е., Рыльков М.И., Федорищев А.П.
Использование богатой тромбоцитами аутоплазмы в хирургическом лечении дефектов костной ткани с нарушением непрерывности кости // Системный анализ и управление в биомедицинских системах. 2007. Т.6. № 2. С. 493–495.
47. Драгунов А.Г., Александров Ю.В., Поляков С.В., Григорьев В.М., Порфирьева М.В., Масленникова Е.А. Использование обогащенной тромбоцитами плазмы при лечении ишемии нижних конечностей // Ангиология и сосудистая хирургия. 2008. № 4. С. 17–19.
48. Оболенский В.Н., Ермолова Д.А. Применение тромбоцитарных факторов роста и коллагеновых биопрепаратов в лечении больных с хроническими трофическими язвами различной этиологии // Хирургия. 2012. № 5 (42). С. 42–47.
49. Смирнов С.В., Жирикова Е.А., Сычевский М.В. Применение биотехнологий в лечении ожоговых ран: проблемы и перспективы (обзор литературы) // Неотложная медицинская помощь. 2011. № 1. С. 32–35.
50. Ritter M., Rosenblat G., Maretski S., Lazarovich A., Tendler M., Faitelberg, Shamovski V. Role of Polyheal microsphers in wound healing in subjects with chronic ulcers // WUWHS. 2004.
51. Kogan L. Polyheal–1 for the treatment of recalcitrant diabetic foot ulcers: a preliminary report // WUWHS. 2004.
52. Govrin G., Kogan L., Luger E., Tamir J., Zelig G., Shafir R. New Method for Treating Hard–To–Heal Wounds: Clinical Experience with Charged Polystyrene Microsphers // Wounds UK. 2010. Vol 6. № 4. P. 52–61.

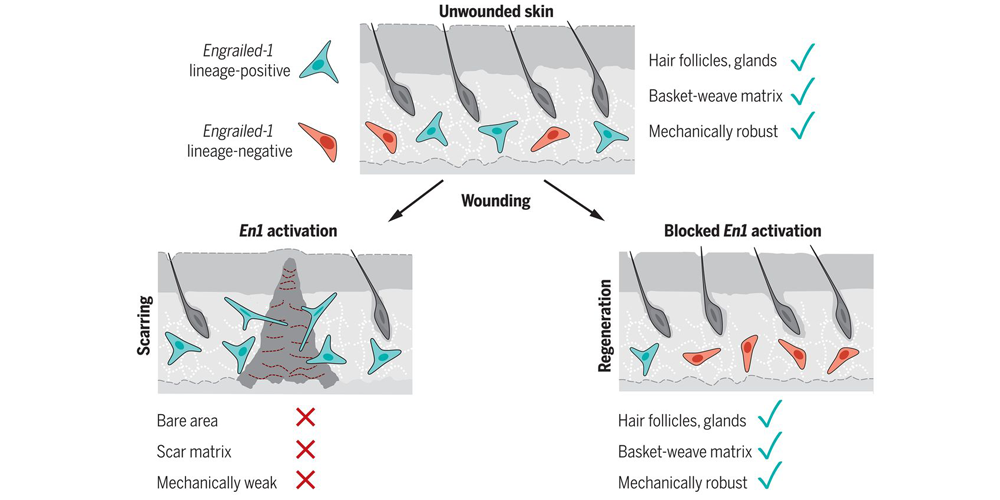























































 Ускорить процесс заживления травмы;
Ускорить процесс заживления травмы;








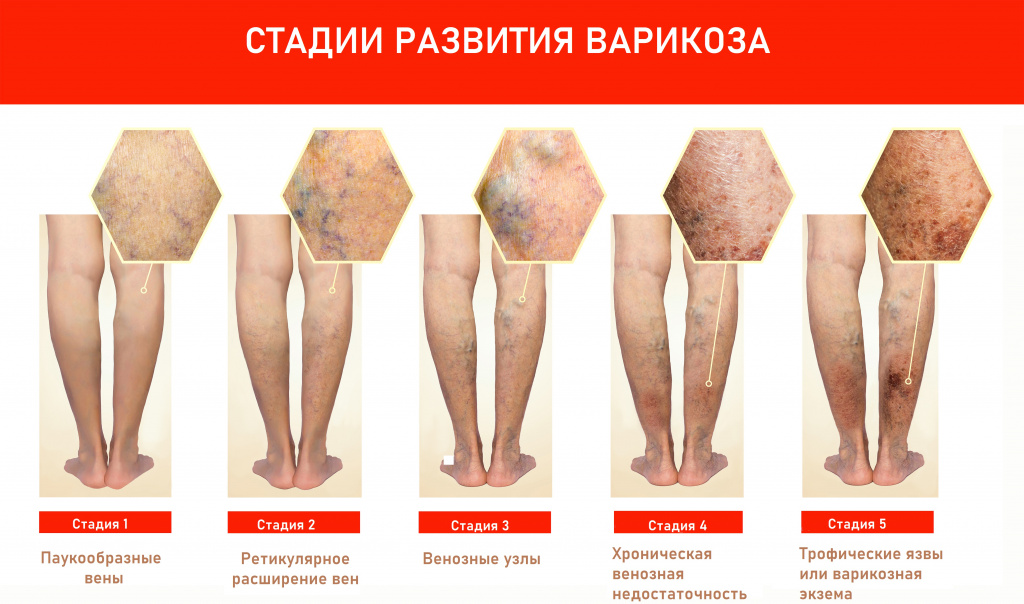
![Рис. 1. Основные временные физиологические проявления раневого процесса [4]](https://www.rmj.ru/data/articles/Image/t21/n5/282-1.gif)
![Рис. 2. Обработка хронической раны воздушно–плазменными потоками (а) и квантовая терапия [б]](https://www.rmj.ru/data/articles/Image/t21/n5/282-2.gif)